胃がんの症状を解説!胃潰瘍や胃炎との違いは?【早めの検診を】
はじめに
胃がんはかつて日本人のがん死亡率の第1位でしたが近年は減少傾向で、2020年厚生労働省の部位別がん死亡者数では男性では肺がんを下回り第2位、女性で第5位です。
しかし、胃がんになる人の数は比較的多く、2018年に診断された人は男性で約9万人、女性で約4万人います。
つまり、胃がんは治癒する人が増えてきているガンと言えます。
これには、日本では胃がんの早期発見・早期治療の進歩が著しいためと考えられます。
そこで今回は胃がんについて詳しく解説していきたいと思います。
目次
胃がんについて
胃がんは、胃の壁の最も内側にある粘膜の細胞が、何らかの原因でがん細胞になって無秩序に増殖を繰り返しておこる病気です。
検診などで見つけられる大きさになるまでには、何年もかかるといわれています。
胃がんとなる要因
胃がんが発症するメカニズムは完全にはわかっていません。
しかし、胃がん発症のリスクを高める要因はわかってきています。
そのほか、塩分の多い食事、野菜や果物の摂取不足、喫煙、過度な飲酒、ストレスなどの生活習慣が要因となって、胃がんが起こるとされています。
ここではひとつずつ胃がんの要因となりうるものについて見ていきましょう。
ピロリ菌感染
胃がんの発生リスクを高める要因として、まずピロリ菌の感染が挙げられます。
ピロリ菌感染による慢性的な胃粘膜の炎症は、胃がんの主原因の1つとされています。
ピロリ菌は感染すると胃に炎症を起こす細菌です。50歳以上の方は約70%以上の方がピロリ菌に感染しているとされています。
胃がんの重要な危険因子のひとつとされますが、感染した人の全てが胃がんになるわけではありません。
肥満
肥満が発がんに及ぼすメカニズムは様々言われていますが、肥満になるとインスリンが十分に働かなくなり、インスリンが過剰に分泌されてしまう高インスリン血症の状態が起きることで、発がんリスクを上げると考えられます。
ただし、痩せすぎによってがんのリスクが上がることも知られており、過度の肥満や痩せはどちらも注意が必要です。
塩分の過剰摂取
塩分の過剰摂取は胃がんのリスクを上げる可能性が大きいとされています。
高濃度の塩分は胃粘膜を保護する粘液を破壊し、胃酸による胃粘膜の炎症や、ピロリ菌の持続感染を引き起こしたりすることにより、胃がんのリスクを高めると考えられています。
喫煙
たばこが肺がんの原因として有名ですが、胃がんをはじめとするさまざまながんの原因となることが科学的に明らかにされています。
また、たばこを吸うと、本人だけでなく、吸わない人にも健康被害を引き起こすため注意が必要です。
現在たばこを吸っている人も、禁煙することによってがんになるリスクを下げることができます
◆痛風の前兆とは?痛風になりやすい食べ物や食事による原因
胃がんのステージについて
胃がんのステージは、
- がんの深達度(T因子):胃がんが胃の壁のどの深さまで進んでいるか、
- リンパ節転移の数(N因子):がんがいくつのリンパ節に転移しているか
- 遠隔転移(M因子):がんが他臓器へ転移しているか
というT/N/Mの3つの要素でステージを判断します。
そして、それらを組み合わせて最終的にステージIA~IV期に分類します
IA期が最も早期のがんで、IVが最も進行したがんです。
IA~IB期は、早期胃がんと言われる段階で、手術で治る可能性が高い病期です。
中でもIA期であれば内視鏡治療や腹腔鏡下手術などの低侵襲の治療が可能になります。
II期は中程度に進んだがんで、手術で根治が期待できますが、その後に化学療法を行うことが有効とわかっています。
再発を防ぐために抗がん剤投与までを一連の治療とします。
IIIA、IIIB期はある程度進行しているもののまだ手術によって治る可能性のある病期です。
手術単独では再発率があがってきてしまうため、手術後あるいは手術前の化学療法を組み合わせることが必要です。
IV期は胃がんが進行して転移している状態です。
遠隔転移(肝転移・肺転移など)や腹膜播種(お腹の中に癌細胞がまき散らされている状態)を認める場合に診断します。
手術治療で根治を目指すことが困難なため化学療法を中心に治療を行います。
ステージⅠ~Ⅳをまとめると以下のようになります。
ステージⅠ 自覚症状はほとんどありません。検診などを受けなければ見つからない段階と考えてください。5年生存率は91.2%とされています。
ステージⅡ 自覚症状はほとんどありませんが、時に胃痛などを自覚する場合もあります。5年生存率は80.9%とされています。
ステージⅢ 胃痛を自覚したり、採血での貧血を顕在化してくる段階です。症状としては腹痛、腹部膨満感、嘔気嘔吐、黒色便などです。この段階では5年生存率 54.7%程度です。
ステージⅣ 遠隔転移がある段階で、腹痛・腹部の膨満感・嘔吐・吐き気・胸やけ・黒色便・吐血・貧血などの症状がみられると思われます。ただし、中には全く自覚症状がない状態の方もいますので注意が必要です。5年生存率は9.4%程度です。
|
胃がんの症状や前兆として気をつけてほしいこと

初期症状や前兆
胃がんは、早期の段階では自覚症状がほとんどありません。
また、かなり進行しても症状がない場合があり注意が必要です。
その中でも胃がんの代表的な症状は、胃(みぞおち周囲)の痛み・腹部の不快感・腹部の違和感、胸やけ、吐き気、食欲不振などです。
時に食事がつかえる、体重が減るといった症状が出現する場合もありますが、それらの症状は進行胃がんを示唆する症状になります。
進行した状態になると吐血や黒色の便が出る
胃のがん部分は粘膜がガン細胞に取って代わられているため、同部位は容易に出血しやすくなっています。
そのため、気が付かない間に胃の中で出血することによって貧血をきたしたり、血液が便に交じって黒い便がでたりするという症状が出ることもあります。
また腹痛などがなくてもそれらが発見のきっかけになる場合もあります。
胃炎や胃潰瘍でも吐血や黒色の便が出る
吐血や黒便は、胃がんだけにみられる症状ではなく、胃炎や胃潰瘍の場合でも同様の症状が起こります。
そのため、胃炎や胃潰瘍などを疑い内視鏡検査を行ったときに偶然に胃がんが見つかることもあります。
胃炎や胃潰瘍と、胃がんの見分けは、内視鏡検査で細胞の検査(病理学的検査)をしない限り断定はできません。
検査した方が良い症状のチェック項目
胃(みぞおち周囲)の痛み
- 腹部の不快感
- 腹部の違和感
- 胸やけ、吐き気
- 食欲不振
- 食事がつかえる
- 体重が減る
といった症状があり、これらの症状が1週間以上続くようならば早めに内視鏡検査を受けることをお勧めします。
胃がんの検査と治療について
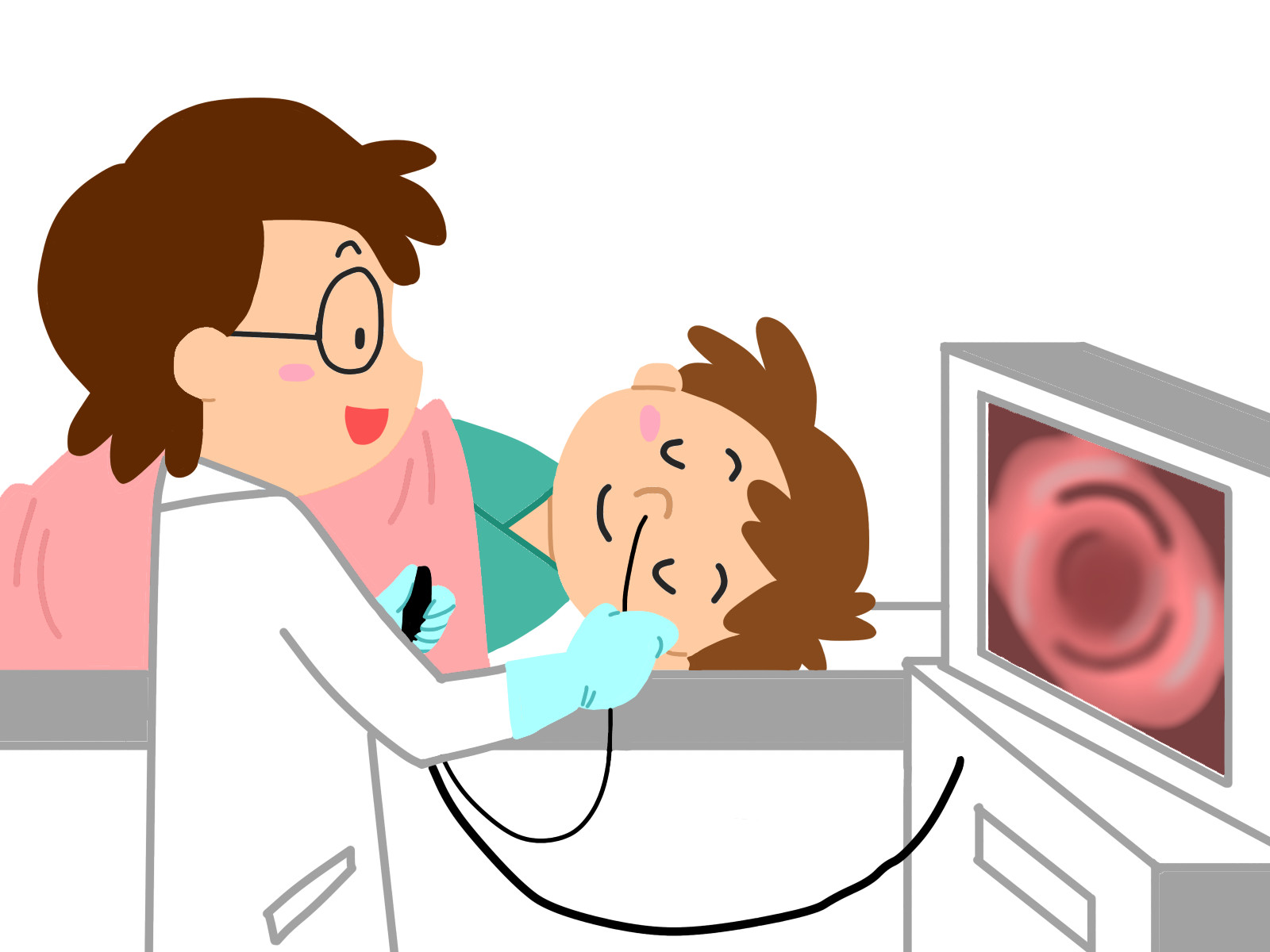
胃がんの検査と治療には以下のようなものがあります。
胃x線検査
胃x線検査はバリウムをのんで、胃の形や粘膜などの状態や変化をX線写真で確認する検査です。
胃がんが存在すると、胃の形態に変化があるためそれを見つけることで胃がんを疑うことができます。
胃内視線検査
胃内視線検査とは、内視鏡を用いて胃の内部を直接見て、がんが疑われる部分や、その広がり(範囲)と深さを調べる検査です。
胃がん診断にとって最も重要な検査です。
進行度によって治療は異なる
胃がんの治療法には、内視鏡治療、手術、薬物療法などさまざまです。
どの治療法を選択するかはガイドラインの定めた標準治療に基づいて行われることが多く、患者の状態や年齢、希望なども含めて担当医と共に協議の上決めていきます。
以下は簡単にステージ別の治療方針を記載します。
ステージⅠ 粘膜層までの早期癌の場合は、内視鏡手術で根治が目指せる場合もあります。リンパ節転移の有無などを調べて治療方針を決定します。
ステージⅠ(粘膜下層)~Ⅲ この段階では手術加療が主です。手術後に判明したリンパ節転移の有無や、癌の進行度によっては抗がん剤治療を組み合わせる場合もあります。
ステージⅣ 手術のみでは根治が難しいため、抗がん剤治療などを最優先させる段階です。特定の転移の状況では手術が選択肢にあがることもあります。
|
関連記事:胃がんの診断・治療と名医を受診するお勧めポイント|BeMEC
何科にいけばいい?
胃がんを心配するような症状があれば、まずはかかりつけのクリニックや、消化器内科を受診してください。
早期発見と定期的な検診を
胃がんは、早期の段階で見つかれば根治の可能性が高くなりますが、早期の場合は自覚症状がないことがほとんどです。
健康診断を定期的に受けることが大切になってきます。
西春内科在宅クリニックができる対応
当院では、最先端のCT装置を完備しており、健康診断などにより胃がんの早期発見・早期治療に努めます。
日々の定期受診、採血などを行うことで胃がんの初期症状に気が付くことができます。
また、ただの腹痛などで受診された場合も、CT検査を用いることで正確に病状を評価することができます。
まとめ
胃がんは、悪性腫瘍の中でも死因上位を占める存在ですが、早期発見できれば治癒が目指せる時代となってきました。
早期発見・早期治療がカギになります。
もし気になる症状があれば早めにかかりつけ医や消化器内科を受診するようにしてくださいね。
◆関連記事:乳がんのしこりは痛みがない?なりやすい人の特徴や検査についても
参考文献
・国立がん研究センター がん情報サービス
https://ganjoho.jp/public/pre_scr/cause_prevention/factor.html
・東北ろうさい病院
https://www.tohokuh.johas.go.jp/expert/receive/
【監修医師】
外科専門医 Dr.梅村 将成
監修医師: 外科専門医 梅村 将成

資格
外科専門医/腹部救急認定医


