【尿管結石で悩んでいる方必見】痛みを和らげる方法や病院での治療について
ある日の明け方、時刻は4時32分。
気持ちよく布団にくるまって眠りに耽っているところに、突然腰に激痛が走る。
あまりの衝撃にベッドから落ちて転げ回る。
そんな事件を起こすのが悪名高き「尿管結石」です。
「うんうん、まさにそうだった!」と思う方も必ずいらっしゃると思います。
また「知り合いがなったってきいたことはあるけど、詳しくは知らないや」という方も多くいらっしゃるのではないでしょうか。
おそらくその知人の方は何度か繰り返しているとも言っていませんでしたか。
実は尿管結石は再発率の高いことでも有名なんです。
今回は、尿管結石について原因や症状、検査と治療、予防などについて解説していきます。
目次
尿管結石とは
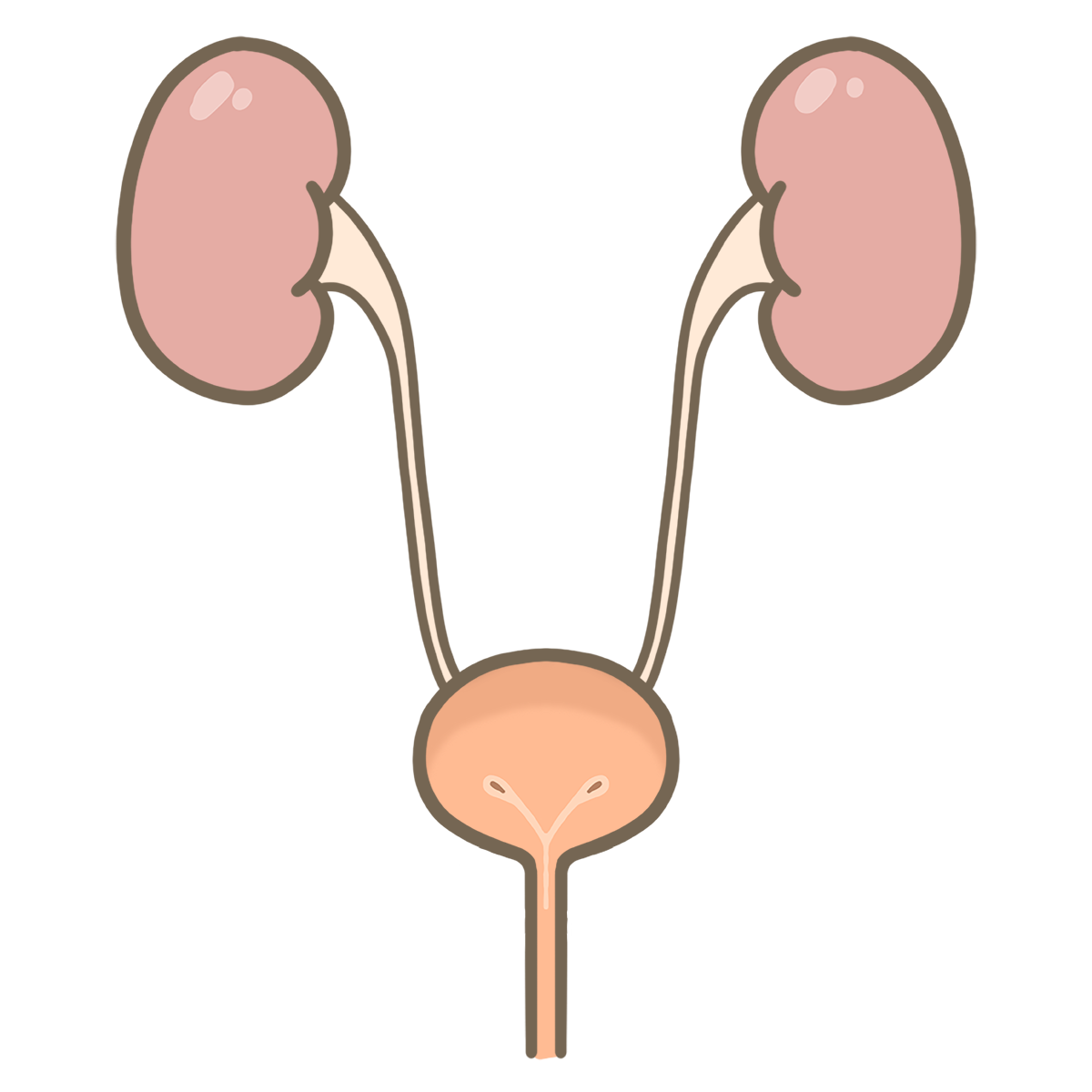
(上から腎臓、尿管、膀胱、尿道)
さて、タイトルの尿管結石について紹介する前に、用語について簡単に振り返りましょう。
人体は腎臓で血液を濾過して老廃物や不要な水分などを尿にしています。
出来上がった尿は尿管を通って運ばれて、一時的に膀胱に溜めておかれます。
ある程度の尿量が溜まったところで尿意を催し、尿道から体外に排泄されます。
この腎臓から尿道までの尿の通り道すべてにおいて結石がわるさをする可能性があり、その総称を尿路結石と言います。
尿路結石のうち、
- 腎臓に石があるものを腎結石
- 尿管に石が詰まったものを尿管結石
というふうに呼び分けています。
そんな尿管結石ですが、実際どのくらいの人数の方が発症しているかはご存知でしょうか。
2005年の調査によると生涯罹患率(年間罹患率×平均寿命×100)は男性では15.1%、女性では6.8%であり、男性の7 人に1 人、女性の15 人に1 人が一生に一度は尿路結石に罹患することになります。
思っていたよりも多いというのが正直なところではないでしょうか。
因数として年間罹患率が使用されており1年に繰り返し発症している方が全体を引き上げている可能性があり、実際にはもう少し少ない印象ではありますが、頻度の高い病気であるのは確かです。
性別で言えば、男性が女性に比べて2.4倍多いです。
また、男女ともに中年の発症が多いのが特徴です。
関連記事:尿管結石で石が出る前兆は?バナナやポカリスエットが効果的?-横浜内科・在宅クリニック
尿管結石を引き起こす原因
ではそんな尿管結石はなぜ起こるのでしょうか。
原因を知ることによって、後述の予防に活かすことができる可能性があります。
まずは尿管結石の原因について解説していきます。
尿管結石は大半がカルシウムを主成分とする石のため、尿中のカルシウムが多くなることや尿の水分が減って濃縮された時などに結石が形成されます。
一般的には、結石の主成分となる要素が尿中に増えた時に塊が形成されることが原因と言えるでしょう。
生活習慣病の人
直接的な原因とは別に、尿管結石を患う方の中で多い傾向にあるのが種々の生活習慣病です。
発症しやすい年齢や食習慣などと複雑に絡み合っており交絡因子があることは否定できませんが、尿管結石患者において高血圧、糖尿病、脂質異常症(高コレステロール血症)も合併している率が高かったと報告されています。
またそれらの生活習慣病を反映してか、肥満率も高かったと報告されています。
関連記事:糖尿病の症状|低血糖・高血糖別の違いは?三大合併症についても-横浜内科・在宅クリニック
関連記事:高脂血症になりやすい原因とは?脂質異常症との違いや治療について-横浜内科・在宅クリニック
遺伝

遺伝的素因に関しても調査がされています。
尿管結石を患った方のうち14.8%の方が、血縁者にも尿管結石になったことがある人がいたと報告されています。
たしかに、こういった家族歴に関しては遺伝的要因と環境的要因(食生活など)を区別することは難しいです。
しかし、カルシウム結石の発症に対する遺伝的素因があるとするエビデンスがあります。
関与している可能性のある遺伝子として、
- カルシウム感受性受容体
- 腸および腎臓のカルシウムチャネル
- ビタミンD受容体
などが挙げられています。
水分摂取が少ない

尿管結石は水分摂取との関連もあると言われています。
水分摂取の少ない仕事に従事する方(鉄鋼関係や手術室勤務の医療従事者など)では尿管結石の発症率が高いともいわれています。
尿管結石の症状について

さて冒頭でも少し触れたように、尿管結石の症状で一番多いのは突然の腰痛です。
これについては発症時刻まで調べられており、最も尿管結石の痛みが出やすいピークの時刻は午前4時から5時の間だったと報告されています。
痛みを含めて、尿管結石の主な症状には以下のようなものがあります。
- 痛み
- 血尿
- 吐き気・嘔吐
- 排尿障害
- 尿意の切迫
痛みはほとんどの人に突然生じ、多少の強弱を伴いながら長ければ数時間程度続きます。
痛みは結石が排泄される過程で狭いところに詰まることで発生しますので、痛みの出やすいところは決まっています。
- 腎臓の出口
- 尿管と総腸骨動脈が交差するところ
- 尿管と膀胱の移行部
の3か所です。
結石が通り過ぎれば痛みはなくなるのですが、3か所の関門を越えなければならずこれが過酷な戦いなのです。
尿管結石を繰り返している方の中には、発作の出る前に前兆としてむずむずとした違和感を感じるという方もいらっしゃいます。
血尿はおよそ3人に2人 、吐き気・嘔吐はおよそ2人に1人の割合で認められます。
排尿障害や尿意の切迫は、結石が膀胱や尿道といった出口付近に降りてきた際に生じることがあります。
尿管結石の痛みを和らげる方法

「先生!そんな小難しい話はいいから、今のこの痛みをどうにかしてくれ!」という方がいらっしゃったら申し訳ありません。
今から痛み止めの治療の話に入っていきます。
尿管結石の発作の際の痛みのコントロールとして第一選択はロキソプロフェン(ロキソニン®︎など)、ジクロフェナク(ボルタレン®︎など)といったNSAIDsです。
妊娠中の方やアレルギーのある方、心臓や腎臓の機能が悪い方などでNSAIDsが使用できない場合には、アセトアミノフェン(カロナール®︎、アセリオ®︎など)も近い効果が期待できます。
薬物以外の治療として、温かいおしぼりなどで42℃程度に腰を温めることで痛みが半減する と報告されています。
また民間療法ではありますが、背骨のわきを指圧することも効果があると言われています。
温かいおしぼりと併用することもよいかもしれません。
尿管結石の病院での検査と治療について
尿管結石の治療の大部分は、先ほど述べた鎮痛です。
鎮痛薬で痛みをとりながら、結石が通り過ぎるのを待つことになるのが多いです。
水分摂取をして尿を出して押し流すようなイメージで考えていただいて良いと思います。
というのも結石が1cmを超えていなければ自然に排石されることが期待できるからです。
海外のメタアナリシスによれば、尿管結石の自然排石率は、5mm以下のもので68%、5−10mmのもので47%であったと報告されています。
大きさを測ることも含めて尿管結石の検査には、
- 腹部レントゲン検査(KUB)
- 腹部超音波検査
- 腹部CT
- 尿検査
などが有用です。
結石が大きくて自然排石が期待できない場合や、腎臓にダメージが出ていたり感染を併発したりしている場合にはその他の治療も検討されます。
具体的には、
- 体外衝撃波結石破砕術(ESWL)
- 経尿道的結石破砕術(TUL)
- 経皮的結石破砕術(PNL)
- 腹腔鏡下切石術
- 開腹手術
などがあります。
尿管結石の予防・再発防止
さあ、尿管結石について一通りお話してきましたが、ここが一番気になっているという方も多いのではないでしょうか。
一番おいしいところですね。
尿管結石にならないためにはどんな生活をすればいいのか、どうすれば尿管結石の再発を予防できるのかについて解説していきます。
大まかな考え方として、本邦のガイドラインでは尿路結石の再発予防の基本は
- 水分摂取
- 肥満の防止
- 食生活の改善
であると述べられています。
「先生、食生活の改善っていうけど、実際に何がダメなの?」と思われますよね。
尿管結石の成分として多いシュウ酸を含む食物や、尿酸のもとになるプリン体などは要注意です。
例えば、シュウ酸を多く含む食材には、
ホウレン草などの葉野菜、タケノコ、紅茶・緑茶、コーヒー、バナナ、チョコレート、ココア、ピーナッツ、アーモンド |
などがあります。
結構いろいろあるのでこれら全てを制限するのは現実的ではないかもしれません。
シュウ酸を多く含むものでも、カルシウムを一緒に摂ることでシュウ酸が吸着されて吸収を抑制することができます。
おひたしにすれば搾り汁に含まれるシュウ酸量は減少しますし、コーヒーにはミルクを合わせることでシュウ酸の吸収を低減することができます。
尿酸結石の原因になるプリン体を多く含むものとして重要なのはアルコール飲料(特にビール)です。
アルコールは脱水にもなりやすく結石が形成されやすい状況を生み出す可能性もあるため注意が必要です。
※水分摂取は尿管結石の予防に有用ですが、持病などによっては有害になる場合もあります。特に心臓病を患っていたり、腎臓の機能が低下している方の場合は体内に水が貯留しやすく心不全などを生じる場合がありますので、必ずかかりつけの医師に相談してください。
※また、スポーツドリンクなどの清涼飲料水は水分摂取にはなるものの、過剰な糖分摂取につながる危険性もあります。水やお茶といった無糖の飲み物とバランスよく服用するように留意してください。
西春内科在宅クリニックができる対応

当院では尿管結石の診断に有用な尿検査、レントゲン検査、超音波検査のいずれも行うことができます。
またCT検査も行うことができ、さまざまな角度から診断アプローチをとることが可能です。
痛みに対して消炎鎮痛薬を処方し辛い症状を和らげるなど、患者様ひとりひとりの状況に合わせてベストなサポート体制を目指しています。
まとめ
今回は尿管結石についてまとめて解説してきました。
とても頻度の高い病気であり、症状が出るときは突然なので、明日自分がなっても何ら不思議ではありません。
ですので症状のないうちから本記事を通して尿管結石について理解を深めていただき、みなさまのお役に立てれば非常に嬉しい限りです。
突然の腰痛で「これは!」となった方はもちろんのこと、気になる症状があるという方も一度ご相談に来られてみてはいかがでしょうか。
最後までご覧くださりありがとうございました。この記事が少しでも参考になれば幸いです。
参考文献
1) T Yasui, et al. Prevalence and epidemiological characteristics of urolithiasis in Japan:national trends between 1965 and 2005. Urology. 2008;71:209-13.
2) 日本泌尿器科学会, 日本泌尿器内視鏡学会, 日本尿路結石症学会 編. 尿路結石症診療ガイドライン 第2版. 金原出版. 2013.
3) 井口正典ら. 尿路結石の病態から見た再発予防法:疫学から再発予防を考える. 泌尿器外科. 2008;21:655-61.
4) John A Sayer. Progress in Understanding the Genetics of Calcium-Containing Nephrolithiasis. J Am Soc Nephrol. 2017 Mar;28(3):748-759.
5) H O Goodman, et al. Genetic factors in calcium oxalate stone disease. J Urol. 1995 Feb;153(2):301-7.
6) Dganit Dinour, et al. Loss-of-function mutations of CYP24A1, the vitamin D 24-hydroxylase gene, cause long-standing hypercalciuric nephrolithiasis and nephrocalcinosis. J Urol. 2013 Aug;190(2):552-7.
7) Galina Nesterova, et al. 1,25-(OH)2D-24 Hydroxylase (CYP24A1) Deficiency as a Cause of Nephrolithiasis. Clin J Am Soc Nephrol. 2013 Apr;8(4):649-57.
8) Roberto Manfredini, et al. Circadian pattern in occurrence of renal colic in an emergency department: analysis of patients’ notes. BMJ. 2002 Mar 30;324(7340):767.
9) Christopher L Moore, et al. Derivation and validation of a clinical prediction rule for uncomplicated ureteral stone–the STONE score: retrospective and prospective observational cohort studies. BMJ. 2014 Mar 26;348:g2191.
10) A Holdgate, et al. Nonsteroidal anti-inflammatory drugs (NSAIDs) versus opioids for acute renal colic. Cochrane Database Syst Rev. 2004;(1):CD004137.
11) Alexander Kober, et al. Local active warming: an effective treatment for pain, anxiety and nausea caused by renal colic. J Urol. 2003 Sep;170(3):741-4.
12) Glenn M Preminge, et al. 2007 Guideline for the management of ureteral calculi. Eur Urol. 2007 Dec;52(6):1610-31.
13) Loris Borghi, et al. Dietary therapy in idiopathic nephrolithiasis. Nutr Rev. 2006 Jul;64(7 Pt 1):301-12.


