喘息の人が自宅でできることは?日常生活の注意点

日本の喘息の有病率は現在では10%ほどとなっています。
喘息の発作では、息が苦しくなるほど咳が止まらなくなることもあるでしょう。そこで本記事では、自宅でできる喘息発作への対処法について詳しく解説します。
症状を悪化させないために日常から気を付けるべきことにも触れるので、ぜひ参考にしてみてください。
関連記事:咳喘息は喘息ではない?違いや症状のチェック項目をご紹介
喘息の発作が起こる原因は?
喘息とはどのような病気でしょうか?
正式名称は気管支喘息といいます。
簡単に言ってしまうと、気管支が狭くなってしまいうまく呼吸ができなくなる疾患です。
喘息についてみる前にまずは、空気の通り道となる気道の構造を見てみましょう。
気道の構造
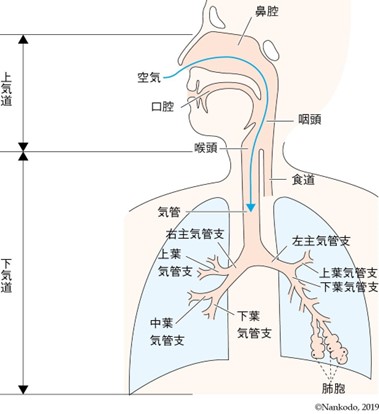
人間の気道は大きく以下に分かれます。
- 上気道
- 下気道
上気道とは鼻やのどまで、下気道とは気管から肺にかけてと分類されます。
人間が呼吸をする際は、鼻で空気を吸入することで、空気を浄化(フィルター機能)、加温、加湿したのちにのどを通過し、気管に入っていきます。
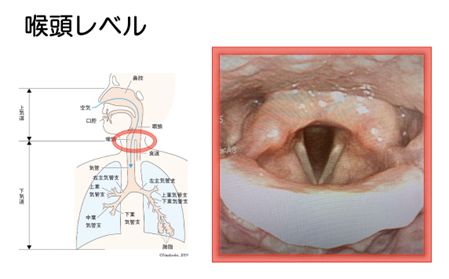
この図は、のどちんこのあたりから喉頭を見下ろした写真になります。
真ん中にあるV字の構造が声帯で、その下の暗い部分が気管の中です。
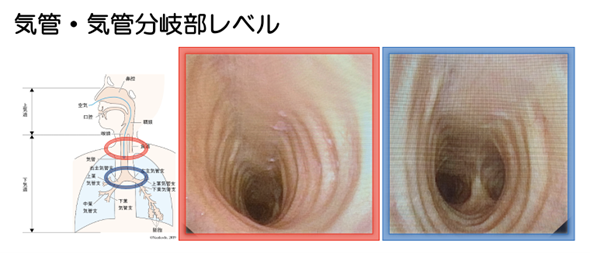
喉頭をこえると、ここからトンネルのような構造になり、このトンネルが気管です。
気管は奥に行くと枝分かれしますが、まず大きく左右に主気管支に分かれ、左右の肺に向かいます。
左右の主気管支はさらに複雑に分岐を続けます。
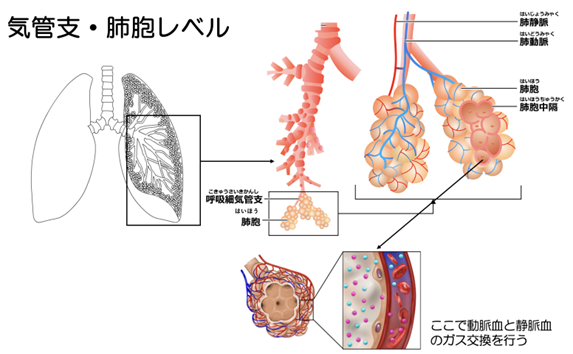
気管支は、15から20回程度の枝分かれをして細くなり、肺胞の手前の細気管支になると0.5mmと、肉眼で見えるか見えないかのギリギリの太さになります。
ちなみに気管の径は15〜20mmであり、分岐することでだいぶ細くなりました。
細気管の抹消に肺胞という構造があり、ここでようやくガスの交換を行うことができます。
鼻にはフィルター機能があると言いましたが、鼻で大きな粒子を捉えることはできますが、径の小さな粒子は捉えることができません。
気管支⇨細気管支⇨肺胞と狭い空間に行くにつれ小さい粒子を捉えることができます。
気管支では、数μm〜10μmの粒子(1μmとは、1mmの1/1000)を捉え、表面に存在する線毛(一方向に動く毛の構造)の運動と咳で上気道に追いやり痰として出します。
細気管支では、径数μmの粒子を線毛運動で除去し、肺胞では径2μm未満の粒子をマクロファージという細胞で処理します。
ダニの死骸などを含むハウスダストは数μmほどの大きさであり細気管支で主にトラップされます。
PM2.5という言葉を公害物質としてよく耳にします。
これは2.5μm以下の大気中に浮遊する小さな粒子のことを言いますが、これらは肺胞まで到達してしまいます。

喘息とは気管支で何が起きているの?

喘息とは、気道(気管や気管支)の慢性炎症疾患です。
そして、この慢性的な炎症により、気道が狭くなることで、繰り返し起こる咳、喘鳴(ゼーゼーする状態)、呼吸困難を起こします。
このイベントは最初のうちは、狭くなったり戻ったりします(可逆的)が、この状態が放置され狭くなったまま戻らなくなる(不可逆的になる)と重症化していきます。
この慢性炎症の状態では気道過敏性亢進といってます。
これは気道が敏感になっている状態を指し、簡単に言うと『健常人では反応しないレベルの刺激でも、容易に刺激として反応してしまう』状態になっています。
改めて、喘息を疑うキーワードを列挙すると
- 発作的な咳、気道のゼーゼーといった音、呼吸困難といった症状
- 症状を繰り返している(気道過敏性亢進)
- 良くなったり悪くなったり(可逆性)
というのがポイントになります。
喘息の初期の患者さんは、すぐに症状が良くなってしまうから、ちょっとした風邪かな?といって軽視しがちです。
喘息患者は年々増加傾向にあり、小児喘息の有病率は約7%、成人喘息は4%で、日本では400〜500万人に達していると言われています。
しかし、上記のように症状が軽く受診していないだけの患者さんを考慮に入れると、私見としては10人に1人くらいに喘息の素因があるかと思われます。
それでは健常者と喘息患者さんの気管支を比較してみてみましょう。
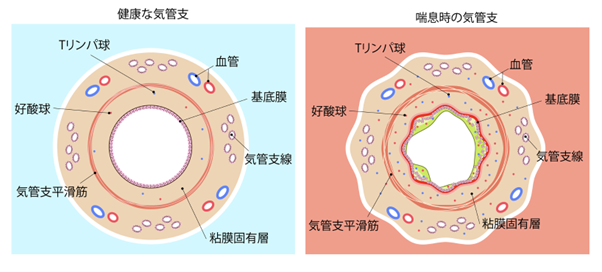
健常な気管支の構造から説明します(左図)。
気管の内腔は表面に上皮細胞が存在し、上皮細胞の最下層に基底膜という細胞の層があります。
それより下には炎症の主な場所となる粘膜固有層があり、その外層に気管支平滑筋があり裏打ちしています。
それより外には気管支腺や動脈、静脈が走り、最外層に気管軟骨があり気管の構造を維持しています。
気管の慢性炎症状態により気道過敏性が亢進していると、右図のようになります。粘膜固有層をはじめとして、気管粘膜における炎症細胞が増えます。
この炎症細胞はアレルギーが関与するリンパ球や好酸球がメインとなりますが、好中球が関与する病態も存在します。
これらの炎症細胞により上皮細胞の破壊や基底膜が厚くなります。
また粘膜表面に存在する粘液腺組織から粘液の産生が増えます。
このような状態がさらに慢性化すると気管支平滑筋じたいが厚くなってきたり、粘膜下組織じたいが固く厚みを帯びてきます。
これらが総じて、気管の内腔を狭くしてしまい、空気の通り道が細くなっていきます。
少し難しい話になりますが、この粘膜下組織じたいが線維化し固くなったり、気管支平滑筋が厚みを帯びた状態のことをリモデリングといって、喘息が慢性化した状態で、重症化リスクとなる病態です。
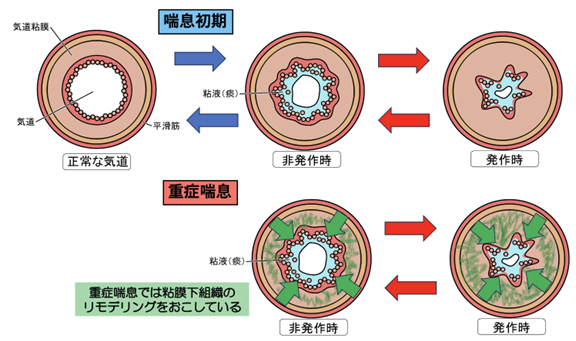
では、どのような機序で気管支に慢性炎症を起こさせるのでしょうか?
気管支喘息の原因は?
気管支喘息はアレルギー疾患のうちの一つです。
アレルギーは全身疾患ですが、そのうち気道に起こる疾患でポピュラーなものが気管支喘息とアレルギー性鼻炎です。
鼻から肺までは構造的に連続した気道ということで、疾患も同じような原因で起こりそうですよね。

実際に、気管支喘息患者の鼻炎合併率を調査した研究(文献3)では、
2012年の夏は50%、2013年の春は85.6%であり、春季には鼻炎合併が高率であったと報告されています。
両季節とも鼻炎合併症例の喘息コントロールは鼻炎を合併していない症例と比較して有意に気管支喘息の悪化がみられ、鼻炎の状態を良くすることで喘息コントロールが改善されることが報告されました。
最近では、”One airway One disease”と言われ、アレルギー性気道疾患を一つの気道として評価し、治療するべきと考えられています。
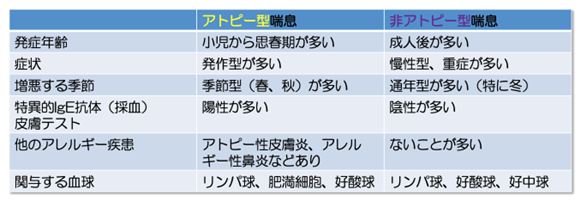
アトピー型喘息と非アトピー型喘息、小児喘息と成人喘息について
喘息の原因はアトピー型と非アトピー型に分けられます。
『アトピー体質』という言葉をよく聞くと思います。
これは、アレルギーの原因となる、抗原に対してIgEという抗体を作りやすい体質のことを言います。
一般的にいうアレルギーという言葉はI(いち)型アレルギーが原因となることが多いのですが、このI型アレルギーはIgE抗体が関与する反応です。
以下にダニアレルギーに伴うアトピー喘息を例に①.ダニに対するIgE抗体を作るまで、②.喘息が発症するまでを図解します。
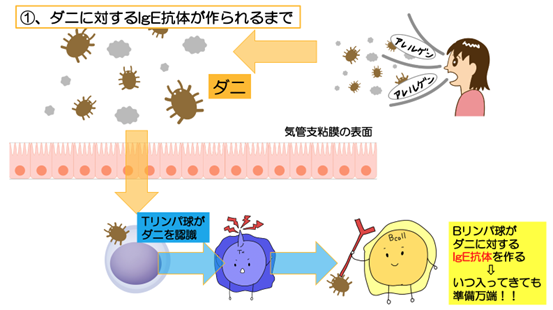
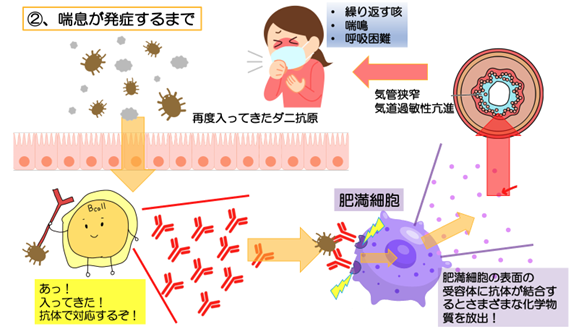
つまり、アトピー型の喘息と言うと、アレルギーの原因となる抗原に対してIgE抗体が産生され、気管支に作用することが発症のきっかけになる喘息のことを指します。
一方で、非アトピー型喘息とは、この機序以外の喘息のことを指し、様々な原因がありますが、現在原因が解明されつつあります。
大切なこととして小児喘息は主にアトピー喘息が多く、成人喘息はほとんどが非アトピー型喘息となることが多いです。
これはあくまでも参考です。
小児の場合、2〜3歳でほとんどが発症し、中学生時代に治癒することが多く、成人になるまでに約70%以上が自然治癒します。
しかし、小児でも成人と同様に重症化することもあり、早期から治療介入することが大切になります。
成人発症喘息のポイントとしては、小児喘息があってダラダラ成人喘息に移行するのではなく、ある時期から突然発症することが多いです。
成人喘息はアレルギー疾患が慢性化すると生じる好酸球という血球が組織に増え、”好酸球性気道炎症”という状態になり、先ほどお話したリモデリングなどの組織が固くなる現象を起こしやすく、重症化していきます。
成人発症喘息が発症する因子としては、以下のように1、発症の個体要因と2、発症の環境要因に分かれます。
そして、この掛け合わせで喘息が発症します。
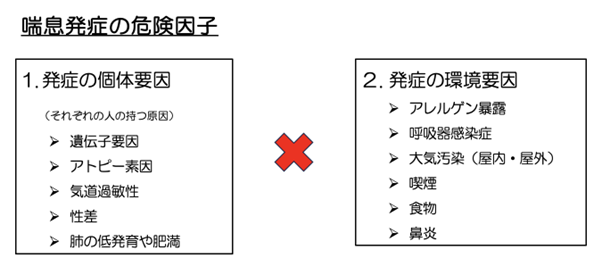
簡単に言ってしまえば、喘息になるべく生まれ持った体質の方が、発症するべく環境で生活した時に初めて喘息が発症します。
関連記事:アトピー咳嗽の原因はストレス?症状のチェック項目や治し方を紹介
喘息の人が自宅でできること
アレルゲンを回避する 〜どんなアレルゲンがあるの?〜
1で書いたように、喘息はアレルギー疾患です。
アトピー型喘息では、特にアレルギーの原因となるアレルゲン(抗原)の暴露を避けることが非常に大切になります。
暴露を避けるためには、まず自分がどのようなアレルゲンに対して感作(1−4の①、ダニに対するIgE抗体が作られるまでの状態)が成立しているかを知る必要があります。
そのための検査としては、採血検査や皮膚検査がポピュラーです。
皮膚検査は皮膚科やアレルギー科などではやってくれますが、一般的ではありません。
採血検査は、一般内科などでも検査してくれます。
ダニやスギなどに的を絞った検査方法もありますが、吸入系アレルゲンや食物アレルゲンなどセットで検査することも可能です。
自分が何に感作しているかをざっくり評価することができます。

喘息を発症する可能性が高いアレルゲンを以下に挙げます。
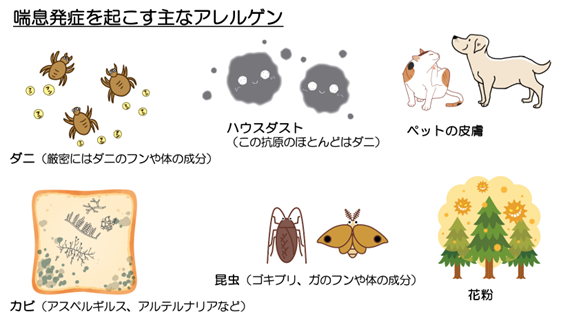
特にダニ、ハウスダスト、カビ、昆虫が喘息発症に関与していると言われてます。
成人気管支喘息の60%以上、小児気管支喘息の60〜80%以上がダニに感作されていると言われています(文献4)。
これらのアレルゲンに対して感作している方(特にお子さん)は、暴露しないように注意しましょう。
それでは、これらのアレルゲンはどこに存在することが多いでしょうか。
それぞれのアレルゲンの特徴と存在箇所について見ていきましょう。
ダニ
主に寝具、じゅうたんに多く存在します。
喘息のアレルゲンとなるダニは、チリダニ科のヤケヒョウヒダニとコナヒョウヒダニが原因となります。
これらのダニはその名の通り、ヒトの “ 表皮(ヒョウヒ)”を好んで食べます。
それゆえに、人間の皮膚(アカやフケ)が剥がれ落ちやすい場所に多く存在します。
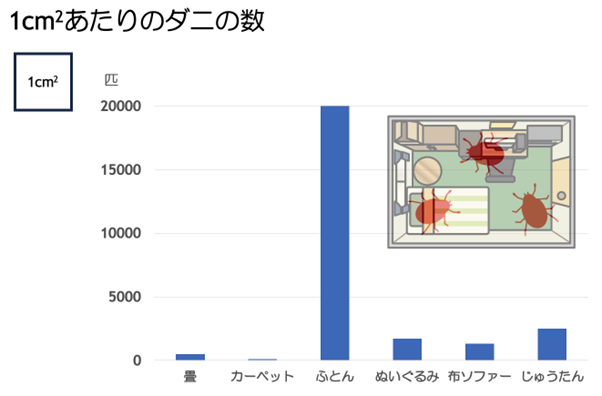
特に1日の1/3の時間を過ごす寝室に多く、枕カバーやシーツなどは要注意です。
布団など内部に空間があるものには注意が必要で、表面には数匹しかいませんが、内部に圧倒的に多く数千から数万匹存在していると言われています。
子供が大好きなぬいぐるみの中にも比較的多く存在しており、要注意です。
ダニの繁殖は気温 20〜30℃、湿度 60〜80%の環境で進みやすく、現代の気密性・断熱性が高い住宅はまさにダニにとっては生息しやすい環境となります。
ハウスダスト
ハウスダストとは室内に存在する、大きさが1mm以下の目に見えにくいホコリの総称です。
繊維クズ、細かな砂粒、ペットの毛、フケ・アカ、ダニの死骸と糞、花粉とその胞子、タバコの煙粒子などが含まれます。
このようにハウスダストは多くのアレルゲンが混在したものですが、この中で最も大切なアレルゲンはダニです。
アレルギー検査でダニが陽性の方の多くは、ハウスダストも陽性となっていることが多いです。
ハウスダストがたまりやすい場所は、必然的に掃除が行きとどきにくい、家具の裏や下などが要注意です。
ネコ
ネコをペットとして飼育している家庭の粉塵として存在します。
ネコの唾液や皮膚のフケがアレルゲンとなります。
ネコアレルゲンは感作されやすくアレルギー発症までの期間も短い傾向があります。
室内粉塵の中でもネコアレルゲンは粒子が小さいために、長時間空中に留まり、吸い込む量が多くなると考えられています。
家具や衣類にも付着しやすく、ネコを飼っていなくても、飼育している友人の衣類についたネコアレルゲンが学校の教室などの公共の場所にばら撒かれることで、感作してしまうこともあります。
アレルゲンが小さいこともあり一度、ネコを飼育するとその家からネコアレルゲンが完全になくなることはないと言われています。
イヌ
イヌの唾液や皮膚のフケなどが原因アレルゲンとなります。
ネコ同様に衣服についたアレルゲンに暴露するだけで症状が出ることもあります。
人懐っこい動物であるが上に、ペットとして飼育している場合に触れ合うことが多くなり、アトピー素因のある方は要注意となります。
カビ
カビも喘息発症において重要なアレルゲンとなります。
カビは真菌類という微生物になりますが、我々が食べるキノコも実は真菌です。
喘息の原因となるカビは『室内環境のカビ』と『室外環境のカビ』に分類されます。
前者の室内環境のカビは主にアスペルギルスという真菌が原因となります。
これは押入れ、ベッド下のホコリ、革靴、枕の表面などから検出されることが多く、乾燥に強いです。
カビというと、ジメジメした環境で生きているイメージですが、比較的乾燥した屋内環境でも生きることができます。
後者の室外環境のカビは、主にアルテルナリアという真菌が原因となります。
これは、風呂場や水回りにみられ、高い湿度を好む性質があります。
特に梅雨や雷雨が多い時期に増え、この時期に喘息発作を引き起こすことが言われています(雷雨喘息)。
ゴキブリ
生活環境中の重要なアレルゲンの一つです。
死骸やフンが原因のアレルゲンとなります。
日本全国の家屋に生息し、高い湿度と暖かい温度を好み、水回り、食物を入れた貯蔵庫、電化製品の内部、ダンボールの隙間などに多く存在します。
日本では比較的感作率は低いですが、喘息発症の重要なアレルゲンとなります。
花粉
花粉はアレルギー性鼻炎(花粉症)と比較すると、花粉の粒子の大きさの関係で喘息を発症するアレルゲンにはなりにくいですが、花粉の飛散数が多いと喘息での救急受診数が増加するというデータもあります。
また、鼻炎は喘息発症の因子になりますので、花粉の暴露を避けることは、鼻炎による二次的な喘息発症を予防する上で大切です。
花粉は、季節ごとに飛散する花粉が異なります。
最も有名な花粉は春先のスギ花粉やヒノキ花粉ですが、夏から秋のカモガヤ(イネ科)、秋のブクタサ、ヨモギ(キク科)の花粉などの花粉もあります。
これらに感作が成立している患者さんは、喘息症状の原因となるので注意が必要です。
スギやヒノキは樹木であり、遠くまで花粉が飛んでいきますが、イネ科のカモガヤや雑草のブタクサなどの草木花粉は飛散する範囲が狭いという特徴があります。


以下に、これまでのアレルゲンの季節性をみるアレルゲンカレンダーを提示します。
アレルゲンが存在する時期の目安となります。地域によって若干異なります。
掃除・洗濯をするときのポイント
ホコリにはこれまで述べてきたようにダニやゴキブリ、カビなどのアレルゲンが多量に含まれます。
それゆえ、掃除・洗濯は室内に存在するホコリを掃除する上で非常に大切になります。
以下に掃除・洗濯をする上でのポイントを列挙します。
寝具(布団、シーツ・カバー)、寝室の床、リビング(絨毯や布ソファ)など1日のうちで長い時間生活する場所を中心にできれば毎日、最低でも週2回は行いましょう。
- フローリングの掃除は、ホコリを舞い上げないために、拭き掃除をしたあとに掃除機をかけることが大切です。
- 寝具のシーツ・カバー類は、週に1回は丸洗いしましょう。
- 布団は週1回は干して日光に当てたあと、両面の掃除機をかけましょう。
⇨最近は丸洗い代行サービスもあり! - 床の素材はフローリングが理想的で、カーペットはダニが生息しやすいので、使用しない方がよい。
- 畳の部屋は、畳の目に沿って1畳を30秒くらい、じっくり掃除機で吸い取ります。
- 少なくとも週1回は丁寧に掃除しましょう。
- 掃除機の集塵パックは2週間に1回は交換しましょう。
- 絨毯は避け、布製の家具は使用しないことが望ましいが、すでに使用している場合は寝具同様に最低週に2回は清掃しましょう。
- 衣類、布団、暖房器具を収納するときは、ダニの繁殖を防ぐために、洗濯、掃除をした後にビニール等で密閉してから収納しましょう。
- ぬいぐるみはダニの温床となりますので、頻回に水洗いし天日干ししましょう。
このような丁寧な掃除を3〜6ヶ月継続すれば、特別な寝具を使用しなくても効果があります。
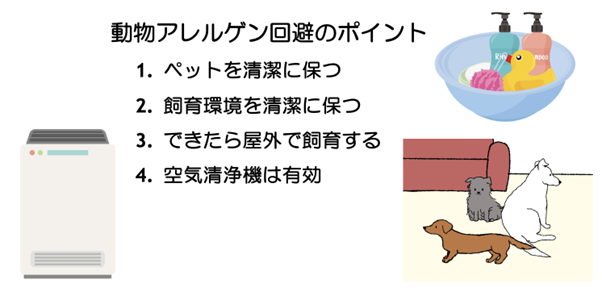
ペットと暮らしている場合に気を付けること
ペットを家族の一員と考える家庭も多いため、手放すのはなかなか難しいと思いますが、アレルギー検査で自分が感作しているアレルゲンを認知している場合は、原因となっている動物を飼わないようにすることも大切になります。
実際に、ネコを飼っていた家で、ネコの飼育をやめた後からは、喘息症状は2.3倍改善したというデータがあります(文献6)。
すでに飼っていて離れることが難しい場合は、外で飼うなどの工夫をしてみるとよいかもしれません。
また、友人や家族でペットを飼っている家にお邪魔する際や、自宅にペットを連れてきたときに触れないようにしましょう。
その他、ペットに関する注意事項を以下に挙げます。
- ペットは週に1回はシャンプーをして清潔にしましょう。
- ペットのアレルギー物質はとても小さいため、浮遊時間が長く、他のアレルギー物質に比べて空気清浄機の効果が高いと考えられています。
- 飼育する床はフローリングであることが望ましく、一緒に寝ることは控えましょう。
- 毛の中でダニが繁殖したり、毛が抜けてハウスダストの総量が自宅に増えることも問題となります。
関連記事:乾燥で咳が止まらないのはなぜ?咳の特徴や悪化させないための方法を紹介
外出時に注意することは?
外出時に注意することとして、以下の3つが挙げられます。
- 花粉に暴露しないこと
- 刺激となる物質を暴露しないこと
- 吸入薬を忘れないこと
花粉に暴露しないこと
2-1で述べたように、花粉には広範囲に飛散する樹木花粉と比較的飛散範囲が狭い草木花粉があります。
樹木花粉であるスギ、ヒノキ花粉のは10kmほど飛散可能と言われていて、日本の本州に住んでいる場合、飛散時期にどこにいても外出するだけで暴露する可能性があります。
しかし、イネ科や雑草類の草木花粉の飛散範囲は10m程度と狭く、その花粉が存在している公園や、川沿いの土手などに近付かなければ暴露しにくいです。
自宅の庭の草むしりや農家の方が農作物の収穫をすると症状が出るという患者さんがいらっしゃいますが、案外身近な環境に草木花粉は存在するので、樹木花粉と違って避けることが可能な花粉と言えます。
以下に、花粉を暴露しないため、発症しないための対応方法を列挙します。
- 花粉が多いときは、できるだけ外出を避けましょう。
- 花粉飛散情報をテレビやインターネットで確認してから外出しましょう。
- 大量飛散日は窓の開放に注意し、洗濯物を外に干さないようにしましょう。
- ゴルフのラウンドや登山などは樹木や草木の群生地であることが多く、注意しましょう。
- 外出するときは、マスク、メガネを着用しましょう。
マスク表面に当てガーゼを置き、頻回に交換できるようにしたり、フィルター付きマスクも有効です。 - 外出先から帰った時は、家の中に入る前にコートを脱いではたきましょう。
- 外出時の服装はできるだけ、表面が毛羽だったモコモコした服は控え、ナイロンやポリエステルなどのツルツルした素材のものを選びましょう。
- 家に帰ったら洗顔、うがいをし、鼻をかみましょう。
最近ではCMで知名度上昇中の鼻うがいも有効です。

刺激となる物質を吸入しない
喘息が発症している場合には、ここまでに挙げてきたアレルゲンを吸入しなくても刺激となる物質を吸入しただけで発作が起こるようになっています。
この状態を1-2で述べたように “気道過敏性が亢進” している状態といいます。
1−4で喘息発症の危険因子として環境因子を提示しましたが、これが刺激となる因子です。
つまり、アレルギー以外の原因でも喘息発作を誘導してしまうのです。
ウイルス感染
ライノウイルス、RSウイルスなど気道関連ウイルスは喘息発症の鍵となるウイルスです。
これらのウイルス感染を契機に喘息が発症することもあります。
化学物質
ホルムアルデヒドなどの化学物質も喘息の原因となります。
タバコ
慢性肺疾患であるCOPDの原因となりますが、喘息の発症因子ともなります。
最近ではCOPDと喘息の両方の特徴を併せ持つ病態も存在します。
寒冷刺激
特に寒暖差が気道に刺激となり、喘息発作が起こりやすくなります。
冬は空気も乾燥します。
寒冷刺激と乾燥は気管を収縮させるので、冬は喘息発作が起こりやすくなります。
以下は、外出時に吸入する物質ではありませんが、上記と同じくアレルギー以外が原因となる喘息の誘発因子なので追記します。
運動
運動によって喘息が誘発されやすくなります(運動誘発喘息)。
これは喘息のコントロールが不良な状態です。
天候
気温や気圧の変化が喘息発作を誘発すると言われています。
湿度が高くなることでカビやダニが増えることも一因です。
アスピリン喘息
痛みどめのロキソニンなどアスピリン系の消炎鎮痛剤を使用すると喘息発作を誘発しますが、これも特殊な作用機序により喘息発作を起こします。
今まで述べてきた物質や環境変化以外にも、校庭に舞い上がった砂埃を吸ったり、強い香水の臭い物質を吸ったなどといったエピソードでも喘息を疑います。
気道が過敏になっているとどのようなものでも敏感になると考えてよいでしょう。
吸入薬を忘れないこと
ここまで喘息の原因を主にお話してきましたが、喘息の治療の主役となるのは吸入薬です。
吸入薬にも色々と種類がありますが、吸入薬は基本的には喘息発作を起こさないように維持するのが目的となります。
今回は吸入薬の種類の詳細に関しては割愛しますが、大きく分けるとステロイドの入った吸入薬と、気管支を広げる作用のある吸入薬(β2刺激薬、抗コリン薬)、このステロイドと気管支拡張薬の2種類の合剤があります。
気管支拡張薬はさらに効果が短時間のもの(即効性)と長時間のもの(維持目的)に分かれます。
アレルギー疾患のほとんどに共通することですが、『疾患の症状が出ている』という状態とは、その疾患を俯瞰的にみた時に『とても悪い状態』であると認識するべきなのです。
それはどういうことかと言うと、アレルギー疾患は完治することはほとんど不可能な疾患が多く、『病気は持っているが、症状がでない状態を維持し、日常生活に支障を来さないように生活できることを治療のゴール』とします。
これは、気管支喘息だけでなく、アレルギー疾患の代表であるアトピー性皮膚炎やアレルギー性鼻炎においてもガイドラインに治療の目標として記載されています。
症状が出ていることは、氷山の一角というイメージを持っていただければと思います。
下のアレルギー疾患のイメージ図でもわかるように、アレルギーの山をどれだけ低くできるかで、『病気はあるけど、症状がない状態』をつくることができるのです。
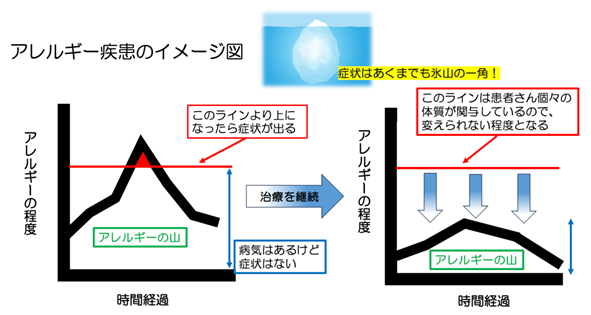
喘息に対する吸入薬は、きちんと毎日使用することで、このアレルギーの山を小さくしてくれます。
症状が出ている時だけ吸入薬を使用する程度では、このアレルギーの山を小さくすることはできません。
何度も言いますが、毎日使用することが大切です!
つまり、どこに行くにしても喘息の患者さんは吸入薬を忘れずに出かける必要があるのです。カバンにすぐに入れましょう。
関連記事:花粉で喉が痛い・咳が止まらない時の対処法|インフルエンザとの違いは?
喘息を悪化させないためには日常生活が大事
アレルゲンの回避以外に喘息患者さんが日常的に注意するべきことをまとめます。
アレルゲン以外にも、私たちの生活習慣にも原因が潜んでいます。
アレルギーは免疫が関係する病気であり、免疫は神経や全身のコンディションと密接に関係しており、生活習慣や体質改善も同時に進めて行く必要があります。
タバコ
喘息を発症させる危険因子のなかで環境要因としても出しましたが、タバコは喘息の悪化要因でもあります。
喘息の方は、必ず禁煙しましょう。また、家族で喫煙者がいる場合に受動喫煙によっても喘息は悪くなります。
妊娠前や妊娠中の女性の喫煙にも注意が必要で、タバコの煙をこの時期に持続的に吸入していると、生まれてくるお子さんが喘息などを引き起こすアレルギー体質になりやすいことも注意を要します。
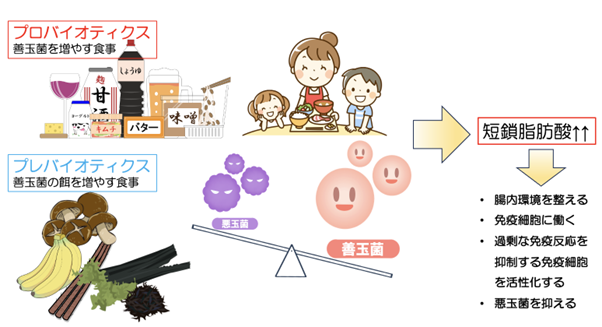
食事
食習慣はアレルギー体質に密接に関係しています。
アレルギーは免疫細胞が過剰に働く反応ですが、免疫細胞の70%は腸管に存在しています。
免疫をコントロールするために、腸管へ直接アプローチできる方法は食事です。特に腸管内にたくさん存在する細菌がアレルギーコントロールには鍵となります。
腸管内の存在する善玉菌を増やし、成長させていくことは、アレルギー体質改善、さらには喘息の発症予防にも有効ではないかと考えられています。
実際にファーストフードばかり食べていると喘息が悪化することが報告されています。
これは腸内の悪玉菌が増えることで、腸内環境が悪化し、過剰な免疫反応を起こす免疫細胞が増えることが考えられます。

運動習慣
適度な運動による体質改善は、アレルギーにも有効です。喘息の方は運動習慣を身につけ、代謝を改善させ、筋肉をつけるとよいと考えられています。
花粉に感作している人は、花粉飛散時期の外での運動には注意しましょう。
肥満
肥満がアレルギー症状を悪化させることも報告されています。
内臓脂肪の量が問題と言われており、肥満の人は、バランスの良い食事、適度な運動を心がけましょう。
ストレス
過度な精神的、肉体的ストレスはアレルギーを悪くする因子となります。
喘息の主座となる気管には神経の線維があり、気管の過敏性が亢進することにより、喘息症状が出現すると言いました。
ストレスはこの神経をさらに過敏にし、喘息発作の頻度を増やすことが想定されています。
関連記事:生活習慣病の方は注意!動脈硬化が引き起こす命に関わるリスクについて
喘息の検査・治療なら西春内科・在宅クリニックへ
当院では患者様のお話をよくお聞かせいただきます。
喘息は、COPDや肺炎など他の呼吸器疾患だけでなく、心不全などの心臓疾患などとの鑑別も要します。
それをもとに、適切な治療方針を提案させていただきます。
当院ではアレルギー検査や画像検査が可能ですが、肺機能検査や喘息診断のために必要な詳細な検査が必要な場合は、大きな病院へご紹介させていただくこともあります。
まとめ
喘息は悪化した場合に、命に関わる疾患です。現在は吸入薬が普及したことによって、喘息による死亡率は1960年代ころと比較すると1/5程度に低下したものの、喘息の患者さんは、日本にはいまだ180万人ほどいます。
喘息は悪化すると、構造として気管が狭くなっていき、喘息死のリスクも上昇します。
そうならないために、自分が喘息であるということをきちんと認識し、
①. アレルゲンやタバコなど刺激となる物質の吸入を控え
②. 規則正しい生活、食事習慣を身につけること
③. 処方された吸入薬の使用を忘れないこと
を念頭におき生活する習慣が身に付くことが、喘息を克服する第一歩となります。
参考文献
尾長大志. レジデントのためのやさしイイ呼吸器教室 ベストティーチャーに教わる全29章 第3版 日本医事新法社.
大久保公裕. イチから知りたいアレルギー診療 -領域を超えた総合対策-
上條 篤ら. 気管支喘息患者における鼻炎の合併率 -季節による変動-. アレルギー 62(12), 1642-1650, 2013.
筏 義人. 室内からのダニアレルゲン除去法. Indoor Environment, 10(1), 33-44, 2007.
『はなこさん』http://kafun.taiki.go.jp/index.aspx 監修:永田眞
Shirai T et al. Effect of pet removal on pet allergic asthma, Chest, 127, 1565-1571, 2005.
谷口正実 福冨友馬. あなたのまわりに潜む身近なアレルゲンー原因を特定して対処するー メディカルレビュー社.
土橋邦正. 疫学:有病率・死亡数の推移. 特集 喘息管理のUp-Date, 日内会誌 108 : 1119-1127, 2019.
監修医師: 耳鼻咽喉科専門医/アレルギー専門医 永田 善之
専門分野
耳鼻咽喉科全般 アレルギー・鼻副鼻腔疾患
専門分野
日本耳鼻咽喉科学会専門医・指導医
日本アレルギー学会専門医







