帯状疱疹の前兆や初期症状とは?治療やヘルペスとの違いについて
帯状疱疹は、多くの人が経験する一般的な皮膚の健康問題の1つです。
しかしその症状や治療法については、詳しく知らないという方も少なくありません。
この記事では、帯状疱疹の前兆、初期症状、治療法、さらには他の疾患との違いまでを分かりやすく解説します。
帯状疱疹に関する正しい知識を身につけることで、早期発見や適切な対応が可能となります。
目次
帯状疱疹とは
帯状疱疹は、水痘・帯状疱疹ウイルス(VZV)によって引き起こされる病気です。
一度水痘(水ぼうそう)にかかった人の体内に潜伏しているウイルスが再活性化することで発症します。
水痘から回復した後、一見治ったように見えてもウイルスは体内の神経節という場所に潜伏し、何年もの間活動を停止した状態で存在します。
しかし、何らかの原因で免疫力が落ちたタイミングでこのウイルスが再び活動を開始し、帯状疱疹を引き起こします。
帯状疱疹の主な症状
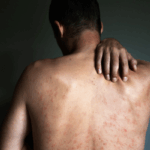
帯状疱疹の主な症状は、皮膚の一部に現れる痛みと発疹です。
これらは通常、体の片側に限定され、帯のように広がります。
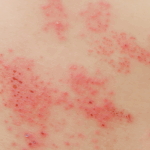
初期には、赤いポツポツとした斑点が現れ、その後水疱に変わり、数日間でかさぶたとなり、最終的には落ちます。
しかし、痛みは水疱が消えた後も続くことがあり、これを「帯状疱疹後神経痛」と言います。
帯状疱疹は体のどの部分にでも発症する可能性がありますが、最も一般的なのは胸や背中です。
時には顔や目の周囲に発症することもあり、この場合には特に注意が必要です。
目に近い部位に発症してしまった場合、視力に影響を及ぼす可能性があるため、速やかに医療機関を受診してください。
帯状疱疹が発症する主なリスク要因は、年齢と免疫力の低下です。
特に60歳以上の高齢者では発症が多く見られます。
また、ストレスの多い生活や慢性的な睡眠不足、COVID-19やインフルエンザの感染など免疫力を低下させる要因があれば、若い人でも発症することがあります。
HIV感染症や癌など、免疫システムに影響を与える病気のある人、または免疫抑制剤を服用している人も、帯状疱疹を発症しやすいとされています。
帯状疱疹は、典型的な症状があれば通常は視覚的な診察だけで診断が可能です。
しかし、症状が軽微である場合や、他の皮膚疾患との鑑別が必要な場合には、症状に応じて血液検査やウイルスのDNAを検出するPCR検査などが行われることもあります。
帯状疱疹は、一度水痘にかかった人なら誰にでも発症する可能性がある病気であり、特に高齢者や免疫力が低下している人はリスクが高いです。
発赤(ほっせき)など異常な皮膚の症状や痛みに気づいたら、早めに医師の診断を受けることが重要です。
関連記事:高齢者における慢性疼痛とは?痛みの特徴や治療について解説
帯状疱疹の前兆や初期症状
帯状疱疹は特定の前兆や初期症状を示すことがあります。
これらのサインを早期に認識することで迅速な治療へとつなげることが可能であり、回復を早めるのに役立ちます。
ここでは、特に「かゆみ」という症状を中心に、帯状疱疹の前兆と初期症状について詳しく解説します。
帯状疱疹の最も一般的な前兆は、皮膚に現れる症状です。
以下は、特に注意すべき前兆の一部です。
皮膚のかゆみ
発疹が出現する前に、特定の部位でかゆみを感じることがあります。
これは、ウイルスが神経系を通じて皮膚表面に影響を与え始めたサインです。
痛みや灼熱感
かゆみと同時に、もしくは独立して特定の部位の痛みや灼熱感を感じることがあります。
これは帯状疱疹の非常に典型的な前兆です。
次に、帯状疱疹の初期症状を述べますが、初期症状も人によって以下のように多様です。
赤い斑点
かゆみや痛みのある部位に、赤いポツポツとした斑点が出現します。
これが帯状疱疹の最初の目に見えるサインとなることが多いです。
水疱の形成
赤い斑点はやがて小さな水疱へと変わります。
これらの水疱はしばしば集団で現れ、液体を含んでいます。
帯状疱疹は体のどの部分にも発生する可能性がありますが、特に以下の部位に発生しやすい傾向があります。
胸部や背中
これらの部位は最も一般的な発症場所で、帯状疱疹が帯のような形で現れることが多いです。
顔と頭部
顔や頭部に発症する場合、特に目の周囲には注意が必要です。
目の周囲で発症した場合には視力の障害を来す恐れがあるため、できるだけ早期の医療介入が重要です。
帯状疱疹の特徴的なパターン
帯状疱疹は通常、体の片側にのみ発症します。
この特徴は、他の皮膚疾患と帯状疱疹を区別するのにとても役立ちます。
また、症状は神経の経路に沿って広がることが多いため、神経に沿った痛みやかゆみが帯状疱疹では特徴的です。
帯状疱疹の症状は通常、数日から数週間でピークに達することが多いです。
この期間中、新しい水疱が形成され、既存のものはかさぶたとなって治癒します。
しかし、帯状疱疹後神経痛として知られるピリピリとした痛みは、他の症状が消失した後も長期に渡って続くことがあります。
帯状疱疹の前兆や初期症状を認識することは、迅速な治療と回復につながります。
特に皮膚のかゆみや痛み、赤い斑点や水疱の出現には注意しましょう。
これらの症状が体の片側に限局的に現れた場合は帯状疱疹の可能性が高く、早めに医療機関を受診して医師の診察を受けることが重要です。
帯状疱疹とヘルペスの違いは?
帯状疱疹とヘルペスはともにウイルスによる感染症ですが、原因ウイルスや症状の特徴、発症の仕方には大きな違いがあります。
これらの違いを理解することは、正確な診断と適切な治療につながります。
| 帯状疱疹 | ヘルペス | |
| 原因ウイルス | 水痘・帯状疱疹ウイルス(VZV) | 単純ヘルペスウイルス(HSV) |
| 症状 | 体の片側に限定された、痛みを伴う紅斑が水痘へ形成 水痘消失後も神経痛を伴う | 局所的に表れるかゆみを伴う水痘 |
| 発症の仕方 | 以前、水痘に罹患したことのある人 | HSVの接触による発症 |
| 治療法 | 抗ウイルス薬 症状に応じて痛み止めの処方 | 抗ウイルス薬 軽傷の場合、自然治癒することがある |
ここでは、帯状疱疹とヘルペスの主な違いについて詳しく見ていきましょう。
原因ウイルスの違い
帯状疱疹
帯状疱疹は、水痘・帯状疱疹ウイルス(VZV)によって引き起こされます。
このウイルスは、子供の頃に水痘を引き起こした後、体内の神経節に潜伏しています。
免疫力が低下すると、再び活動を開始し帯状疱疹を引き起こします。
ヘルペス
ヘルペスは主に、単純ヘルペスウイルス(HSV)によって引き起こされます。
これには、主に口唇ヘルペスを引き起こすHSV-1と、主に性器ヘルペスを引き起こすHSV-2があります。
症状の違い
帯状疱疹
帯状疱疹の症状は通常、体の片側に限定されます。
特徴的な症状は、痛みを伴う赤い斑点が発生し、その後に水疱が形成されることです。
また、水疱が消失した後でも長期間に渡って神経痛を伴うことが一般的です。
ヘルペス
単純ヘルペスの症状は、帯状疱疹よりも一般的に局所的です。
口唇ヘルペスは主に口唇の周りに、性器ヘルペスは性器周辺に水疱が現れます。
これらの水疱はかゆみを伴うことがあり、痛みは帯状疱疹ほど強くないことが多いです。
発症の仕方の違い
帯状疱疹
帯状疱疹は、以前一度水痘に罹患した人にのみ発生します。
そのため、水痘の既往歴がある人に限られます。
ヘルペス
単純ヘルペスは、HSVに新たに感染した結果として発症します。
このウイルスは接触感染するため、感染者との直接的な接触があった人に発症します。
治療法の違い
帯状疱疹
帯状疱疹の治療には、抗ウイルス薬が使用されます。
これによりウイルスの増殖を抑え、症状の軽減を図ります。
また、痛みの管理が重要であり、神経痛が強い場合には抗ウイルス薬に加えて痛み止めや神経痛のための特別な薬が処方されることもあります。
ヘルペス
単純ヘルペスの治療にも抗ウイルス薬が使用されますが、帯状疱疹よりも症状が軽いため、場合によっては自然治癒を待つこともあります。
しかし、頻繁に再発する場合は、予防的な薬物治療が行われることもあります。
帯状疱疹とヘルペスは、発症のメカニズムや治療法において異なる点が多くあります。
どちらの病気もウイルス感染症であるため、正確な診断と適切な治療が重要です。
これらの違いを正しく理解することで、自分自身や周囲の人々の健康を守るための一歩となります。
帯状疱疹の治療について

帯状疱疹は、早期から適切な治療を行うことで症状の軽減と回復を早めることができます。
帯状疱疹の治療は、主に「内科」や「皮膚科」、「感染症科」といった医療機関で行われることが多いです。
本章では帯状疱疹の標準的な治療法について詳しく見ていきたいと思います。
帯状疱疹は、発症後すぐに治療を開始することが重要な疾患であり、特に発症から72時間以内に治療を開始することが理想的とされています。
早期治療は、症状の重症化を防ぎ、回復を早めて後遺症を起こりにくくする効果があります。
帯状疱疹の治療には、アシクロビルやバラシクロビル、ファムシクロビル、アメナメビルなどの抗ウイルス薬が一般的に用いられます。
これらの薬は、ウイルス感染細胞でのDNA合成や伸長を阻害してウイルスの増殖を抑制し、症状の進行を遅らせます。
抗ウイルス薬は通常、一日数回の内服が必要で症状の程度や経過を見ながら数日間から1週間程度服用します。
医師の指示に従って正しい用量と期間で服用することが重要です。
また、他の薬と併用する場合には医師や薬剤師に併用の可否について確認するようにしてください。
次に、帯状疱疹に伴う痛みは非常に強いことが多く、非ステロイド性抗炎症薬(NSAIDs)や麻薬性鎮痛薬が処方されることがあります。
また、水疱などの症状が消失した後に帯状疱疹後神経痛が生じた場合は、抗てんかん薬や抗うつ薬が痛みの管理に用いられることがあります。
帯状疱疹感染により水疱が形成されている場合、感染を防ぐために必要に応じて抗生物質軟膏や消毒液が用いられることがあります。
患部は常に清潔に保ち、接触や摩擦など刺激を避けることが重要です。
適切な清潔を保持することで感染のリスクを減らし、治癒を促進することが可能です。
また、治療の前段階としてワクチン接種も有効であり、水痘ワクチンは帯状疱疹の発症リスクを減らす効果があります。
水痘を経験していない人に対して特に推奨されます。
さらに最近では主に高齢者を対象にした帯状疱疹ワクチンもあり、帯状疱疹の発症予防や重症化のリスクを減らすことができます。
水痘ワクチンと帯状疱疹ワクチンはそれぞれ特徴や適応が異なるため、自身にどのワクチンが推奨されるのか気になる場合は医療機関で相談してみることをお勧めします。
関連記事:帯状疱疹でワクチンを打つべき理由とは?うつる可能性についても解説
帯状疱疹にならないための予防対策
帯状疱疹の発症を防ぐためには、日常生活における予防対策が重要です。
免疫力を維持するための食事、適切な生活習慣、ワクチン接種などがその主な方法です。
ここでは、帯状疱疹予防のための対策について詳しく見ていきます。
食事による予防
バランスの取れた栄養摂取
普段から全体的な健康を維持し、免疫システムを強化・維持するためにはバランスの取れた食事が重要です。
野菜や果物、アーモンドなどに多く含まれるビタミンA、C、Eなどの抗酸化ビタミンや、亜鉛、セレンなどのミネラルが免疫力を高めるのに役立ちます。
また、バナナ、鶏肉、レバーなどに含まれるビタミンB6は免疫系の健康維持に役立つため、帯状疱疹予防にも効果的です。
プロバイオティクス
ヨーグルトや発酵食品に含まれるプロバイオティクスは、健康な腸内環境を促進し、腸管免疫を通じて体全体の免疫システムを強化します。
ワクチン接種
水痘ワクチン
水痘を予防することは、帯状疱疹を予防する第一歩となります。
水痘ワクチンは、特に水痘感染歴のない場合には子供のうちに接種することが推奨されます。
帯状疱疹ワクチン
現在主に50歳以上の大人に推奨されている帯状疱疹ワクチンは、帯状疱疹の発症リスクを減らすだけでなく、帯状疱疹後神経痛のリスクも減少させます。
水痘ワクチンとは接種回数やワクチン価格など異なる部分も多く、どちらのワクチンを選択すべきかは医療機関で相談するなどしてしっかりと決めるようにしましょう。
生活習慣の改善
質の良い睡眠は、免疫システムを強化して帯状疱疹の予防に役立ちます。
また、長期間のストレスは免疫力を低下させるため、リラクゼーションや趣味活動、適度な運動などにより普段から適切にストレスを管理することが重要です。
さらに、喫煙や過度の飲酒、暴飲暴食は免疫システムに悪影響を及ぼすため、これらを避けることが望ましいでしょう。
定期的な健康診断
定期的な健康診断を受けることにより、体の状態を正確に把握し、免疫力が低下している兆候を早期に発見することができます。
帯状疱疹の発症を予防するためにも、定期的に健康診断や人間ドックなどを受けるようにしましょう。
以上のように、帯状疱疹を予防するためにはバランスの取れた食事や適切な生活習慣、そしてワクチン接種がとても重要です。
これらの予防策は、帯状疱疹だけでなく、他の多くの健康問題を防ぐ効果も同様に期待できます。
まずは普段から規則正しく健康な生活を送ることが、帯状疱疹の予防につながります。
関連記事:帯状疱疹でワクチンを打つべき理由とは?うつる可能性についても解説
西春内科在宅クリニックができる対応
帯状疱疹の治療には、医療機関での対応が重要な役割を果たします。
西春内科在宅クリニックでは、帯状疱疹の診断・治療はもちろんのこと、帯状疱疹のワクチン接種も可能です。
帯状疱疹のウイルスの増殖を抑え、症状の悪化を防ぐ抗ウイルス薬の処方や、痛みを伴う症状が出ている場合には痛み止め効果のあるお薬の処方など、症状に合わせた治療を行っています。
帯状疱疹でお困りのことがございましたらお気軽にご相談ください。
まとめ
この記事では、帯状疱疹の前兆や初期症状、ヘルペスとの違い、治療法や予防策について詳しく解説しました。
帯状疱疹は多くの人が経験する可能性がある病気であり、後遺症のリスクを下げるためにも正しい知識と適切な対応が重要です。
帯状疱疹の発症予防には日常からのバランスの取れた栄養十分な食事、適切な休息と睡眠、ストレスの管理が免疫力維持が役立ちます。
また、ワクチンもとても有効ですので、検討されている方はぜひ一度ご相談ください。
本記事が帯状疱疹についての理解を深め、適切な対応をするための一助となれば幸いです。
参考文献
監修医師: 循環器内科 小正 晃裕

- 関西電力病院 循環器内科
監修医師: 西春内科・在宅クリニック 院長 島原 立樹

▶︎詳しいプロフィールはこちらを参照してください。
経歴
名古屋市立大学 医学部 医学科 卒業三重県立志摩病院
総合病院水戸協同病院 総合診療科
公立陶生病院 呼吸器・アレルギー疾患内科