やけどしてしまった場合の対処方法、ご家庭での応急処置について『医師が解説』
やけどとは、高温や低温の物質、化学物質などが皮膚に接触することで生じる皮膚・粘膜の障害のことです。
皮膚は温熱、寒冷、光線といった物理的刺激から体を守ってくれています。
しかし、一定以上の刺激が加わると、皮膚は障害を受け、赤みや水ぶくれがあらわれます。重症度は接触する温度と接触時間で決まります。
放置しておくと症状がひどくなる可能性もあるのでやけどを負ったときに早急に治せるように知識をつけておきましょう。
今回は、やけどについて医師が詳しく解説します。
やけどがおこる原因、家庭内でよくみられる原因について
やけどの種類・原因を以下の表でまとめました。
カップ麺のお湯、コーヒー、天ぷら油など、高温のものが原因として多いですが、湯たんぽや使い捨てカイロなどによる低温熱傷もよくみられます。
特殊なやけどとして、電流による電撃傷や、酸やアルカリによる化学熱傷、放射線による皮膚障害である放射線皮膚炎などもあります。
灯油も長時間ふれるとかぶれを起こし、灯油皮膚炎というやけどと類似した症状を引き起こします。
|
熱傷 |
熱湯や天ぷら油など高温なものによる |
|
低温熱傷 |
湯たんぽや使い捨てカイロなど低温なものによる |
|
電撃傷 |
電流による |
|
化学熱傷 |
酸やアルカリなどの薬剤による |
|
放射線皮膚炎 |
放射線による |
家庭内でよくみられるやけどとして、湯たんぽによる低温熱傷は頻度が多いです。
見落としがちですが、軽傷にみえても深くまで熱傷がおき、治療に時間がかかることがあります。
また、小さなお子さんでは、テーブルの上のカップ麺や熱い飲み物に手をかけてこぼしてしまうことが原因として多いです。
炊飯器やポットの蒸気に手をかざしてしまい、手に水ぶくれがおきることもあります。
2歳くらいまでのお子様では、手の動きに後遺症が残りやすいので、ご家庭でのやけど対策には特に注意してください。
関連記事:低温やけどの治し方は?水ぶくれの処置や対処法について解説
やけどでおこる症状
|
Ⅰ度 |
発赤のみ。痛みを感じることができる |
|
浅達性Ⅱ度 |
水ぶくれになる。水ぶくれをはがすと、底が赤色。痛みも感じられる |
|
深達性Ⅱ度 |
水ぶくれになる。水ぶくれはがすと、底が白色、痛みが感じにくくなる。 |
|
Ⅲ度 |
皮膚が黒色や白色に。痛みを感じない。 |
やけどの重症度は、障害された皮膚の深さで上記のようにⅠ度、Ⅱ度、Ⅲ度と分類されます。
Ⅰ度熱傷、浅達性Ⅱ度熱傷は比較的軽傷なやけどと考えられ、2週間程度で治癒し、傷跡を残さないことが多いです。
深達性Ⅱ度熱傷、Ⅲ度熱傷は重症なやけどで、傷跡がのこり、動かしづらさが残る場合もあります。
受傷直後は、やけどの本当の深さはみためでは分からないことが多いです。明確になるまで1週間ほどかかるので注意が必要です。
受傷直後は発赤だけだと思ったのに、次の日に水疱がでてきたという例、受傷直後は水疱だったが、水ぶくれの底の色が赤色だから、傷跡が残りづらい浅達性Ⅱ度熱傷と考えていたら、実は数日したら深達性Ⅱ度やⅢ度だったという例は非常によく起こります。
以上のことから、発赤以外に、水疱や白色・黒色の皮膚ができているやけどは、深くなる可能性があるので注意してください。
対処法や治療について
熱傷直後の応急処置として、すぐに患部を流水で冷やすことが大切です。その後、初期治療として熱傷の深さⅠ度~Ⅲ度に応じて適切な外用薬での治療を開始します。
熱傷が広範囲である場合や、特殊な部位(顔面、手足、陰部)に熱傷がおきた場合は、点滴・酸素などの全身状態の管理や、デブリドマン・植皮などの外科的処置が必要になり、入院となることもあります。
関連記事:アレルギー性蕁麻疹の症状が出た時の適切な対応方法とは?
家庭でできる対処方法
やけどを受傷した直後に、水道水で30分ほど冷やしてください。やけどの拡大を防ぎ、痛みも和らぎます。
衣服の上からやけどした場合は、無理やり服をぬぐことで障害された皮膚が剥離してしまうのを防ぐため、衣服をぬがずに、服の上からシャワーを浴びるようにするといいです。
アイスノンなどの氷枕を直接あてると、凍傷でかえって悪化することがあるので、使用する場合はタオルでくるんで皮膚に直接当たらないようにしてください。
水疱ができていてもご自身ではつぶさず、医師の判断にまかせるのがいいです。
やけどの傷をご自身で処置していく場合、1日1回はガーゼを外して、傷口をシャワーであらうようにしてください。
傷にばい菌が繁殖すると、治るのが遅くなったり、後遺症がのこりやすくなったりします。
消毒をした方がいいかは意見が分かれますが、傷を消毒すると痛みがあり、かえって傷の治りが悪くなるという考え方があります。
インターネットなどの誤った情報で、傷が悪化してから病院にいらっしゃる方もいます。(例えばアロエが良いと聞いてアロエの葉を貼付するだけで、傷の洗浄をせず、感染をおこして傷が悪化)。
熱傷は初期治療が重要なので、不安な場合はひどくなる前に医師の診察を受け正しい処置を行うことをおすすめします。
西春内科・在宅クリニックでの対応
西春内科・在宅クリニックでは、熱傷の進行を防ぎ、感染を起こさないようにするため、熱傷の深さや状態に応じた外用薬をぬったガーゼで傷を保護する治療を行います。
具体的には、ワセリンなどの軟膏や、炎症を抑えるステロイド外用薬、水を吸う作用のある外用薬などです。痛み止めも必要であれば、処方することができます。
以下の場合は、専門の医療機関へご紹介することがあります。
- 顔面のやけどや、口の中のスス、鼻毛先端の焦げがある場合。気道熱傷といって、のどが腫れてきて気管内挿管が必要となることがあります。
- 広範囲熱傷。Ⅱ度熱傷で15%以上のものやⅢ度熱傷で2%以上のもの。小児では熱傷面積10%以上のもの。
- 手足の深いやけど。拘縮により動かしづらさがのこることがあります。特に小さなお子さん。
- 顔のように傷跡がのこると見た目が気になる場合や、会陰部などの特殊な部位の熱傷。
- 薬品などによる一部の化学熱傷。特にフッ化水素酸は重症化しやすく、グルコン酸カルシウムの注射が必要になる場合があります。
関連記事:日焼けとやけどの正しい知識|正しい対処法と受診のタイミングを解説
やけどの跡の治し方、ケアの方法
拘縮による動かしづらさを予防するため、傷の治療中からよく動かすようにするといいです。
日焼けをするとシミがのこりやすいので、やけど部分の日焼けは3か月ほど避けるようにしましょう。
深いやけど(Ⅲ度熱傷や深達性Ⅱ度熱傷)の場合、傷が治っても数週間から数か月後に、傷が盛り上がってきて肥厚性瘢痕やケロイドになることがあります。
そのような変化がある場合には、早めに病院で治療をしてもらうようにしましょう。
やけどの予防方法
湯タンポは低温熱傷としての報告が多いので、寝る前に布団から出してしまうなど工夫するといいでしょう。
小さなお子さんがいる家庭では、熱い液体の入った容器を机の上に置かないようにしましょう。テーブルクロスを引っ張り、やけどすることもあります。
炊飯器、ポットはお子さんの手の届かないところに設置するようにし、事前に危険を避けるようにしましょう。
まとめ
やけどはご家庭のなかでも、よく起こる救急の怪我の1つです。やけど直後は、とにかく流水の水道水で冷やしてください。
発赤以外に、水ぶくれや、白色・黒色などの変化がある場合は、深い部分まで到達するやけどの場合がありますので、かかりつけ医、西春内科・在宅クリニックへご相談ください。
顔面などの特殊な部位の熱傷や、広範囲熱傷は救急病院受診をおすすめします。
(参考文献)
一般社団法人日本創傷外科学:https://www.jsswc.or.jp/general/yakedo.html
吉野雄一郎, 天野正宏, 尾本陽一ほか:日本皮膚科学会ガイドライン 創傷・褥瘡・熱傷ガイドライン―6:熱傷診療ガイドライン,日皮会誌,2017; 127: 2261―2292
休日や夜間に胸痛の症状が出た場合の対処方法|鑑別疾患など
いきなりですが、休日や夜間に急な胸の痛み=胸痛(きょうつう)に悩まされたことはありませんか?
胸痛から始まる症状として、心筋梗塞、発作、動脈硬化など様々な症状があります。
胸の痛みを感じたときに休日診療、夜間診療に行くべきか迷われる方は多いと思います。
今回はそんな胸痛についてお話します。
胸痛とは
胸痛を症状とする病気は非常に多く存在します。
胸痛には鋭い痛みと、鈍い痛みがありますが、胸痛以外にも、胸の不快感、締めつけられる感じ、圧迫感などど表現されることもあります。
また、胸だけでなく、背部、首、顎、上腹部、腕などにも痛みが生じる場合や、胸痛の原因によっては、吐き気、せき、呼吸困難などの他の症状が現れることもあります。
胸痛の多くは命に関わるような怖い疾患が原因のものが多く、すみやかに救急病院にて検査、治療を受けたほうが良い場合があります。
関連記事:休日や夜間にお腹が痛くなってしまった場合の対処方法
胸痛は基本的に怖い疾患が多い
医療業界では、胸痛でも死に至る可能性の高い疾患を、five killer chest pain(ファイブ キラー チェスト ペイン)と呼んでいます。
つまり、胸痛を訴える疾患の中でも、特に死に直結する5つの疾患があるということです。
これらについて簡単に紹介します。
急性心筋梗塞
冠動脈と呼ばれる、心臓の血管が詰まることで発症する疾患です。
不整脈、急性心不全などで死に至ります。
心電図検査をすることでこの疾患を疑います。
大動脈解離
胸の中央にある、最も太い動脈である大動脈の壁が裂けること(解離)で、酷い胸痛のほか、我慢できない背中の痛みとして発症します。
この解離が及ぶ部位で様々な症状が現れます。
緊張性気胸
肺に穴があき、肺の外に空気が漏れてしまう疾患を気胸といいます。
中でも極めて重症なものが緊張性気胸です。
胸痛のほか、著しい呼吸の苦しさを自覚します。
肺塞栓
肺は空気だけでなく血管もたくさんある臓器です。
血管の中の血液に溶けている酸素と二酸化炭素を交換(外呼吸)することで、体内へ酸素を送ることができます。
この肺の血管が、血液のかたまり(血栓)で詰まってしまうことで、正常な外呼吸が妨げられます。
呼吸の苦しさがメインの疾患ですが、胸痛として訴える方もいらっしゃいます。
特発性食道破裂
食道の壁が破れてしまうことで発症する疾患です。
破裂した食道から細菌が食道の外に漏れてしまうことで、治癒が困難な縦隔炎(じゅうかくえん)という状態におちいります。
胸痛でも怖くない病気もある
胸痛を訴える疾患でも、命に直結する可能性が低く様子をみることができる病気もあります。
その代表が過換気症候群(かかんきしょうこうぐん)です。
ストレスなどが原因で、呼吸がひどく荒くなり発症します。
ほとんどが若い方で起きますが、高齢の方でも起きます。
対処方法は落ち着いて呼吸することです。
しかし、先程ご紹介した疾患が隠れていることがあるため診断には慎重を要します。
関連記事:心筋梗塞の前兆や症状について|生活習慣病の方は必見!
胸痛時どのように対応すれば良い?
いままでに経験したことがないような胸痛であれば、かかりつけ医、救急病院へ相談しましょう。
おわりに
胸痛には、命に関わるような怖い疾患が隠れていることが多いです。
これらは、治療まで一分一秒を争います。
状況に応じて救急車を要請してください。
片頭痛(偏頭痛)持ちの人特徴や原因、症状の治し方や対処法をご紹介
『偏頭痛でしんどいなぁ。』
『私、片頭痛持ちなんですよ。』
『頭痛ひどいからロキソニン飲むわ。』
これらはよく皆様の間で話される会話じゃないかと思います。
偏頭痛はだれしもがなり得る病気であり、何度も繰り返され、吐き気などを伴う頭痛のことをいいます。
今回は僕らの身近にある片頭痛の原因や特徴、症状の治し方や対処法についてお話しさせていただきますね。
片頭痛(偏頭痛)とは
片頭痛(偏頭痛)とはズキンズキンと痛むタイプの頭痛で、多くは頭の片側で起こります。
発作的に起こり、気持ち悪さなど他の症状も随伴するとてもつらい頭痛です。
身体を動かすのが辛くなり、光や音の刺激で悪化したり、匂いに敏感になったりします。
日本での片頭痛の年間有病率は8.4%で、若年~40代の女性では18%程度の有病率と5人に1人程度は片頭痛を持っています。
関連記事:脳卒中の原因、どんな人がなりやすいか、脳卒中の症状や前兆症状、予防対策をご紹介
偏頭痛持ちの人の特徴や起こる原因
片頭痛(偏頭痛)は、こめかみから目の辺りがズキズキと脈打つようなリズムで痛むのが特徴です。
吐き気や嘔吐を伴い、光や音、気圧、温度の変化に対して敏感になることも多いです。
片頭痛(偏頭痛)は肉親に同じような頭痛を持つ人が多いため、遺伝的な要素があると考えられています。
片頭痛(偏頭痛)が発生するきっかけは以下の通りです。
- 寝不足・寝すぎ
- 空腹
- 疲労・運動
- ストレス・ストレスからの解放
- 大きな音・強い光・強い匂い
- 人混み
- 天候の変化・気圧や温度や湿度の変化
- 肩こり
- 飲酒・喫煙
- 出産・更年期・月経・排卵
上記のように、日常生活の行動や環境の変化、ホルモンの変動など、実にさまざまです。
また血管を拡張・収縮させるポリフェノールなどが含まれるオリーブオイル、チーズ、赤ワインなどの取りすぎも偏頭痛の引き金になることがあります。
片頭痛(偏頭痛)は20代から40代の女性に多く、生理前から生理中に頭痛が起こりがちであるため、女性ホルモンとの関係性も疑われていますが、もちろん男性にも起こります。
片頭痛(偏頭痛)になりやすいのは、完璧主義、努力家、神経質な性格の人に多いと言われています。
また、肉親に同じような頭痛を持つ人が多く、10〜20歳代で発症する人が多いようです。
そして、片頭痛(偏頭痛)の原因ははっきりとは解明されていませんが、
- 頭蓋骨内の血管が広がり炎症を起こしているという説
- 脳の血管をとりまく三叉神経の炎症が関わっているという説
- 脳そのものに何らかの原因があるという説
などが考えられています。
偏頭痛の症状について
片頭痛(偏頭痛)の症状は、片側あるいは両方のこめかみから目の辺りにかけて、発作的にひどい頭痛が現れ、数時間から2〜3日持続します。
痛みは、心臓のリズムに合わせて脈を打つようにズキズキと痛むことが多いです。
約60%の人が頭の片側が痛み、約40%の人が頭の両側の痛みを訴えます。
個人差がありますが、月に1〜2回、週に1〜2回といった頻度で周期的に起こるのが特徴です。
痛みは1〜2時間でピークに達して、4時間程度で終わることもあれば、3日ほど痛みが続くこともあります。
痛みが過ぎれば体調に問題がないことが多いです。
頭痛の最中に体を動かすなどして頭の位置を変えると痛みが増し、ガンガンと頭が響くなど、症状が悪化するのも特徴です。
頭痛に加え吐き気・嘔吐・下痢といった症状や頭痛の最中は光や音を煩わしく感じることも多いため、仕事や家事といった日常生活に影響が出やすいです。
頭痛に先立つ症状として、人によっては以下などの予兆を伴うことがあります。
- ギザギザとした光が見える
- 目がチカチカする
- 閃輝暗点
- 空腹感がある
- 胃が気持ち悪い
- 眠気を感じる
- 生あくびを繰り返す
- いらいらする
- 首筋が張る
- 手足がむくむ
「閃輝暗点」とは、偏頭痛の前兆として現れるもので、視野の中にチカチカと光が出現する現象が起き、稲妻のような光が見えたり、ギザギザした光が見えたり、乱反射する光のようなものが見えたりします。
閃輝暗点は、脳の視覚を司る中枢の血管が収縮し、一時的に血の流れが変化するため起こると考えられています。
多くの場合、これが数分から数十分程度続き、治った後に偏頭痛の症状が起こります。
関連記事:こわい頭痛の見分け方!頭痛で吐き気やめまいがする原因と対処法!
偏頭痛の治し方や対処法は?
偏頭痛は過労やストレスによって起こりやすくなるため、これらを溜めないようにすることが予防につながります。
寝不足や寝すぎをせず、規則正しい食生活を心がけましょう。
また、偏頭痛にはビタミンB2やマグネシウムが良いとされており、食生活に取り入れると効果的でしょう。
偏頭痛が起きた時の対処法は?
偏頭痛が起こったら以下のことを試してみてください。
- 横になって暗い静かな部屋で休む
- 血管を拡張させて症状を悪化することになるので入浴や運動、マッサージなどは避ける
- 光の眩しさや音によって痛みが増すことがあるので、光や音を防ぎ安静に過ごす
- 冷やしたり、圧迫することによって周辺の血管が収縮すると痛みが和らぐため、痛む部分を氷やアイスパックで冷やし、押さえる
また、カフェインの入ったものを飲むと、カフェインには血管を収縮させる働きがあるため、痛みが和らいだり治ったりする事があります。
痛み始めにコーヒーや紅茶、緑茶などカフェインを含む飲み物を飲んでみましょう。
ただ、連日の過剰摂取は逆に頭痛を誘発することもあるので注意が必要です。
関連記事:頭が痛い時の対処法や痛む場所ごとの原因、コロナとの関係性について
偏頭痛が我慢できない時はどうする?
それでも我慢できない場合は、鎮痛剤を服用することを検討してみましょう。
鎮痛薬には、痛みの元となるプロスタグランジンの産出を抑え、頭痛を緩和する働きがあります。
痛みがひどくなる前に早めに鎮痛剤を服用するのも一つの方法です。
しかし、月に10日以上頭痛薬を飲む状態が3ヶ月以上続くと、鎮痛剤の飲み過ぎにより返って頭痛が増えたり、新たな頭痛が起こったりする場合があります。
月に10日以上鎮痛剤を服用している状態を、薬剤の使用過多による頭痛「薬物乱用頭痛」と言います。
早めに医療機関を受診し、適切な治療、服用指導を受けましょう。
片頭痛(偏頭痛)発作が起こった時に、痛みを鎮める薬は偏頭痛急性期治療薬と呼ばれ、鎮痛剤やトリプタン系薬剤などが使用されることが多いです。
偏頭痛には予防療法もあり、偏頭痛の予防薬で保険適用の薬もあります。
飲み合わせや症状に合わせて処方されるので医療機関で相談しましょう。
医療機関を受診する際は、適切な治療を受けるために、自分の症状を整理しておくといいでしょう。
- 最初の頭痛はいつ頃始まったか?
- 痛む場所はどこか?
- 痛み方はどんな風か?
- 前兆はあるか?
- 前兆はどんな症状か?
- 他の症状を伴うか?
- 頻度はどのくらいか?
- 頭痛の最中に頭や体を動かすとひどくなるか?
- 頭痛の最中に光や音や匂いを不快に感じるか?
- 家族や親類に頭痛持ちの人がいるか?
などを整理しメモを用意しておくと、医師にうまく症状を伝えることができるでしょう。
また、頭の痛みを引き起こす病気は偏頭痛の他にもさまざまで、緊張型頭痛といって肩こりなどの緊張に伴う頭痛で締め付けられる感じがするもの、群発頭痛といって片目の奥に起こる非常に強い痛みを伴う頭痛もあります。
そのほかに、頭の神経痛として、三叉神経痛という顔の片側に起こる激痛、後頭神経痛という後頭部に突発して繰り返す頭痛などがあります。
偏頭痛のこんな症状が怖い!?
そして片頭痛で怖いのが、脳などの病気が原因で起こる頭痛で、くも膜下出血、脳動脈解離、脳腫瘍などが挙げられます。
くも膜下出血は、脳動脈瘤という血管のコブが破裂することで起こり、今まで経験したことのない突然の激しい頭痛で吐き気を伴うことが多く意識を失うこともあります。
脳動脈解離は、急性に後頭部に比較的強い頭痛を生じます。
脳腫瘍による頭痛は、数ヶ月から数週間にかけて徐々に強くなっていくことがあります。
- 突然の頭痛
- 今までに経験したことのない頭痛
- いつもと様子の異なる頭痛
- 頻度と程度が増していく頭痛
- 50歳以降に初めて出た頭痛
- ガンや免疫不全の病気のある患者さんの頭痛
- 手足の麻痺や言葉が出なくなる症状を伴う頭痛
- 精神症状を有する頭痛
- 発熱
- 頸のこわばり(項部硬直・髄膜刺激症状)
を有する頭痛があれば、偏頭痛ではなく脳の病気の可能性もありますので、できるだけ早めに医療機関を受診することをお勧めします。
関連記事:片頭痛の原因や治し方を解説|おすすめの市販薬も紹介
まとめ
片頭痛(偏頭痛)は周期的に発作が起こるため、日常生活に支障が出ることも多いでしょう。
症状が良くならない場合は、無理をせず早めに医療機関に相談しましょうね。
死に至ることもある怖い熱中症!ドクターおすすめの熱中症対策と治し方
昨今では新型コロナウイルス感染症でご不安な方がとても多いと思います。
その一方で、この季節に特有の油断できない病気が「熱中症」です。
最近は、暑い外でも感染対策のためマスクをつけることが多く、熱中症のリスクが上昇しています。
どのように熱中症予防を行うのか、熱中症になってしまった場合どのように対策すれば良いのかについて、解説します。
熱中症の症状とは
熱中症は高温多湿の環境にさらされることよって起こる病態全般を指しますが、その症状は多彩で、以下のようなものがあります。
炎天下で活動中に、「さっきまで元気だったのに、急に体調が悪くなった」と感じたら要注意です。
熱中症の症状に当てはまるかチェックしてみてください。
- めまい、立ちくらみ
- 筋肉痛
- だるい、ほてり
- 発熱
- 吐き気
- 力が入らない
- 筋肉のつりやけいれん
- 汗が止まらないまたは全く汗をかかない
重症の方では、以下などの怖い状態になることもあります。
- 意識がもうろうとする
- ふらふらして歩けない
- 呼びかけに応じない
熱中症を引き起こす3つの原因とは?
熱中症を引き起こす原因には、「環境」、「からだ」、「行動」の3つがあると考えられています。
熱中症の原因①:環境
- 気温や湿度の高さ
- 風が入らない
- 閉め切った部屋
- 日差しが強い
など
熱中症の原因②:からだ
- 乳幼児、高齢者
- 持病のあるかた
- 脱水状態
- 寝不足
など
熱中症の原因③:行動
- 長時間の屋外作業
- 激しい運動
- 水分補給せずに運動
- なれない運動
など
外で激しい運動をした場合に熱中症を引き起こしやすいのはよく知られています。
しかし、上記の3要因のいずれかが悪いと、思わぬ環境でも熱中症を発症します。
具体的には、エアコンを使わない高齢者の室内での熱中症や、水分補給が不足した乳幼児の熱中症などです。
また、中には熱中症の症状に気づきにくい方もいらっしゃいます。
厚生労働省の発表では、平成30年7月〜9月までの間に、熱中症によって入院された患者数は、計1343人(熱中症患者即日登録調査2018による)でした。
その中でも61歳以上の入院者数が全体の半分以上を占めています。
気づかないうちに、重度の熱中症に至ることもあるので、ご自宅ではためらわずエアコンをつけて、生活しやすい温度を心がけましょう。
「環境」、「からだ」、「行動」の3つの原因から、熱中症を引き起こさない予防対策が必要です。
熱中症の応急処置について
軽い症状だと風邪にも似ていますが、症状が出現する前のエピソードから熱中症とわかることが多いです。
熱中症かな?と思ったら、以下のように対応してください。
|
①まずは、風通しがよく、涼しい場所へ移動し休む ②服をゆるめ、ぬれタオルや保冷剤などで体を冷やす ③スポーツドリンクや経口補水液などで、水分・電解質を補給する |
ポカリスエットなど、塩分や糖分が含まれ、体内に水分を吸収しやすい飲料を摂取してください。
飲水が可能であれば、大事に至らないことが多いですが、中には嘔吐によって水分摂取ができない患者様も少なくありません。
また、意識がもうろうとしている場合も大変危険です。
|
①自力で水分摂取ができない ②意識障害、呼びかけに答えない |
このような場合には、無理せずお近くの救急病院へ受診してください。
熱中症は死に至ることもある怖い病気です。暑い環境下で作業される方は特にこまめに水分を摂取しましょう。
片頭痛(偏頭痛)の原因や対処方法は?予防や治し方、受診するべき危険な頭痛について、解説します。
「片頭痛(偏頭痛)」といわれる頭痛は、非常に有名で知らない方はほとんどいないのではないでしょうか。
比較的頻度の高い疾患で、日本人の約8%以上が片頭痛もちと言われています。
実際に、今この記事を読んでいる方には、ご自身に片頭痛の症状があると自覚していたり、周りに片頭痛で悩んでいる方がいらっしゃる場合もあるかと思います。
片頭痛を発症すると、仕事や学校などの日常生活に支障をきたすことも少なくありません。
また、片頭痛は自覚症状がはっきりとしているものの、周りから認識されることが難しく「いつも起こる頭痛だから」と言い聞かせるなどしてひとりで悩まれている方も多いかと思います。
今回はそんな身近な「片頭痛」について、片頭痛が起こったときの対処方法や、発症する前の予防策などを解説していきます。
片頭痛とは?
頭痛には様々な種類がありますが、大きく2つに分けることができます。それは一次性頭痛と二次性頭痛です。
一次性頭痛は、機能性頭痛とも呼ばれます。
頭痛自体が病気とされるもので、片頭痛、緊張型頭痛、群発性頭痛などがあげられます。
二次性頭痛とは、器質性頭痛とも呼ばれます。
頭部外傷による急性頭痛や、くも膜下出血、脳腫瘍、髄膜炎などの病気が原因で、症状のひとつとして頭痛があらわれるというものです。
一次性頭痛に比べ、二次性頭痛の割合は少ないものの、場合によっては生命や後遺症に関わることもあるため、注意が必要になってきます。
片頭痛は、10代〜20代という若い時期に発症することが多く、日常生活に支障をきたすこともある疾患です。
片頭痛を治療する上で、片頭痛の知識を深め、個人に合った治療法、予防法を見つけることが大切になってきます。
関連記事;頭痛で吐き気やめまいがする原因と対処法や、こわい頭痛の見分け方!
片頭痛の原因
偏頭痛の原因には、ストレス、睡眠(過多・不足)、疲れ、天候の変化など様々な要因が考えられます。
また、これらに加えて、誘発されやすい条件があります。
例えば暑さや、発熱、飲酒(アルコール)などです。
これらの条件により、頭部の血管が拡張し、頭痛が誘発されます。
また、週末や仕事後などのタイミングでホッとした時、ゆっくりとリラックスしている時など、緊張から解放された時に起こることもあります。
緊張しているときは交感神経が作用して血管が収縮していますが、緊張から解放されたときには交感神経の作用が弱まり、結果的に血管が拡張することが原因です。
女性では、月経周期と関連して頭痛発作が起きる場合もあります。月経時は血管が拡張気味のため、頭痛を起こしやすくなります。また、排卵日に頭痛が起きやすくなる方もいます。
ほかにも、特定の飲み物や食べ物で頭痛が誘発される方もいます。
アルコールで誘発される方は多く、そのほかにチョコレートや柑橘類、発酵食品、揚げ物などで頭痛が起きる方もいます。
このような頭痛の症状を「食事性偏頭痛」と呼びます。
片頭痛の診断
片頭痛の診断基準として、以下があげられます。
頭痛は拍動性、片側性が多い
片頭痛の痛みはズキンズキンというような拍動感のある痛みになります。
そもそも片頭痛の痛みは、頭部の動脈が広がることで起こります。
拍動に合わせて動脈が押し広げられ、そのたびに痛みを伴います。
このズキンズキンとした頭痛は、出始めてからピークにむかうときに強く感じますが、ピークを過ぎるとだんだんと弱くなっていくのも特徴です。
お子さんや高齢者の場合や血管の拡張が強すぎる場合は、このような症状がはっきりとしないこともあります。
また、片頭痛(偏頭痛)は、片方の頭痛と書きますが、必ずしも片側だけに痛みが出るとは限りません。
かつては「片頭痛」と書いていたように、右にでることが多いが左にでることもある、両方とも痛むが痛みに左右差があることもあります。
片方の頭痛というより、痛みに左右差がある頭痛と認識しておいた方がいいでしょう。
動作により頭痛が増強し、日常生活に支障をきたす場合が多い
ズキンズキンとした痛みが、歩行や階段昇降といった日常的な動作により、頭痛が強まったように感じます。
あまりの痛みに動くことができず、仕事や勉強が手につかなくなり、寝込んでしまうこともあります。
また、頭を傾けたり、姿勢を変えたりしただけでも痛みが強くなったように感じます。
悪心、嘔吐を伴う場合がある
片頭痛発作時に悪心(吐き気)や嘔吐を伴うことがあります。
片頭痛発作があるたびに、このような症状が毎回起こるとは限りません。
また、悪心があっても嘔吐には至らないという方もいます。
これら悪心や嘔吐の原因は、片頭痛発作時に胃腸の蠕動運動に乱れが出て、逆蠕動が起こりやすくなるためと言われています。
発作時は光過敏、音過敏、嗅覚過敏などの過敏症が現れることがある
片頭痛発作時に、周囲の音や光、ニオイなどに敏感になります。
普段は気にならないような音、光、ニオイに対して不快と感じられ、話し声がうるさく感じられることが多いです。
このような不快と感じる音、光、ニオイなどの刺激があると、頭痛が強まったように感じます。
頭痛発作の前に前兆(視覚異常、感覚症状、言語症状など)を伴うことがある
片頭痛には、「前兆がある片頭痛」と「前兆がない片頭痛」の2タイプに大別されます。
最も多い前兆症状として、目がチカチカしギザギザした光のようなものがあらわれ目の前が見えづらくなるという症状があります。
これを閃輝暗点といいます。
ほかにも、チクチク感、半身が痺れる、感覚が鈍くなるといった感覚症状や、言葉がうまく出ない、出にくくなるといった言語症状などが出る方もいます。
これらの前兆が5分〜60分前にあらわれ、前兆が続いた後に頭痛が始まります。
ほかに、生あくびが出る、頭痛が起こりそうな予感がする、集中力の低下、首筋が張ってくるといった予兆を経験する場合もあります。
発作性の頭痛である
片頭痛は、痛みが継続してだらだらと続くものではありません。
年に1〜2回という方もいれば、週に3〜4回という方もいます。
このような頭痛が発作的に起こり、4〜72時間持続します。
発作のタイミングや頻度には、かなりの個人差があります。
痛みが出る日とそうではない日がはっきりと分かれています。
関連記事;頭痛で吐き気やめまいがする原因と対処法や、こわい頭痛の見分け方!
片頭痛の特徴
若い時期に発症する
片頭痛は発症年齢に特徴があります。
子どもの時に発症する方もいますが、10代後半〜20代前後と若いうちに発症、遅くとも30歳までに発症します。
そして、50歳前後から加齢とともに、痛みが軽減または消失する傾向にあり、70歳を過ぎても片頭痛がある方はかなり稀になります。
遺伝的傾向が強い
片頭痛は遺伝的傾向が強く認められる頭痛です。
母親に片頭痛がある場合、その子どもの40〜50%程度に片頭痛(偏頭痛)があらわれます。
また、母親に片頭痛はないが、祖母と孫に片頭痛が出るといった隔世遺伝で片頭痛があらわれる場合もあります。
これらの原因となる遺伝子や疾患に関連する遺伝子はまだ見つかっていないのが実情です。
妊娠中は症状が軽くなる
片頭痛は女性に多いのも特徴です。
妊娠中においては、約80%の方が頭痛が軽くなります。
頭痛の発作回数、痛みの強さ、どちらかが減るという方もいれば、その両方が減るという方もいます。
出産後は、約半数の女性で再び頭痛があらわれます。
残り半数の女性では、授乳期間中において症状が軽減される傾向にありますが、授乳期間が終わると再び頭痛があらわれます。
いずれの場合も、妊娠前と比較して、頭痛の発作回数、痛みの強さともに増す傾向にあります。
片頭痛の治療薬や予防について
片頭痛であっても痛みが軽い場合は、市販の鎮痛剤で十分に効果を感じられます。
商品記載の服用量を守りながら、普通に生活できている場合には、医療機関を受診する必要はありません。
しかし、服用しているが効果を感じられない、毎日服用しているといった場合は、医療機関を受診することをおすすめします。
医療機関へ行った際、片頭痛の治療薬としてトリプタンを処方されることが多いでしょう。
トリプタン系薬剤には複数種類があり、個々の特徴はわずかながら差があります。
また、片頭痛の予防療法に使用される薬として、β遮断薬、カルシウム拮抗薬、ACE阻害薬などがあります。
保険適用のものから保険適用外のものまであります。いずれにしても医師の診断を受けた上で、服用するようにしてください。
関連記事:腹痛と頭痛が同時に起こる病気は?自律神経失調症の恐れあり
救急受診を考えるべき頭痛
片頭痛の重症度は、日常生活にどれくらい影響を及ぼしているか、また頭痛発作の回数などにも左右されます。
基本的には片頭痛のみで入院治療を行うことはありません。
しかし、突然痛み出した、今までに経験したことのないような激しい痛み、手足の麻痺や痺れがある、頭痛と同時に熱が出るといった症状がみられる場合、脳神経内科や脳神経外科を受診しましょう。
正確な検査・診断を受ける必要があります。
また、頭痛が数週間のうちに徐々に悪化していく場合には、脳腫瘍や慢性硬膜下血腫などの可能性も考えられるので注意が必要です。
対処法や治療について
医療機関における片頭痛の治療は、大きく分けて2つあります。
抑制治療と予防治療です。
抑制治療とは、片頭痛の発作があらわれたときにのみ薬を服用する方法になります。
約過半数の方はこの抑制治療で痛みを抑えることができます。
一方、予防治療とは頭痛を発症する前に予防する、頭痛の発作回数を減らすことを最大の目的としています。
また対処方法として、片頭痛はストレスによって誘発されることもあります。
そのため、生活習慣の見直しや運動を行うことなどでストレスを軽減させることが治療のひとつとしてあげられます。
日頃から頭痛発作に対しての頭痛日記をつけるといいでしょう。
その頭痛日記を参考に、頭痛発作の周期性や、頭痛の原因が明らかになる場合があります。
また、鎮痛薬等の服薬時間を記載することで、適切なタイミングでの服薬が可能になります。
さらに、トリプタンやほかの鎮痛薬の過剰内服による頭痛も防ぐことができます。
家庭でできる対処方法
片頭痛があらわれたときに薬を服用するというのは、対処方法のひとつとしてあげられますが、それ以前に頭痛を発症させにくくする予防策をとることも大切になってきます。
予防策により、薬を服用せずに日常生活を過ごすことができるようになり、薬の服用回数を大幅に減らすことが可能になる場合があります。
頭痛日記をつけることはとても効果的です。
ご自身の行動パターンや状況を把握し、頭痛になるタイミング、誘発条件を見つけやすくします。
頭痛は血管拡張をきたしやすい状況下で誘発されることを念頭に置き、どんなときに頭痛発作が起きやすいか、ご自身をよく観察してみてください。
例えば、週末や仕事後などの緊張が緩んだときに頭痛を発症しやすい人は、発症する前にカフェイン入りの飲み物であるコーヒーや苦いお茶を飲んでみるのもいいでしょう。
カフェインは血管収縮作用があるので、血管が広がるのを遅くして頭痛を出にくくさせる効果があります。
このように、誘発されやすいものやタイミングは人それぞれですので、原因を突き止めることが大切になってきます。
西春内科・在宅クリニックでの対応
西春内科・在宅クリニックでは、片頭痛の診断とともに、痛みの程度に応じて鎮痛剤などを使うことができます。
痛みの頻度や程度が増してくる頭痛や、経験したことのないような痛みの場合は、片頭痛ではない二次性頭痛(頭痛自体の病気ではなく、何らかの病気により発生している頭痛)である可能性があります。
二次性頭痛の場合、病院でCT検査などを行い、確実な診断をつけて治療することが大切です。
二次性頭痛では、少しの診断や治療の遅れが命取りになる病気の可能性もあるため、救急車を呼ぶことを検討してください。
まとめ
「片頭痛」はよく聞くことばで、とても身近に感じている方も多いでしょう。
片頭痛には様々な要因が隠れており、痛みや症状なども個人によって大きく差があります。
片頭痛による日常生活への影響を少しでも軽減させるためにも、片頭痛の症状やパターンを把握することが大切になってきます。
今まで経験したことのないような痛みや、いつもと様子が異なる頭痛だと感じた場合は、片頭痛以外の何らかの病気が隠れている可能性もあります。
その際は、ご自身で判断せずに、医療機関を受診してください。
参考文献
日本頭痛学会:
慢性頭痛診療ガイドライン,2013: 83-84

監修:楯 直晃 医師
プロフィール:医師,救急科専門医、抗加齢医学専門医、プライマリ・ケア認定医、内科認定医、産業医、健康スポーツ医
2013年 熊本大学病院 初期臨床研修医
2015年 熊本大学病院 総合診療専門修練医
2018年 国立熊本医療センター 救急集中治療部医員
2020年 リアラクリニック名古屋院院長
2021年 メディカル・テート株式会社 CEO
カビアレルギーの主な症状と対策法|住環境と年齢による違いも解説
花粉の時期が終わったのに鼻水が長引く、咳やかゆみが続く、という症状がある場合、カビが原因となっている可能性があります。
自宅を含め、カビは私たちの生活環境に広く存在します。
カビに対してアレルギー反応を起こす人はしばしば見られ、年齢や体質によって症状の出方が異なります。
ここでは、カビアレルギーの症状や検査、生活でできる対策について解説します。
カビアレルギーとは
カビアレルギーとは、カビが放出する胞子などを吸い込んだり、皮膚や粘膜に触れたりすることで、アレルギー症状を引き起こした状態です。
日本では高温多湿になりやすく、梅雨から夏にかけてはもちろん、冬場でも結露や暖房による湿気でカビが繁殖しやすくなります。
そのため一年を通じて発症の可能性があり、「花粉症が終わったのに鼻炎が続く」と感じる方は、カビアレルギーである可能性があります。
また、喘息・アトピー性皮膚炎を持つなどアレルギー体質の方は、カビにより症状が悪化することも少なくありません。
カビアレルギーの主な症状
| 生息場所 | 主なカビの種類 | 想定される症状 |
| 押し入れ・壁紙・浴室など | アスペルギルス、ペニシリウム | 鼻水・咳・喘息、皮膚のかゆみ、アトピー悪化 |
| エアコン・加湿器・空気清浄機内部 | クラドスポリウム、アスペルギルス | 喉の違和感、咳、気管支炎、呼吸困難感 |
| 食品(パン・果物・味噌など) | ペニシリウム、ムコール、リゾプス | 腹痛、体調不良、皮膚の湿疹 |
| 土壌・落ち葉・庭木など(屋外) | アルテルナリア、クラドスポリウム | 花粉症に似た症状(くしゃみ・鼻水・目のかゆみなど) |
| 収納された布団やカーテン | ペニシリウム、アスペルギルス | 鼻炎、咳、アトピー性皮膚炎の悪化 |
年齢によって以下のように出やすい症状が異なります。
- 子ども:気管支が敏感で喘息や鼻炎が出やすい
- 成人:皮膚炎やアトピーの悪化
- 高齢者:免疫力が低下し、過敏性肺炎など重症化することがある
関連記事:アトピー咳嗽の原因はストレス?症状のチェック項目や治し方を紹介
関連記事:小児のアトピー性皮膚炎の原因は?年代別の特徴を解説
カビアレルギーの検査方法
カビによるアレルギー症状が疑われる場合、病院ではいくつかの検査を組み合わせて診断します。
主な方法は以下の通りです。
血液検査
採血を行い、血液中に「カビに対する特異的IgE抗体」があるかどうかを調べます。
アスペルギルスやクラドスポリウムなど複数のカビに反応を確認できるため、代表的でよく行われる検査です。
結果は数日で判明し、保険が適用されることが多いです。
向いている人:子どもや皮膚が弱い人、複数のアレルギーの有無をまとめて調べたい人。
皮膚プリックテスト
腕や背中の皮膚にごく少量のカビ抗原を滴下し、針で軽く刺激を与える検査です。
15〜20分程度でアレルギー反応の有無が分かります。
即時型アレルギーの診断に有効で、食物アレルギーでも用いられます。
向いている人:鼻炎や喘息など、アレルギー症状が季節性・環境性に強く出る人。ただし、皮膚症状がひどい場合や乳幼児には不向きなことがあります。
パッチテスト
背中などにカビ抗原を浸したシートを貼り、48時間後に皮膚の反応を確認する検査です。
接触皮膚炎などの遅延型アレルギーを調べる際に有効で、皮膚症状が強い方に用いられます。
向いている人:アトピー性皮膚炎が悪化する人や、特定の住環境で湿疹・かぶれが強くなる人。
検査費用と保険適用の有無
血液検査やプリックテストは保険が適用されるケースが多く、自己負担は数千円程度です。
パッチテストは検査内容によっては保険適用外になる場合もあるため、事前に医療機関へ確認が必要です。
病院を受診すべきタイミングと診療科の選び方
カビアレルギーは、軽い鼻水や咳などで済むこともありますが、重症化すると生活に大きな支障をきたします。
以下のような場合は、自己判断せずに早めの受診が望まれます。
受診を検討すべき症状の目安
- 市販薬や掃除・換気の工夫をしても鼻炎や咳が長引く
- 季節や天候に関係なく、家の中で症状が悪化する
- 喘息のようなゼーゼーした呼吸や息苦しさがある
- アトピー性皮膚炎や湿疹が住環境によって悪化する
- 子どもが夜間の咳や鼻づまりで眠れない
こうした症状がある場合は、病状が悪化する前に、早めに受診することが重要です。
受診する診療科の選び方
- 耳鼻咽喉科:鼻炎・副鼻腔炎・喉の違和感が中心の方
- 呼吸器内科:咳・喘息症状・息苦しさがある方
- 皮膚科:湿疹やアトピー性皮膚炎の悪化が見られる方
- 小児科:子どもの咳・鼻炎・皮膚症状が続く場合
また、複数の症状が重なっている場合は、アレルギー科のある医療機関を受診すると、総合的に検査・治療を受けやすいです。
日常生活でできるカビアレルギー対策
カビアレルギーの症状を軽減するためには、住環境からカビを減らす工夫が欠かせません。
以下の方法を日常生活に取り入れることで、症状の予防や悪化防止につながります。
湿度管理・換気
室内の湿度は50〜60%以下を目安に調整するようにしましょう。
除湿機やエアコンの除湿機能を活用することで湿度管理をしやすくなります。
入浴後や料理後は窓を開けたり、換気扇を回すなどで湿気を逃がすことも効果的です。
エアコンの定期洗浄
エアコンのフィルターや内部にカビが繁殖しやすいため、2週間に1回程度の掃除がおすすめです。
また、専門業者による内部洗浄を年1回ほど行うことで、カビを除去することができます。
空気清浄機の活用
HEPAフィルター搭載の空気清浄機を使用すると、カビの胞子を効率的に除去することが可能です。
空気清浄機も定期的にフィルターを交換し、性能を維持するようにしましょう。
こまめな掃除
浴室、押し入れ、窓際など湿気がこもる場所を重点的に掃除しましょう。
除機だけでなく、拭き掃除を取り入れると効果的です。
拭き掃除の際に漂白剤やアルコールを使用することでカビの再発防止につながります。
寝具の清潔を維持
布団やシーツは週1回の洗濯、布団乾燥機や天日干しで乾燥させましょう。
押し入れ収納時は除湿剤を併用するとカビの温床となる湿気が溜まるのを予防できます。
カビの除去・消毒
すでに発生したカビは、塩素系漂白剤やアルコールで除去が可能です。
壁や天井など広範囲にカビが発生している場合は、専門業者に依頼することも検討しましょう。
関連記事:アレルギー薬に強さの違いはある?タイプ別おすすめ市販薬ランキング
関連記事:喘息治療に使う吸入薬とは?長期管理・発作治療に分けておすすめ吸入薬紹介
西春内科・在宅クリニックでできる対応
当院は内科の他にアレルギー科を標榜しおり、血液検査(特異的IgE抗体測定)が可能です。
どのカビに反応しているかを確認し、症状の原因を特定します。
症状に応じて、抗アレルギー薬や吸入薬、点鼻薬の処方を行っています。
自宅でできるカビ対策、掃除や湿度管理の工夫についてのアドバイスも可能なため、カビアレルギーの方や疑いのある方はお気軽にご相談下さい。
まとめ
今回はカビアレルギーについて解説しました。
カビアレルギーは鼻炎や咳、喘息、皮膚症状など多彩な症状を引き起こし、生活の質を大きく低下させる原因となります。
症状が続く、あるいは悪化する場合は自己判断せず、医療機関へ早めに相談しましょう。
薬の使用期限はどこを見る?保管のコツと正しい処分方法まで解説
体調不良のときには処方薬、市販薬などさまざまな薬が使用されますが、「ずいぶん前にもらった(買った)薬だけど、使用して良いのかな?」と迷った経験はありませんか?
使用期限を過ぎた薬は、成分や効能・安定性が保たれていない可能性があり、効果が弱まったり副作用のリスクが高まることがあります。
今回は、薬の使用期限の確認方法や種類別の目安、保管のコツなどについて解説します。
薬の使用期限を確認する方法
市販薬の使用期限の見方
箱や容器に「使用期限」「EXP」などと記載されています。
これは未開封の状態で、正しく保管した場合の期限を示しています。
処方薬の使用期限の見方
処方薬は薬局で分包されることが多く、袋やラベルに「調剤日」が記載されます。
一般的に使用期限は記載されませんが、処方日から3〜6か月以内が目安です。
また薬のシートには基本的にロット番号が記載されているため、ロット番号を基に調剤してもらった薬局で調べてもらうことができます。
開封済みと未開封で異なる
市販薬においては未開封であれば箱に記載の期限まで問題なく使えます。
しかし、開封後は空気や湿気で劣化が進みやすいため、1か月程度を目安に早めに使用しましょう。
薬の使用期限と有効期限の違い
使用期限とは何か
使用期限は「安全に使える期間」を示すもので、期限を過ぎると品質や安全性が保証されません。
一般的に製造されてから3~5年位が目安です。
有効期限との違い
「効果が保たれる期間」を指します。
一般的に期限が3年より短い一部の医薬品に設定されています。
処方薬の種類ごとの使用期限の目安
薬の種類ごとの使用期間の目安は以下の通りです。
ただし、目安ですので実際には調剤薬局での確認をしてください。
| 薬の種類 | 使用期限の目安 | 注意点 |
| 錠剤・カプセル | 6か月~1年 | 湿気で劣化しやすい。 |
| シロップ | 1週間〜10日 | 冷蔵保存が必要な場合あり |
| 点眼薬 | 開封後1か月以内 | 直接目に触れるため期限厳守 |
| 点鼻薬 | 開封後1か月以内 | 汚染防止のため早めに使用 |
| 軟膏・クリーム | 開封後6か月〜1年 | チューブタイプは比較的長持ち |
| 粉薬 | 3か月〜6か月 | 湿気で劣化しやすい |
| 自己注射薬 | 製品ごとに規定あり | 取扱説明書を確認 |
| インスリン製剤 | 開封後1か月以内 | 冷蔵保存が必要 |
使用期限の切れた薬を使用してもいい?
本来の効果を得られない
湿気、光、温度によって成分が分解され、効果が弱まり、本来の薬の効果を得られない可能性があります。
健康被害や副作用のリスク
湿気、光、温度などによって変質した薬は、体に悪影響を及ぼす場合があり安全性が担保されないため、期限切れの薬は使用せず、必ず処分しましょう。
薬を正しく保管する方法
直射日光・高温多湿を避けて保管する
温度、湿度、光を避けることで成分の分解が抑えられます。
冷蔵保存は必要な薬だけにする
主にシロップ剤や目薬、坐薬、未開封のインスリンなどは冷蔵保存が必要となることがあります。
保存方法については、薬剤師の指示に従いましょう。
薬はラベルや袋と一緒に分けて保管する
タブレット状の食品、殺虫剤、防虫剤など、見間違える可能性があるものとと一緒にしまっておくと、間違って飲んでしまう危険があります。
子どもの手が届かない場所に置く
子どもの誤飲事故の約2割が医薬品や医薬部外品といわれています。
特に小さいお子さまがいらっしゃるご家庭では、注意しましょう。
他の容器に詰め替えない
瓶等に詰め替えてしまうと誤用の原因となることがあります。
容器はそのままに保管しましょう。
期限切れ薬の正しい処分方法
家庭ゴミでの処分
錠剤は袋に包んで可燃ゴミへ。
シロップは新聞紙などに吸わせて処分します。
薬を、お茶屋コーヒーの出がらしと混ぜたり猫砂などと混ぜて、子どもやペットが誤って口にしないようにするとより安全に薬を処分できます。
薬局へ相談
調剤薬局では期限切れ薬の処分方法を案内してくれる場合があります。
迷ったら薬局に持参するのが安心です。
西春内科・在宅クリニックでできること
当院では「薬の整理・管理のご相談」や「残薬調整」など対応しております。
認知症や在宅療養中の方で、薬の管理が難しい場合もお気軽にご相談ください。
まとめ
薬の使用期限は「安全と効果を保証する大切な目安」となります。
今回の内容で使用期限の目安をお伝えしましたが、開封後は早めに使い切ることが基本です。
わからなければ自己判断で使用せず、医療機関や薬局へご相談ください。
薬を正しく管理することは、健康を守る第一歩です。
せん妄と認知症の違いとは?回復の可能性と家族の対応ポイント
せん妄とは不穏や幻覚、妄想、睡眠リズム障害、活動性低下などをきたす、意識障害を本態とした病態です。
せん妄は入院中に発症しやすく有病率は高いですが、基礎疾患として認知症がある場合などには過小評価されやすく、診断・治療が遅れるケースがあります。
またせん妄の治療においては医学的な治療と同等にご家族の対応が非常に重要となります。
ここではせん妄と認知症の違いを中心に解説していきます。
せん妄と認知症の見分け方
| せん妄 | アルツハイマー型認知症 | |
| 発症時の特徴 | 急に発症する、数時間〜数日単位 | 緩徐に発症しゆっくり進行、数か月〜数年単位 |
| 意識の状態 | 意識障害あり、注意が散漫になる | 意識ははっきりしている |
| 回復の可能性 | 原因の除去にて回復可能性あり | 基本的に進行性に緩徐に悪化する |
| 症状の現れ方 | 昼と夜で変動し、日によって差が大きい | 日によって変動がでることは少ない |
発症時の特徴
せん妄は「急に数時間〜数日単位で始まる」のが大きな特徴です。
一方で、認知症は「ゆるやかに発症し、少しずつ進む」ことが多いです。
認知症の場合は発症してから数年経過して受診されるケースもしばしばみられます。
ただし一部の認知症では急性発症することもあり注意が必要です。
意識の状態
せん妄の病態は意識障害であり、意識がぼんやりしたり、周囲の状況がわからなくなることがあります。
一方で認知症の病態は認知機能の低下であり、基本的に意識は保たれています。
回復の可能性
せん妄が発症するにはなんらかの原因がある場合が多いため、原因を特定し治療すれば改善する可能性が高いです。
一方で、認知症はさまざまな要因にて発症しますが慢性進行性の病気であるため、回復の可能性は低く、進行を遅らせる治療が中心となります。
症状の現れ方
せん妄は「日によって症状が変わる」ことが多いです。
一方で認知症は緩やかに悪化していき、日による変動は少ないことが多いです。
ただしせん妄でも認知症でも1日の中で、朝と夜では変動が出る場合があります。
医療機関での診断
症状の経過を確認し、認知症なのか、せん妄なのか、認知症であればどのタイプに分類されそうか、推定していきます。
そして血液検査、画像検査などにより、他の疾患の除外を行っていき、必要に応じて認知機能検査を行い、最後は総合的に判断し診断します。
せん妄とは?基本的な特徴と原因
せん妄の主な症状
次のような症状が、突然でた場合、せん妄の可能性があります。
- 急に混乱し、時間や場所がわからなくなる
- 夜に興奮し眠れなくなったり、昼に眠そうにしている
- 家族のことがわからなくなる
- 話が支離滅裂になったり幻視・幻聴などの幻覚が見える
せん妄が起こる主な原因
せん妄には、以下のような原因が考えられます。
- 薬の副作用:一部の睡眠薬や医療用麻薬などの副作用で発症することがあります
- 脱水や電解質異常:高齢者によるみられる原因です
- 感染症:高齢者では単なる風邪でもせん妄を起こすことがあります
- 癌などによる全身状態の低下
- 手術後や入院中の環境変化:一般的に自宅よりも入院中に発症しやすいです
せん妄の進行パターン
原因を取り除く、あるいは原因の治療を行うことができれば、数日〜数週間で回復する可能性がありますが、せん妄であると気づかれないケースが多いため、診断までに時間がかかってしまうことがあります。
せん妄を疑い、原因の精査を行うことが大切です。
関連記事:せん妄になると死期が近い?原因や認知症・妄想との違いについて解説
認知症とは?進行性の特徴とリスク
認知症の主な症状
次のような症状が、慢性的に進行する場合、認知症の可能性があります。
- 同じことを何度も聞く
- 財布や物をよく失くし、誰かに取られたと勘違いする
- 道に迷うことが増えた
- 言葉が出にくくなった
- 以前できていた家事や計算が難しくなった
- 人格が変わって怒りっぽくなった
認知症の原因
代表的にはアルツハイマー型認知症、レビー小体型認知症、脳血管性認知症、前頭側頭型認知症がよく知られる認知症です。
それぞれ脳の萎縮や異常タンパクの蓄積、脳卒中などが原因となり発症するとされています。
認知症の進行パターン
一般には緩徐に発症し、数か月~年単位で徐々に悪化します。
進行とともに記憶障害だけでなく行動・感情にも影響するようになり、以下などが出現する場合があります。
- 幻覚
- 妄想
- 興奮
- 抑うつ
- 徘徊
- 焦燥
記憶障害に関しては機能を回復させることは難しく、進行を遅らせる治療が中心となります。
関連記事:認知症が一気に進む原因とは?入院すると急激に悪化する?
せん妄・認知症の疑いがある場合の受診のタイミング
せん妄の場合
以下のような症状が突然でた場合、せん妄の可能性があります
- 急に混乱し、会話が成り立たない
- 夜に興奮し眠れず、昼夜逆転が強い
- 幻覚・妄想が出現した
認知症の場合
以下のような症状がゆるやかにでた場合、認知症の可能性があります
- もの忘れが半年以上続いている
- 道がわからないなど生活に支障が出てきた
- 金銭管理や服薬ができない
関連記事:認知症の検査方法と費用について|治療の副作用は?|検査を拒むときはどうすればいい?
医療機関の選び方
まずは内科やかかりつけ医へ相談することが第一歩となります。
認知症あるいはせん妄の疑いが強い場合は、神経内科・精神科・認知症外来が専門科となりますので、最初からそれらを受診することも有力な選択肢となります。
せん妄・認知症の治療の流れ
診断方法
症状の経過をまず詳細に聴取し、必要に応じて認知機能検査を行います。
そして血液検査、画像検査などにより、原因検索や他の疾患の除外を行っていき、最後は総合的に判断し診断します。
せん妄の治療方法
原因を取り除き、原因の治療を行うことが基本となります。
症状に応じて、抗精神病薬を使用し症状の軽減を図ることがあります。
認知症の治療方法
薬物治療(認知症治療薬および症状に合わせた各種薬剤)および生活支援が中心となります。
介護保険の申請を行い、社会的なサポートを受けることもできる場合があります。
日常生活での注意点
環境を整えること、規則正しい生活を送ることが大切です。
社会的なサポートを受けたり、家族のサポートによって安心できる環境づくりを行いましょう。
西春内科・在宅クリニックでできる対応
当院では「認知症・もの忘れ外来」を設置しております。
当院のもの忘れ外来ではまず最初に詳細な病歴聴取を行い、どのような経過でどのような症状があり、ご本人およびご家族が何に困っているのか考えます。
そのうえで、必要に応じて、血液検査・画像検査・認知機能検査を実施します。
せん妄の可能性についても早期に見極め、在宅医療でのサポートも行っていますので、お気軽にお問い合わせください。
まとめ
今回はせん妄と認知症について解説させていただきました。
せん妄は「急に始まり、回復の可能性がある」、認知症は「ゆっくり進み、進行性」というおおまかな違いがありますが、どちらも早めの受診・診断が大切となります。
治療においては家族の観察とサポートが治療の第一歩です。
ワキガ・汗の臭いの原因は?効果的な対策をご紹介
まだまだ日中は暑い日が続いており、外出中は特に汗がじんわり出てきますね。
汗は皮膚から直接出ているわけではなく、汗腺という器官から分泌されています。
汗には体温の調節という重要な役割があり、蒸発するときに熱を奪うことで、体温を下げることが出来ます。
人が生きていくうえで必要な汗を出す過程で、なぜ臭いが強く出るのか、その原因と効果的な対策、治療方法について詳しく解説します。
ワキガや汗の臭いに悩む方は必見の情報です!
ワキガと汗の臭いの原因
ワキガの原因
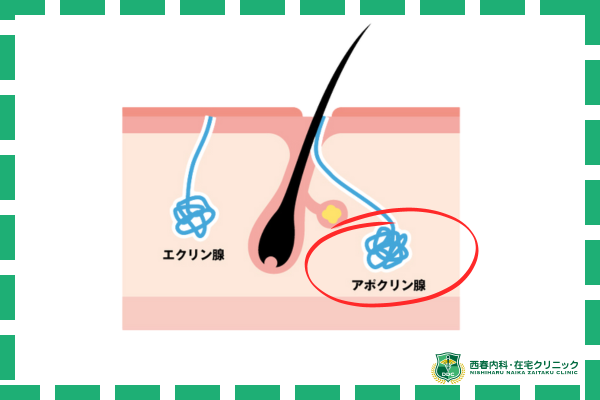
ワキガの原因は、アポクリン汗腺(特定の部位にある汗腺)から分泌される、脂肪やたんぱく質、鉄分、アンモニアなどを含む汗です。
皮膚の常在菌がアポクリン汗腺から出た汗を分解する際に、ワキガ特有の臭いが生じます。
「特有の臭い」とは硫黄・温泉のような臭い、鉛筆の芯の臭い、カレースパイスの臭いと例えられます。
アポクリン汗腺は脇の下や乳首、陰部など蒸れやすい部位に多いです。
ワキガが強い人は、体質的にアポクリン汗腺が大きい、または数が多いなどの特徴があります。
また、脂質の多い食生活だと、汗に脂肪分が含まれやすくなり、臭いの原因となります。
汗の臭いの原因
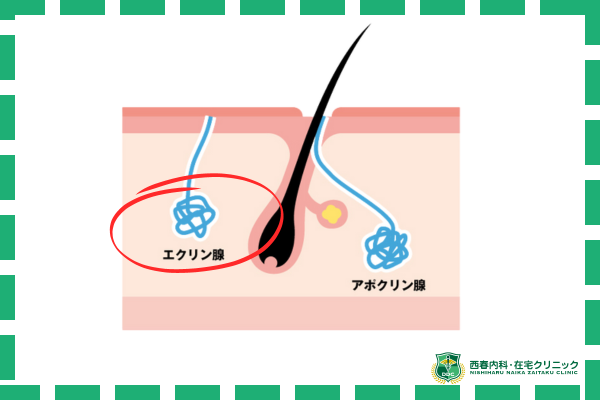
エクリン汗腺(体全体にある汗腺)から分泌される汗の99%は水分で無臭です。
しかし、汗が皮脂や垢と混ざり、それを皮膚の常在菌が分解することで臭いが発生します。
また、エクリン汗腺から大量に汗が出る症状が多汗症と呼ばれます。
関連記事:汗が臭い原因と対策を男女別にわけて解説|匂いの特徴についても
ワキガのセルフチェック
ここ最近の暑さでは特に臭いが気になる方も多くいらっしゃると思います。
以下の手順に従って、自分がワキガの可能性があるかチェックしてみてください。
ガーゼテストで臭いをチェック
清潔なコットンやガーゼを脇の下に挟み、5分後に臭いをチェックする方法です。
コットンやガーゼがない場合は、清潔な白いTシャツでも構いません。
多くの病院で使用されている5段階評価を使って、以下のようにチェックします。
| レベル.1 | ガーゼから臭いがしない | 問題なし 制汗剤や消臭剤で対処可能 |
| レベル.2 | ガーゼから少し臭いがする | |
| レベル.3 | ガーゼに鼻を近づけると特有の臭いがする | 軽度のワキガ |
| レベル.4 | ガーゼの1m以内であれば特有の臭いがする | 中度のワキガ |
| レベル.5 | ガーゼから1m以上離れても特有の臭いがする | 重度のワキガ |
レベル.3以上からは手術適応になる場合もあるので、医師と相談してみましょう。
他にも、ワキガになりやすい人の特徴として以下のようなものがあります。
- 耳垢が湿っている
- 家族にワキガの人がいる
- 洋服の脇の部分が黄ばむ
- 脇毛の量が多い
- 周囲の人に臭いを指摘されたことがある
- お肉や乳製品を食べることが多い
- ストレスが多い
- 不規則な生活習慣
ワキガ・汗の臭い対策5選
汗をこまめにふき取る
汗をこまめにふき取ることで、皮膚の常在菌による汗の分解を防ぎ、臭いを軽減できます。
自宅や職場では、小さなタオルや汗拭きシートを持ち歩き、汗をかいたらすぐにふき取る習慣をつけましょう。
制汗剤と消臭剤の活用
制汗剤や消臭剤をで、汗の分泌を抑えて臭いを防げます。
アルコールフリーや敏感肌用の製品を選ぶと、肌への負担を軽減できます。
最近ではスプレータイプ、ロールオンタイプ、クリームタイプなど多くの種類があるので、シチュエーションに合わせて日常的に使用しましょう。
脇毛の処理
脇には常在菌が多く存在し、脇毛によって汗がたまり、臭いが発生しやすくなります。
定期的な脱毛やシェービングを行うことで、臭いを抑えられます。
衣服の選び方で臭いをカット
吸湿性や通気性の良い素材の衣服は、汗を素早く蒸発させ、臭いの原因となる湿気を防ぎます。
特に綿やリネンなどの天然素材がおすすめです。
他にも、防臭加工が施された衣類も、汗の臭いを抑えることができます。
ワキガの汗臭さを軽減する食事法
食事内容も臭いに影響します。
脂肪分や動物性たんぱく質の多い食事は臭いを強くするため、控えることが大切です。
特に、以下のようなビタミンB群やビタミンCを多く含む野菜や果物を多く摂ることで、体臭を軽減できます。
ビタミンB群
- アボカド
- 玄米
- アーモンド
- かつお
ビタミンC
- キウイフルーツ
- パプリカ
- みかん
関連記事:足の臭いが洗っても取れないのはなぜ?|内臓が原因?治し方を紹介
ワキガ・汗の臭いに治療は必要?
ワキガや汗の臭いで病院を受診する目安として、以下を参考にしてください。
- 上述した対策では効果が無かった
- 本人が臭いを気にしている
- 家族や周囲の人も臭いを気にしている
- 横にいて分かる程度の臭いがする
- 電車などで人を間に挟んでいても分かる程度
ご本人だけの判断では、臭いがしていると思い込んでいる可能性があるため、家族や周囲の方の意見が重要です。
ワキガ・汗の臭いの治療法
外用薬
外用薬は、ワキガや汗の臭いを軽減する一般的な治療法です。
抗菌作用や制汗作用のあるクリームやローションを処方し、臭いの原因となる常在菌の繁殖を防ぎます
以下の項目に当てはまる方には外用薬がおすすめです。
- 軽度から程度のワキガの人
- 手軽に治療を始めたい人
- 敏感肌やアレルギー体質の人
副作用でかゆみが出ることもあるので、自分に合うものを探しましょう。
内服薬
抗コリン薬や抗不安薬を用いて、汗の分泌を抑えます。
特に、精神的なストレスが原因で汗をかきやすい人には効果的です。
以下の項目に当てはまる方には内服薬がおすすめです。
- 中程度から重度のワキガの人
- ストレスや緊張が原因で汗をかきやすい人
- 外用薬で改善傾向が見られない人
ただ、全身の発汗が抑えられるので、熱中症には気を付けてください。
注射
ボトックス注射は、汗腺の働きを一時的に抑える効果があります。
即効性があり、注射後数日以内に効果が現れ、数ヶ月間臭いを抑えることができます。
以下の項目に当てはまる方はボトックス注射がおすすめです。
- 中等度から重症のワキガの人
- 短期間で効果を実感したい人
- 手術に抵抗がある人
手術
医師が手術が必要と判断した場合には、保険適用で手術が出来ます。
一般的な手術方法は、皮弁法(反転剪除法)でアポクリン汗腺を取り除く方法です。
シワに沿って切開し、ハサミで汗腺を切り取ります。
日帰りが可能な場合も多いですが、術後2~3週間後は安静にする必要があります。
しっかり医師と相談しながら検討してください。
以下の項目に当てはまる方には手術がおすすめです。
- 重度のワキガの人
- 根本的な解決を望む人
- 他の治療で改善傾向が見られない人
関連記事:加齢臭がする原因と対策を解説|どんな匂い?何歳から匂う?
西春内科・在宅クリニックでできる対応
ワキガの臭いに対して悩みを抱えている人は実際多くおり、日本人の約10%はワキガの体質を持っていると言われています。
当院では、まずは食事や衣服などの自己対策と外用薬・内服薬での治療をメインに行っています。
改善傾向が見られない場合は、手術が行える皮膚科や形成外科をご紹介が可能です。
少しでも臭いが気になる方はお気軽にご相談ください。
まとめ
ワキガの原因をしっかりと理解し、セルフチェックで自分の状態を把握することから始めましょう。
日常生活でのケアや効果的な対策を取ることで、臭いを軽減できます。
また、自己対策で十分な効果が得られない場合は、医師の診断を受け、正しい治療法を選ぶことが重要です。
最後に、日常生活の工夫や食事の見直しも忘れずに行い、快適な生活を手に入れましょう。
参考文献
熱性けいれんはどう対応すればいい?原因や後遺症を徹底解説
「熱性けいれん」という病気をご存じでしょうか。
熱性けいれんとは子供の発熱の際に突如としてけいれんが発生する病気です。
今回は熱性けいれんの正しい対処法、症状などについて詳しく解説していきます。
熱性けいれんとは
熱性けいれんとは、発熱を伴う際に引き起こされるけいれん発作の一種です。
特に生後6か月から5歳までの小児に多く見られますが、成長に伴い6歳前後でほとんど起こらなくなります。
熱性けいれんは通常、38℃以上の発熱時で急激に体温が変化するときに起こり、短時間で治まります。
また、後遺症が残ることはほとんどありません。
熱性けいれんは約8%の子供にみられ、そのうち2~3%はてんかんに移行するといわれています。
関連記事:乳幼児突然死症候群(SIDS)の前兆や原因とは?予防対策も解説
熱性けいれんの症状
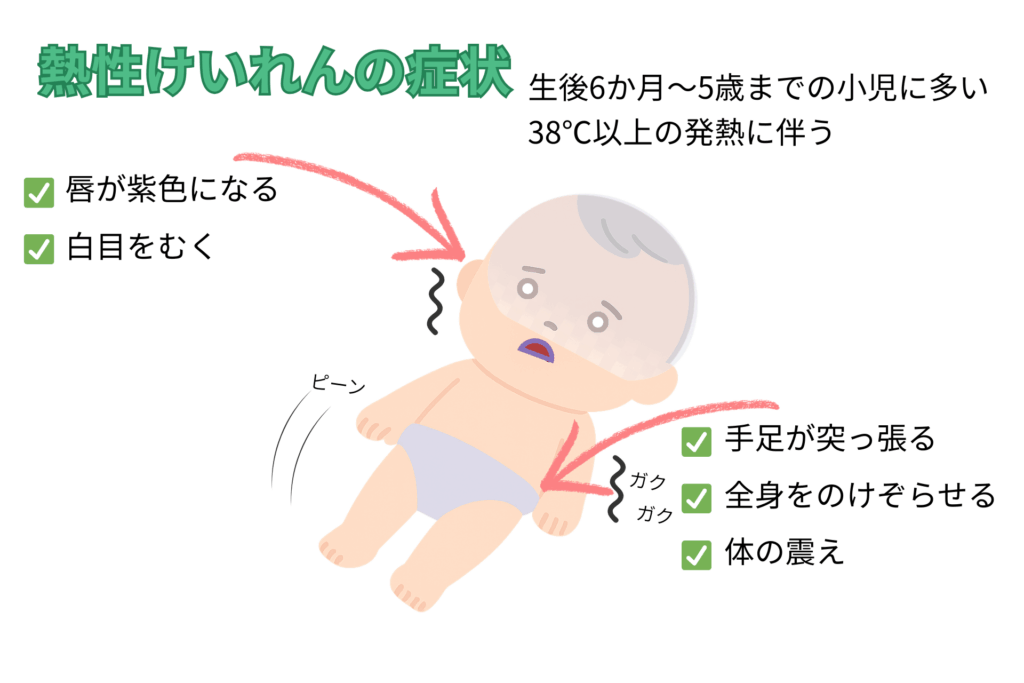
熱性けいれんの症状は発作が発生した際に現れます。
症状として体が硬直、手足がガクガクする全身型のものから、目が一点を見つめて反応しないというような分かりにくいものまで様々あります。
発作は数分間続くことが多いですが、まれにそれ以上続く場合もあります。
その中でも主に以下の2つのタイプに分類されます。
単純型熱性けいれん
単純型熱性けいれんは、最も一般的なタイプで、発熱後24時間以内に起こる全身性のけいれんで15分以内に収まります。
また、けいれん後24時間以内に再発しない特徴があります。
複雑型熱性けいれん
複雑型熱性けいれんは以下の条件のうち1つでも当てはまるものを言います。
- 全身の震えが15分以上(途中で停止時間をはさむ場合も含みます)
- けいれんが体の半分または、体の一部に起こる局所性
- 24時間以内にけいれんが2回以上起こる
それぞれの割合としては、単純型の熱性けいれん8割、複雑型の熱性けいれん2割程度です。
両者は経過や治療が違います。
複雑型やけいれん重積症では、けいれんの治療や他の疾患と区別するために入院が必要になることも多くあります。
熱性けいれんの原因
原因として、脳神経細胞が急な体温に上昇に対応できず起こります。
遺伝的な要因もありご両親に熱性けいれんがあった場合、そうでない子供と比べてリスクは2〜3倍程高くなります。
発熱の原因としては夏風邪、インフルエンザ、突発性発疹など急に高熱を出す疾患で多いです。
高熱をきたす疾患はすべてけいれんのきっかけとなります。
関連記事:子どもに多い起立性調節障害の症状とは|原因や治し方を解説
熱性けいれんの予防について

熱性けいれんの予防としてダイアップという座薬を使用します。
使用方法としては、熱の上がりはじめ(37.5~38℃位)に座薬を入れ、8時間後にもう1度坐薬を入れます。
予防で使う基準として以下の場合に座薬を使用することを推奨しています。
- 15分以上続く発作がおきた場合
- 2回以上発作をおこしている場合で、以下の条件を2つ以上満たす場合
- 24時間以内にけいれんを繰り返した
- 焦点性発作
- 発作以前から存在する発達の遅れなど神経学的異常があった
- てんかん、熱性けいれんの家族歴
- 12カ月未満
- 38℃未満での発作
熱性けいれんの予防としてのダイアップの使用は、副作用やリスクがあることもあるため、必ず医師の指示に従って適切に使用する必要があります。
熱性けいれんになったときの対応はどうする?
もし、お子様が熱性けいれんを起こした場合には、落ち着いて対処することが大切です。
発作の長さ・左右対称であるかを確認
熱性けいれんが起きたら迷わず救急車を呼んでください。
嘔吐する場合もあるので気道確保のため横向きで寝かせ、救急要請した後にスマートフォンなどで動画を撮影しましょう。
スマートフォンなどで撮影した動画を診察時に医師に見せることで、診断の役に立ちます。
また、けいれん中の時間も計ることができるため、落ち着いて撮影を行いましょう。
口の中に物を入れない・入っている場合は喉に詰まらないようにする
けいれんが起きている際、舌をかまないようにとタオルを噛ませたり、手をいれたりしてしまうケースが見受けられます。
口の中に何かを入れてしまうことで窒息する危険性や、お箸などの長い物であれば気道を突き刺してしまう危険性があるので口に物を入れないように注意してください。
手を入れた場合は怪我にもつながりますので、気道確保の際はお子様を横に寝かせるようにしてください。
関連記事:【冬から注意】子供の水疱瘡(みずぼうそう)|症状や潜伏期間、予防接種について
熱性けいれんの後遺症は?
短時間のけいれんで後遺症が残ることは基本的にありません。
てんかんに移行する注意が必要な因子なるものがいくつかあります。
- てんかんの家族歴
- けいれんが長く続く場合
- 断続的に続く場合
てんかんに移行する可能性は2~3%と考えられています。
熱性けいれんに気づかなかったらどうなる?
厳密に言うと、熱性けいれんを放置しておいたからてんかんになるというわけではありません。
だたし、リスクが0というわけではありません。
子供が発熱しているときはこまめに様子をチェックしてください。
稀に小さなお子様の場合に、けいれんの動きが小さく見逃してしまうケースがあります。
口をぐっと食いしばっては緩む、腕をぎゅっとしては緩めるなどを繰り返している場合はけいれんを引き起こしている可能性があります。
小さなお子様の場合は特に注意が必要だと言えるでしょう。
関連記事:小児てんかんの発作が出た時の正しい対応|原因や種類、緊急性の高い場合についても解説
西春内科・在宅クリニックでの対応方法
西春内科・在宅クリニックでは、小児の診察が可能です。
お子様の発熱などの風邪諸症状がありましたら、お気軽にご相談ください。
症状に応じて、適切な専門医への紹介も行っています。
まとめ
今回は熱性けいれんについて解説しました。
もし熱性けいれんを起こした場合は、焦らず冷静に対処することが大切となります。
余裕があればけいれんの様子をスマホで撮って動画を医師に見せるとスムーズに対応できます。
お困りの際は一度、医療機関にご相談ください。
参考文献
徳洲会グループ|熱性けいれん
筑後市立病院|熱性けいれんのお話
CAPS CLINIC|熱性けいれんってなぁに?
医療法人すこやか会|おおたにクリニック
吉村クリニック|熱性けいれんについて



