スマホ認知症かもしれないチェックリスト|認知症や依存症との違いは?

近年、私たちの生活に欠かせない存在となったスマートフォン。
その利便性や多機能性から、私たちは日常的にスマートフォンを手に取り、情報収集やコミュニケーションに利用しています。
しかし、その反面、スマートフォンの過度な使用が引き起こす健康上の問題が注目されています。
その一つが「スマホ認知症」と呼ばれる状態です。
それではスマホ認知症とはどのような病気なのでしょうか?
今回は、そんなスマホ認知症の原因や症状、対策方法などについて詳しく解説していきます。
スマホ認知症になる原因

まずスマホ認知症は現在研究が行われており、正式な病名ではありません。
そして病院でスマホ認知症と診断されることもありません。
ただデジタル機器、特にスマートフォンの長時間の使用で認知機能が低下する可能性が報告されています。
スマートフォンによる認知機能低下を起こしうる原因として以下などが原因として考えられていますが、いまだに議論が別れるところです。
- 長時間のスマートフォンの使用
- 脳の処理能力以上の情報が持続的に供給されうること
- 生活スタイルの変化による実際の対人関係の希薄化
- ソーシャルメディアに対する依存性
関連記事:ストレートネック(スマホ首)の症状|改善策や原因について解説
スマホ認知症の症状とは
スマホ認知症の症状は、個人によって異なる場合がありますが、考えられている一般的な症状のいくつかを以下に挙げます。
集中力・注意力の低下

スマホ認知症の人は集中力が低下し注意散漫になることがあります。
特に若年者の場合は勉強中などにスマートフォンが気になることで集中力の低下をきたしやすいです。
ソーシャルメディアの通知なども症状を悪化させる一因となり得ると考えられます。
記憶力の減退

スマホ認知症の人は、記憶力が減退することがあると考えられています。
情報の過多やスマートフォンの使用による脳の負担が原因で、情報の保持や記憶が困難になる可能性があります。
社会的な関与の減少

スマホ認知症の人はスマートフォンへの依存が高まるため、他の人との対話や交流の機会が減少することがあります。
これにより、社会的な関与や人間関係が制限される可能性があり、満足な対人関係が困難になる可能性があります。
若年層でもスマホ認知症になりえる?

スマホ認知症は上述の原因から10代から20代への影響が強く問題視されています。
これは若年層ではスマートフォンを使い始める時期が早くなってきていること、長期間の使用による集中力の低下が考えらえるためです。
特に脳の神経回路の成長段階にある若年者に対してのスマートフォンの長時間の使用に関する影響はいまだ明らかになっておらず、スマホ認知症を起こす可能性は完全には否定できません。
また夜間のスマートフォンの使用により不眠を引き起こす可能性も高く、不眠により認知機能を低下させる可能性があります。
関連記事:なぜ眼精疲労で頭痛になるの?効果的なツボや予防対策を紹介
スマホ認知症かもしれないチェックリスト

以下にスマホ認知症を疑う症状のチェックリストを記載しました。
以下の症状がいくつか当てはまり、日常生活に支障が出ているようであればスマホ認知症の可能性が否定できません。
集中力の低下・集中することが難しくなったか?・長時間スマートフォンを使用していると、他のことに集中できなくなるか? |
注意力の散漫さ・スマートフォンの通知などによって、注意がそらされやすくなったか?・他の人との会話中でもスマートフォンをチェックしたくなるか? |
情報処理能力の低下・情報の取捨選択や整理が難しくなったか?・意思決定や判断力が鈍くなったか? |
記憶力の減退・最近の出来事や予定を覚えておくことが難しくなったか?・過去の出来事や情報を思い出すのが難しくなったか? |
スマートフォンへの依存・スマートフォンを使用しないと不安や落ち着かなさを感じるか?・スマートフォンを使用する時間が明らかに増えているか? |
社会的な関与の減少・スマートフォンの使用が他の人との対話や交流の機会を制限しているか?・スマートフォンを使用しているときに周囲の人とのコミュニケーションが減少しているか? |
不眠症の出現・寝る前やベッドの中でもスマートフォンを使っているか?・スマートフォンの使用により睡眠に支障が出ていないか? |
従来の認知症・スマホ依存症との違いは?

従来の認知症は脳の神経細胞の変化や異常によって引き起こされます。
主な原因として以下などがあります。
- アルツハイマー病
- パーキンソン病
- レビー小体型認知症
- 脳血管性認知症
発症要因としては遺伝的要因や加齢に伴う脳の変化、心疾患や糖尿病、外傷などがあります。
対してスマホ認知症は長期間のスマートフォンの使用が原因になりうると考えられていますが、未だその発症要因に関しては明らかになっていません。
スマホ認知症とスマホ依存症の違いは認知機能の低下の有無があります。
スマホ依存症はスマホを使わないとイライラする・不安になるなどの精神症状などを来し、日常生活に支障を来す病気ですが認知機能の低下は起こさないと考えられています。
関連記事:VDT症候群とは?スマホが原因?|症状のチェック項目や治療について
スマホ認知症の治し方・予防対策「デジタルデトックス」について
スマホ認知症の治し方は未だ明らかにはなっていません。
ただ長期間のスマートフォンの使用が悪影響であると考えられているため、スマートフォンや電子機器の使用を控えることで予防は可能であるかもしれないとされています。
しかしながら現代社会で完全にスマートフォンなどの電子機器から離れることは不可能でしょう。
そのため以下のことに注意してスマートフォンの使用を徐々に控えて行くことをお勧めします。
寝る前のスマートフォンを控えましょう。

睡眠前のスマートフォンの使用により睡眠時間が減る、または入眠が難しくなるといった影響があります。
ベッドサイドにスマートフォンを置くことでSNSなどの通知が気になってしまうことも考えられますので、就寝時はスマートフォンを寝室に持ち込まないようにしましょう。
スマートフォンの通知を減らす・切るようにしましょう。

スマートフォンの通知機能は便利ですが、通知が過剰になることでスマートフォンを見ないことが難しくなります。
自宅でのリラックス中は通知がきても問題はありませんが、通知により仕事や勉学に支障が出る可能性もあります。
必要のない通知を少なくすることを心掛けましょう。
スマートフォンの使用時間をコントロールしましょう。

どうしてもスマートフォンを使ってしまう場合はアプリで使用時間を制限することも有効です。
電話や仕事の連絡が必要な場合でも、必要な機能は使えるように設定することも可能です。
また物理的にスマートフォンをロックする箱などもあるので試してみることもいいかもしれません。
関連記事:ドケルバン病になったら病院に行くべき?|自宅でできる対処法も紹介
西春内科在宅クリニックができる対応
スマホ認知症を少しでも疑う症状があるようなら西春内科・在宅クリニックへの受診をお勧めいたします。
スマホ認知症以外にも認知機能が低下する疾患は多数あり、まずは医師の診察が必要です。
西春内科・在宅クリニックでは、丁寧な問診や検査を行います。
また、脳の状態を確認するためCT検査もクリニックにて行えますのでお気軽にご相談ください。
まとめ
今回は、スマホ認知症の原因や症状、対策方法などについて詳しく解説してきました。
いかがでしたでしょうか?
スマートフォンは便利なものですが使いすぎでスマホ認知症を引き起こす可能性があります。
ただ過度に恐れる必要はありません。
少しでもスマホ認知症を疑う症状があれば当院に受診してみてはいかがでしょうか?
参考文献
‣Ward, Adrian F., Kristen E. Duke, Ayelet Gneezy and Maarten W. Bos. “Brain Drain: The Mere Presence of One’s Own Smartphone Reduces Available Cognitive Capacity.” Journal of the Association for Consumer Research 2 (2017): 140 – 154.
‣Moledina, Sanaa and Adeel Khoja. “Letter to the Editor: Digital Dementia-Is Smart Technology Making Us Dumb?” The Ochsner journal 18 1 (2018): 12 .
体のむくみを取る方法とは?出やすい場所はどこ?

こんにちは!西春内科・在宅クリニックです!
「夕方になると足が疲れる」「朝起きると顔がパンパンに」とお困りになった経験がある方もいらっしゃると思います。
むくみが出やすい場所がある事をご存じでしょうか?
今回はむくみが出やすい場所や部位ごとの対処法、原因などをご紹介します。
体のむくみの原因と予防方法は?

「むくみ」というのは、体内の余分な水分や塩分が皮膚の下の組織に溜まっている状態です。
主な原因は大きく分けると2つあります。
1つ目は血流の悪化です。
血流が悪くなると酸素や栄養がうまく行き渡らず、水分や塩分のバランスが崩れてしまいます。
その結果、血管から水分が出てしまう量が増えたり、血管やリンパ管が水分をうまく吸収できなくなります。
2つ目はリンパの流れの悪化です。
リンパの流れが滞ると、皮膚の下の組織に余分な水分や老廃物がたまります。
この2つを引き起こす要因は多種多様で生活習慣や環境によって変化します。
そこで原因のいくつかを紹介するので、自分の生活習慣と比較しながら原因を見つけてみてください。
長時間の同じ姿勢
長時間同じ姿勢をとると血流が滞り、むくみが起こります。
デスクワークで座る時間が長かったり、長時間の立ち仕事が多かったりするとリスクが高まります。
こまめに席を立ったり、歩いたりするして予防しましょう。
運動不足
運動不足になると筋力が低下し、血流が悪化します。
適度な運動を習慣化し、筋力の低下を防ぐことが重要です。
過剰な水分・塩分の摂取
過剰な水分や塩分の摂取は、体内の水分バランスが崩れてしまう原因となります。
特に塩分の高い食事を摂ると、それを薄めるために余分な水分をため込んでしまいます。
この結果、体内の水分量が増え、むくんでしまいます。
バランスの取れた食事と適切な水分摂取量を心掛けることで、予防することが出来ます。
体の冷え
体が冷えると筋肉が硬くなってしまい、血流やリンパの流れが滞り、むくみを引き起こします。
身体を温めることで筋肉を緩め、血流を改善することで予防できます。
アルコールの摂取
お酒を飲んだ次の日に、むくんでいた経験がある方もいるのではないでしょうか?
アルコールを摂取すると血中のアルコール濃度が高まり、血管が拡張します。
それによって血管やリンパ管の働きが悪くなり、水分や老廃物が溜まってしまいます。
また、アルコールの利尿作用によって体内から水分が排出され、塩分濃度が高まるのを緩和しようと水分を過剰摂取してむくんでしまうことも。
女性ホルモンの変動
女性の場合、女性ホルモンの変化によってむくみが起きることがあります。
排卵期の後、プロゲステロン(黄体ホルモン)という女性ホルモンの分泌量が増加します。
プロゲステロンは女性の体内で作られるホルモンで、妊娠や月経周期を調節するホルモンです。
このホルモンには体内に水分を蓄える働きがあるのでむくみが生じます。
妊娠・出産
妊娠中、お腹が大きくなると足の血流が悪くなり、足がむくみやすくなります。
しかし、足だけでなく全身がむくんでいる場合は「周産期心筋症」による心不全の可能性があるので速やかに医療機関を受診しましょう。
薬の副作用
薬の副作用でむくみが生じる場合もあります。
例えばロキソプロフェンやアセトアミノフェン、血圧を下げるカルシウム拮抗薬、血圧を下げるACE阻害薬、抗生剤、抗がん剤、抗不整脈薬、抗うつ薬などが挙げられます。
服用を開始した際にむくみが生じた場合は、医師に相談するようにしましょう。
関連記事:高齢者の足のむくみの原因とは|放っておくと危険な理由も解説
体のむくみが出やすい場所は?
顔
顔は他の部位に比べて皮膚が薄く、表情筋や表面の血管が多いです。
このため、輪郭や表情に影響を与えやすく、目立ちやすいです。
「耳の下」「小鼻の横」この2か所を押したときに痛みがある場合は、むくんでいるという目安になります。
手
手、特に指はむくみやすいです。
立っているときに手を下に降ろしている事が多いと、重力の影響を受けて水分が溜まってしまうことが原因です。
歩行しているときも手を振った際の遠心力で指先に水分が溜まりやすくなります。
なので、1日の終わりにむくんでいることが多いです。
脚
脚も重力の影響を受けやすく、水分が下に溜まってしまうためむくみやすい場所です。
女性に多いものだと、着圧ストッキングなどで血流やリンパが滞ってしまうことも原因に挙げられます。
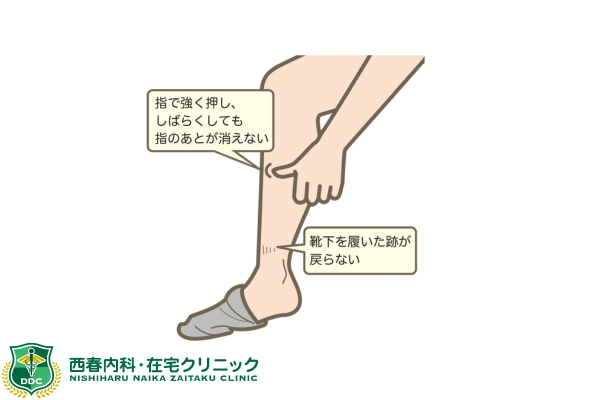
むくんでいるかチェックする方法は、指で5秒ほど押した後、手を離し10秒以上凹んだままであればむくんでいる証拠です。
他にも靴下跡が残ったままであったり、朝履いていた靴が夕方になると入らなくなったりします。
大腸
大腸もむくみを引き起こすことがあり、「むくみ腸」と呼ばれます。
臓器の中でも大腸や胃は消化やガスの生成の機能があるので、むくみやすい臓器です。
むくみ腸は、目で確認することはできませんが以下の症状が出ることがあります。
- 便秘
- 残便感
- 下腹が張る
- おならが臭い
- ガスがたまる
- 膨満感がある
当てはまる項目が多いほどむくんでいる可能性が高いです。
肌荒れや生活習慣病、免疫力の低下につながるので日頃のお通じの状態に注意することが重要です。
体のむくみが見られる病気・疾患

むくみは、なんらかの疾患によって引き起こされている場合もあります。
特に疑われるのは血流やリンパなどの循環に関係している「腎臓」「心臓」「肝臓」です。
詳しく解説してまいります。
腎機能障害
腎臓は血液中の老廃物をろ過し、尿として体外に排出する機能を担っています。
腎機能が低下していると、ろ過がうまく機能せず、水分や老廃物が溜まってしまいむくんでしまいます。
心不全
心臓が十分に機能せず、血液を体中にうまく送り出せていない状態です。
必要な酸素や栄養が不足し、むくみだけでなく疲労感も生じます。
肝硬変
肝臓では、血管内に水分を保持する働きを持つアルブミンなどのタンパク質を合成しています。
しかし、肝硬変によって肝機能が低下するとアルブミンなどの合成が減少します。
その結果、血管内の水分が保持されず、血管から水分が漏れ出てしまい、全身にむくみが生じることとなるのです。
下肢静脈瘤
女性によく見られる病気で、下半身の静脈が浮き出てきます。
良性の病気なので命に関わるものではありませんが、足のむくみやだるさが生じます。
原因としては長時間の立ち仕事、遺伝的なもの、運動不足などです。
女性に多い理由は妊娠に関するホルモンが影響しているためと考えられています。
リンパ浮腫
がんなどでのリンパ節の切除、放射線治療、一部の薬物療法などにより、リンパ液の流れが悪くなることがあります。
その結果老廃物がたまり、むくんでしまいます。
むくみ以外には、関節が曲げづらくなったりといった症状が見られるケースもあります。
体のむくみを取る方法は?

適度な運動
体を動かすことで全身の血流、リンパの流れを活性化することが出来ます。
ウォーキングや水泳などの全身を使った有酸素運動が特におすすめです。
他にもサイクリングやストレッチもむくみに効果的です。
週に数回、30分から60分ほどが目安ですが、5分ほどでも効果を得られます。
また、運動する際は水分補給を十分に行いましょう。
脚を高くする
脚は他の部位よりも水分などが溜まりやすいところです。
寝る前などに10~20分ほど、脚を心臓よりも高くしてあげると血流が改善し、むくみに効果的です。
漢方薬を試してみる
漢方は複数の生薬を組み合わせた薬です。
身体に不要なものを取り除いたり、代謝を改善したりと、幅広い効果を期待できます。
藿香正気散(かっこんしょうきさん)
胃腸の働きを助けたり、体内から余分な水分を排出することを助けてくれます。
防已黄耆湯(ぼういおうぎとう)
こちらも胃腸の働きを助ける効果があります。
違いとしては、汗をかいた後の体の冷えや疲労を改善してくれます。
五苓散(ごれいさん)
胃腸の消化機能を改善し、余分な水分を排出する助けをしてくれます。
お酒や水分を取り過ぎた時のむくみに効果的です。
漢方薬の服用には、専門の医師や薬剤師に相談し、体質に合ったものを使用することが大切です。
マッサージをする
1日に1回、入浴後などの体が温まっている時に行うと効果的です。
心臓から遠い所から近い所へ向けて、痛気持ちいい力加減でマッサージすることがポイントです。
例えば足先から足首、ふくらはぎ、太ももといった順番で行います。
指のお腹や手のひらを使って、円を描くようにやさしくもみほぐしましょう。
力加減が強すぎると、皮膚や筋肉を傷つけてしまいます。
体を温める
湯船につかったり、半身浴を行うことで血流が改善します。
忙しくて湯船につかれない場合も、足元だけお湯を貯めて足湯にするだけでも効果があります。
他にも温かい飲み物を飲んだり、冷房を使っているときは温度を少し上げる事でも効果的です。
足のむくみを即効で解消する方法はある?

マッサージを行ったり、足の裏を刺激することだけでも一時的に解消することは可能です。
長時間同じ姿勢だった場合は少し歩くだけでも効果を得られます。
しかし、慢性的なむくみは即効で解消することは難しいです。
その場合は医師に相談することが大切です。
体のむくみは何科に行けばいい?

症状によって受診する診療科が変わります。
まずは以下の症状が当てはまるかどうかで緊急性が高いか判断します。
緊急性が高い場合は救急外来か循環器内科を受診しましょう。
- 突然むくみが生じ、痛みもある
- 息苦しさ、胸の苦しさがある
- 急なむくみと脚や手などの変色がある
それ以外の、慢性的なむくみ、むくみ以外にも症状がある場合、他の病気を治療しているときには、かかりつけ医もしくは内科に受診しましょう。
西春内科・在宅クリニックでできる対応
西春内科・在宅クリニックでは症状に合った漢方薬の処方、血液検査などが可能です。
それをもとに適切な治療方針の提案を行います。
患者様の症状や状況に応じて、適切な診察と迅速な対応を行いますのでご安心ください。
【まとめ】体のむくみは病気のサインかも?早めの診察を!
むくみは体内に余分な水分や老廃物が溜まった状態です。
意外にも夏に多い疾患でもあり、冷房や冷たい飲み物を多く摂取することが原因になります。
主に生活習慣や食事で改善することは可能ですが、中には大きな病気が潜んでいる可能性があります。
突然のむくみや痛みがある、慢性的なむくみがある際は速やかに医療機関を受診しましょう。
参考文献
・むくみの原因9つを徹底解説!原因ごとの予防法や解消法も紹介 | MediPalette
・【簡単】むくみをチェックする方法を症状・部位別に解説!足・顔・内臓を確認しよう
・浮腫:むくみの原因は?どんな場所に起こるの?対処法は?検査や治療は?
・むくみ(浮腫)とは?原因や症状、解消法について解説|カラダのお悩みコラム|コッコアポ
・下半身をスッキリ! 気になるむくみ対策 | 手軽に効果!運動・ボディケア | サワイ健康推進課
高脂血症の症状とは?まぶたやアキレス腱にしこりができる?

いきなりですが、皆様。
高脂血症という病気をご存知でしょうか?
高脂血症とは、血中の中性脂肪や、コレステロール値が高い状態を示します。
現在では、高脂血症とは呼ばれず「脂質異常症」と診断名が変更されています。
今回はそんな高脂血症の概要や、原因や症状などについて詳しく解説していきます。
是非参考にしてみて下さい。
高脂血症とは
高脂血症とは前途したように名称が変更され、現在は「脂質異常症」という診断名となっています。
血液中の中性脂肪や、コレステロール値が正常域を外れた状態を指します。
高血圧、糖尿病と同じように生活習慣病に含まれており、ほとんどが無症状です。
放置させていると動脈硬化が進み、脳卒中や心筋梗塞などといった命に関わるリスクが高まります。
関連記事:高血圧症と脂質異常症は気が付きにくい?定期的な健診が大切!
高脂血症の症状
高脂血症の症状として、自覚症状がほとんどありません。
しかし、放置していると動脈硬化が進み命に関わる重大な病気を引き起こすことから「サイレントキラー」とも呼ばれています。
高脂血症の他、高血圧症や、糖尿病も同じく「サイレントキラー」に含まれます。
まぶたやアキレス腱にしこりができることも
高脂血症の主な症状として黄色腫というものがあります。
まぶたの内側にできやすい黄色みを帯びたふくらみです。
大量に脂質を蓄積したマクロファージが幾度に積み重なることで発症します。
また、まぶたのみでなくアキレス腱が太く厚くなることがあります。
アキレス腱にコレステロールやコレスタノールが蓄積した場合に出現します。
高脂血症の原因

先述した通り、高脂血症は生活習慣病です。
そのため、原因として以下などが上げられます。
- 食べ過ぎ
- 運動不足
- 喫煙
- ストレス
その他、遺伝や体質などの様々な要素が複数重なり合って高脂血症になっていきます。
○○をしたので高脂血症になる。○○しなければ高脂血症にならなかったと考えるのはよくありません。
高脂血症でよく起こる合併症とは
サイレントキラーと呼ばれる高脂血症ですが、次に合併症について詳しく解説していきます。
動脈硬化

動脈硬化とは、血管が硬くなり弾力が失われた状態を指します。
高脂血症で血液中に脂質が増えすぎると、コレステロールが血管内に溜まり動脈硬化を引き起こします。
また、動脈硬化が進むことで脳卒中や心筋梗塞を引き起こします。
狭心症

狭心症とは、成人の心臓病で最も多い疾患です。
心臓の筋肉に酸素が足りず、胸の痛みや一時的な圧迫感などの症状が現れます。
狭心症も動脈硬化を進行させることで心臓をとりまく動脈(冠状動脈)が狭くなり狭心症を引き起こします。
狭心症が原因となって亡くなることがありませんが、放置しておくと心筋梗塞を引き起こし亡くなってしまう場合もあります。
虚血性心疾患

虚血性心疾患とは、動脈硬化や血栓などが原因で心臓の血管が狭くなり心臓に酸素や栄養が充分にいきわたらなくなることで起こる病気です。
前述した狭心症や心筋梗塞が含まれます。
原因が動脈硬化なので、高脂血症で動脈硬化が進むことで虚血性心疾患を引き起こします。
脳梗塞

脳梗塞とは、脳の血管が詰まることで血流が途絶え、脳の神経細胞が死んでしまう疾患です。
血流が途絶えると数時間以内に脳の神経細胞は完全に死んでしまい、再生は困難と言われています。
動脈硬化が原因となって脳梗塞が引き起こされることがあります。
関連記事:高血圧・糖尿病だと腎不全になりやすい?腎不全になりやすい人の特徴
高脂血症の治療法
食事療法

血液中のコレステロールは食事から吸収されるものもあります。
そのため、コレステロールが多く含まれる食事を摂取しすぎると、血液中のコレステロールの値が上昇します。
食べ物を摂取する際のコレステロール量は1日200mg以下を目標にしましょう。
また、体内のコレステロールを増やしやすくしてしまう飽和脂肪酸を含む牛・豚の死亡やバターなどを控え、コレステロールを下げる働きのある不飽和脂肪酸を含むマグロやサンマなどの魚やオリーブオイルなどを摂取しましょう。
その他、食物繊維を多く摂取したり、糖質を摂りすぎないことも重要です。
運動療法

高脂血症の治療として、中強度以上の有酸素運動を定期的に行うことがおすすめです。
有酸素運動の具体的な例は以下などです。
✅ウォーキング
✅水泳
✅エアロビ
✅サイクリング
✅スロージョギング
上記などの有酸素運動を毎日30分以上続けることをおすすめします。
30分という時間は合計で構いません。
少しずつ複数回に分けて合計30分以上になるように運動を行い継続することが大切です。
薬物療法

高脂血症は生活習慣病です。
そのため、いきなり薬での治療を開始するのではなく、まずは食事・運動療法を開始します。
食事・運動療法を行ったけれども改善がされなかった場合に、以下などの薬剤を使用し治療を行います。
①HMG-CoA還元酵素阻害剤
代表薬剤名:ロスバスタチン・アトルバスタチン・クレストールなど
コレステロールの合成速度を制御する酵素の働きを妨げる薬剤です。
②小腸コレステロールトランスポーター阻害薬
代表薬剤名:エゼチミブ
小腸からのコレステロールの吸収を制御することで、血中の悪玉コレステロールを低下させる薬剤です。
③EPA・DHA製剤
代表薬剤名:ロトリガ・エパデール
血小板凝集作用を抑え、動脈の血管壁の弾力性を保持する薬剤です。
④高脂血症治療剤
代表薬剤名:パルモディア・ベザフィブラート・フェノフィブラート・ベザトール
中性脂肪を減らす薬剤です。
これらの薬剤は、医師が診察・検査の結果から患者様に合わせて処方を行います。
自己判断での仕様は禁物です。
女性特有の高脂血症の原因とは?

女性の場合、50歳をすぎると閉経が伴います。
エストロゲンという女性ホルモンが脂肪代謝を助けていますが、閉経後はエストロゲンが減少していきます。
そのため、脂肪代謝も下がり、中性脂肪が増加しやすくなります。
上記のことから、閉経後は不摂生をしていなくても高脂血症になりやすくなっています。
女性の場合、更年期に入ってからは食生活や運動などで高脂血症のリスクを下げることが重要です。
高脂血症の相談なら西春内科・在宅クリニックまで
西春内科・在宅クリニックでは、高脂血症の検査として血液検査が可能です。
問診、身体診察などで高脂血症の兆候が見受けられたら血液検査を行います。
血中の総コレステロール値、善玉コレステロール値、悪玉コレステロール値、中性脂肪値を測定し、検査の結果から高脂血症と診断した場合、食事・運動療法をはじめ、適切な生活週間のアドバイスを行います。
食事・運動療法で改善が見られない場合、適切な薬剤の処方も行えますのでまずはお気軽にご相談ください。
症状のない疾患ですので、定期的な健康診断も大切です。
当院では、健康診断も行えますので気になることがある場合はお気軽にご相談ください。
まとめ
今回は、高脂血症の概要や、原因や症状などについて解説しました。
いかがでしたでしょうか?
生活習慣病の一つである高脂血症。
名の通り、生活習慣で改善が望める疾患です。
症状があまり出ない事が多いので軽く考えがちですが、放置しておくことで命に関わる合併症を発症する事もあります。
どんな疾患も早期発見・早期治療が大切です。
定期的な健康診断を行い、どこかに悪いところがないか、悪いところはしっかりと治療を行っていきましょう。
参考文献
神奈川ひまわりクリニック|高脂血症(脂質異常症)
e-ヘルスネット|脂質異常症を改善するための運動
順天堂大学医学部附属順 天堂医院|脂質異常症の食事療法
日本動脈硬化学|動脈硬化性疾患予防ガイドライン2022年版
新型コロナの後遺症で急増中のブレインフォグとは?認知症や物忘れとの違い

新型コロナの後遺症であるブレインフォグという言葉をご存じですか?
ブレインフォグは医療用語ではありませんが、頭に霧(フォグ)がかかったような状態になることを言います。
新型コロナ感染症の後遺症として有名になりました。
ブレインフォグでは脳機能障害による症状を引き起こします。
今回はこのブレインフォグについて症状や、原因、改善方法などを詳しく解説していきます。

ブレインフォグの症状

ブレインフォグでは、ものごとを理解、判断、論理的に考えるなどの認知機能に障害が起こります。
以下の症状などが特徴的と言われています。
- 記憶障害や集中力の低下
- 精神的な疲労感
- 不安
- 抑うつ
ブレインフォグの症状は、たとえ咳や息苦しさがなくても、生活に大きな支障をきたす症状です。
実際にブレインフォグの症状が原因でなかなか学業や職場に復帰できずにいる方も多くいらっしゃいます。
◆新型コロナの後遺症の一覧と症状が長引くときの対処法
新型コロナの後遺症でブレインフォグを発症する原因

新型コロナでおこるブレインフォグがなぜ起こるのかについては、まだはっきりと解明されているわけではありません。
動物などの実験レベルでは、新型コロナ感染により脳や脳神経の構造が変化したり、部分的に萎縮することで症状が起こっているのではないかという報告もあります。
◆【倦怠感・疲労感が続く】これって新型コロナ感染症の後遺症?その他考えられる原因
ブレインフォグを発症しやすい人の特徴
後遺症の発症リスクとしては、新型コロナ感染により集中治療を行うような状態であったことのほか以下の合併などがあげられています。
- 喫煙
- 女性
- 肥満
- 高齢
- 糖尿病
◆糖尿病の症状|低血糖・高血糖別の違いは?三大合併症についても
◆動悸や息切れが治らない|原因はコロナの後遺症?ストレス?対処方法について解説
認知症や物忘れ、うつ病との違い

認知症や生活に支障が出る程度の物忘れとブレインフォグの違いとしては、特に若い方で起こった場合には、新型コロナ感染症後に症状が出てきているという違いがあります。
通常は認知機能や年齢相応の物忘れというのはあります。
それが新型コロナ感染症を契機に悪化した場合は、やはり新型コロナ感染症による影響を考えます。
ブレインフォグが高齢者の新型コロナ感染症後に起きた場合、現時点ではブレインフォグなのか認知症なのかを鑑別するのも難しいかと思います。
高齢者はそもそもブレインフォグのリスク因子です。
加齢だけでも認知機能症は低下するため症状のみでは判断することはできません。
また、うつ病とブレインフォグを明確に線引きするのも難しいでしょう。
新型コロナ後遺症でも抑うつ症状がでることがあります。
ブレインフォグにより思ったように社会復帰できないストレスから、うつ病を発症することもあります。
うつ病の診断基準は抑うつ気分に加えて、興味または喜びの喪失、食欲や体重の変化、睡眠障害などの有無が診断の参考になります。
いずれの症状も新型コロナ感染症後の後遺症としては起こり得るため、なかなかブレインフォグとうつ病の診断を分けることは難しいのが現状です。
今後ブレインフォグの研究が進んで、診断のためのマーカーなどが発見されれば判断の助けになるかもしれません。

ブレインフォグは自然回復するのか

ブレインフォグや認知機能の低下は時間がたつと徐々に回復することが多いです。
中には6ヶ月後や1年後にも症状が残っていたという報告もあります。
長い間症状にお悩みの方もいらっしゃるため、回復までに個人差が非常に大きいことがわかります。
◆新型コロナ感染症の後遺症に多い味覚・嗅覚障害の治し方|亜鉛不足が原因?
日常でできるブレインフォグの治し方・改善方法について

フレインフォグをセルフケアで症状改善させるのは難しいでしょう。
ブレインフォグの病態がはっきりしていない現状です。
症状があり日常生活に支障が出ているうちは、基本的には学業や仕事に復帰は難しいと考えられます。
そのため、ゆっくり休養いただくのが良いでしょう。
抑うつ状態や睡眠障害がある場合には、病院で相談して抗うつ薬や睡眠薬などの対症療法を行うこともあります。
辛い症状がある時には医師に相談しましょう。

もしブレインフォグが続くときは

ブレインフォグの症状が新型コロナ感染症後、何日目くらいから出てくるのかは不明です。
感染症の急性期(感染や発症直後で周囲の人への感染力があり、基本的には療養が必要な期間)から症状がある方もいれば、急性期をすぎた後から症状が出てくる方もいます。
いずれにしろ、感染を契機にブレインフォグを疑うような症状が出てきた場合には病院で相談しましょう。
ブレインフォグは神経内科や精神科、心療内科などが専門になります。
総合的に新型コロナの後遺症を評価することができる新型コロナ後遺症外来もおすすめです。

西春内科在宅クリニックができる対応
西春内科在宅クリニックではご自宅にお伺いし診察し、症状に応じてお薬を処方することができます。
薬で症状を緩和することが可能です。
ブレインフォグでは認知機能の低下や抑うつ、不安感などで生活に支障が出ます。
若い方ですと、なかなか学業や仕事に復帰できないという問題もあります。
まずは、症状について気軽にご相談ください。

まとめ
今回は新型コロナ感染の後遺症のブレインフォグについて症状や、原因、改善方法などを解説しました。
長く症状が続いて生活に支障をきたすためお悩みの方も多い病気です。
記事の内容にある症状がある場合にはぜひご相談ください。
参考文献
・新型コロナウイルス感染症診療の手引き「罹患後症状のマネジメント」
・Venkataramani V, et al. Cognitive Deficits in Long Covid-19. NEJM2020;387(19):1813-1815.
・神戸市医師会「うぐ病の診断基準」
食中毒になったときの対処法|原因となりやすい食材や予防法も紹介

私たちは生きていく中で多くのものを口にしてきました。
しかし、食品にはウイルス・菌が付着しており、食中毒になる可能性があることをご存じですか?
菌が食品に付着していても、腐敗とは異なり『味・色・匂い』が変化することは少ない為、気が付かず摂取してしまい食中毒症状が出ることが多いです。
今回はそんな食生活を脅かす「食中毒」について原因や予防・対処法をご紹介します。
食中毒とは
食中毒とは原因物質が付着した食品を摂取したことで、腸などの消化器に症状が起こることです。
発症する原因としては、大きく下記の2つが考えられます。
- 有害、有毒物質(毒キノコ・アニサキスなど)を摂取したことで、原因物質が直接的に毒物となり症状が出る場合
- ウイルス、細菌(カンピロバクター・黄色ブドウ球菌・ノロウイルスなど)といった微生物が消化官で増殖し感染症として症状が出る場合
食中毒の主な症状は下痢・腹痛・嘔吐などですが、発熱・倦怠感などの症状が出ることもあります。
基本的に食中毒は人から人に感染は少ないです。
ですが、腸官出血性大腸炎O-157・赤痢菌・ノロウイルスなどは感染力が強い為、人から人へ感染することがあります。
感染する種類(菌・ウイルス・原因物質)によって
- なぜ症状が起こるのか
- どんな食品に付着しているのか
- いつ症状が出るのか
- どんな症状が出るのか
…などが異なります。
原因が違えば予防方法も異なってきます。
自己判断で対処せず、原因・症状にあった対処をしていきましょう。
関連記事:腹痛と「吐き気」「冷や汗」「顔面蒼白」「下痢」が同時に見られる場合に考えられる原因とは?
原因の種類・詳しい特徴

食中毒は原因となる菌やウイルスによって大きく5種類に分けられます。
- 細菌性食中毒:カンピロバクター、サルモネラ、腸管出血性大腸菌(O157・O111等)、黄色ブドウ球菌、セレウス菌、ボツリヌス菌
- ウイルス性食中毒:ノロウイルス、A型肝炎ウイルス、E型肝炎ウイルス
- 化学性食中毒:洗剤・農薬・食品添加物・水銀(鉛)
- 自然毒食中毒:ふぐ・貝・トリカブト・毒キノコ・カビ
- 寄生虫食中毒:アニサキス・クリプトスポリジウム
食中毒の原因の大部分は、①細菌性食中毒と②ウイルス性食中毒が占めています。
細菌性食中毒は梅雨から夏場にかけて多く発生し、ウイルス性食中毒は冬場にカキなどから発生することが多いです。
カキを食べて苦しい思いをした方、私だけではないですよね…?(笑)
各食中毒の特性・対処法
原因となる主な細菌やウイルスの特徴・症状、そして対処法を一覧表にしました。
細菌性食中毒

(注1)ギラン・バレー症候群とは
原因ははっきりしていないが細菌感染・ウイルス感染などがきっかけで起こる病気です。
自身を守るための免疫システムが活発化し、自己の末梢神経を攻撃して手足に力が入りにくくなり、手足から徐々に身体や顔に症状が広がります。
重症の場合は呼吸に関係する筋肉の麻痺や自律神経に障害が起こり、不整脈や発汗の異常などの症状が起こることもあります。
(注2)乳幼児ボツリヌス症とは
ボツリヌス菌が作り出す、ボツリヌス毒素(自然界最強の毒素)によって神経麻痺性の中毒症状が起こる疾患です。
具体的な症状として、便秘、母乳を飲む力が弱くなる、よだれの増加、泣き声が小さいといったもので、重症の場合は呼吸困難になる事もあります。
大人と違い1歳未満の乳幼児は腸内環境が整っていないため、ボツリヌス菌が増殖・発育しやすく症状が悪化してしまいます。
はちみつ・黒糖・コーンシロップに含まれている可能性が高いです。
ウイルス性食中毒
ウイルス性食中毒の中でも特に多い「ノロウイルス」についての特徴や症状、対処法です。
こちらを参考にして安全に牡蠣を食べましょう!
関連記事:ストレス性胃腸炎とは?何日で治る?仕事は休むべき?
食中毒の対処方法とは

基本的に食中毒は悪いものを体外に出し切る方が良いとされています。
自己判断で市販の下痢止め・吐き気止めで様子を見るのではなく、病院へ相談・受診し適切な診断・処方を受けて様子を見ていきましょう。
受診の目安
- 水分が取れない
- 血便がある
- 症状が継続・悪化している
- 体の弱っている人(乳幼児・高齢者・妊娠中など)
上記に当てはまる場合は、消化器内科へ早めに受診・再診をしましょう。
自宅での様子の見方
【水分補給】
少量ずつでいいので摂取していきましょう。
- スプーン1杯の少量(白湯・経口補水液)
- 吐き気、嘔吐がなければ10分ごとに摂取
- 本人が食べられる物、消化にいい(おかゆ・バナナ・リンゴ)ものを少量ずつ食べる
【嘔吐症状】
吐きやすい体勢、のどに詰まらない体勢をとりましょう。
- 右を下に横向き(嘔吐物がのどに詰まり窒息する可能性があるので、乳幼児は注意)
- 上体を少し高くする
- 膝を曲げお腹を楽にする
- 服を緩め体への刺激を軽減
【呼吸症状】
肩呼吸(ゼコゼコ)・呼吸時に鎖骨辺りがくぼんでいる・口周りが紫等の症状あれば
- 寝ている方が楽な人は、横向きにして寝かせてあげる
- 座っている方が楽な人は、机あり:クッションを置き、抱えるように前かがみになる
机なし:手を膝につき前かがみ - 煙、冷気等の刺激を除去する
- 服を緩め呼吸しやすくする
〖あるといいもの〗
感染拡大を予防するためのおススメグッズです。
- マスク
- ビニール袋
- 手袋
- バケツ
- キッチンペーパー(もしくは新聞)
食中毒を予防するには

食中毒を起こさない為に出来る事は、そんなに難しくありません。
少し意識を向けるだけで出来ることばかりなので、下記の3点を実施してみてください。
- 【付けない】菌を付けない(手指・調理機器を適時洗う、消毒する)
- 【増やさない】早めに食べる(長期間の保存や常温での放置をしない)
- 【やっつける】十分な加熱(温度・時間を意識して調理する)
上記のポイントを注意するだけで防げる可能性がグンと上がります。
関連記事:虫垂炎の原因や症状について知りたい!治療や手術は?
西春内科・在宅クリニックでできる対応
西春内科・在宅クリニックでは症状の経過等を問診し、必要に応じたお薬の処方や経過観察中のフォローアップを行います。
また、脱水症状が見受けられる場合は点滴などを実施し適切な処置を行います。
ご不安な際はいつでもご相談・ご来院頂ければと思います。
【まとめ】食中毒の正しい対処法を知ろう
食中毒などの体調不良が起きるのはいつも突然です。
もし起きたときは正しい対処法をとり、療養期間を短くしていきましょう。
間違った対処法をすると症状の長期化・周囲への感染拡大といった状態に・・・。
症状が出た際は医療機関へ相談・受診をし、正しい診断・処置を受けることが大切です。
安全な調理・管理方法で、おいしいご飯を食べるのが一番!
ご家族皆様健康で素敵な毎日が送れるようにしましょうね。
参考文献
食中毒の種類と症状について | 医療法人AGIH 秋本病院
食中毒になるとしたら、何時間後くらいに具合が悪くなるのですか?【食品安全FAQ】
食あたり(食中毒)の対処法は?医療機関を受診する目安や注意点を解説
食中毒の原因について。ご家庭での予防方法も解説 | キャップスクリニック(医療法人社団ナイズ)
猫に引っかかれたときの対処法とは?死亡した例もある?

近年コロナウイルスの影響でペットとして猫を飼うご家庭が増えています。
それに比例して猫に噛まれた、ひっかかれたというご相談も増えました。
また、野良猫と遊ぼうとしたときに自己防衛のために攻撃されるケースも耳にします。
あの可愛い口や手には牙や爪が潜んでいます。
そこで今回は猫に嚙まれた際のリスクや応急処置についてお話しします!
猫に引っかかれることによるリスク

出血・裂傷・化膿
猫の爪や牙は細く鋭い傾向にあります。
そのため傷が浅ければミミズ腫れなったり、皮膚が裂かれたり、それに伴い出血を起こす場合もあります。
また、爪や牙に付着している細菌に感染して化膿したり、発熱を起こします。
アレルギー反応
元々猫や動物アレルギーを持っている方も多いと思います。
それによってアレルギー反応が出て痒みや蕁麻疹などの症状が出る場合もあります。
また、ミミズ腫れは「機械性蕁麻疹」となるため、アレルギー薬などの治療が必要な場合もあります。
※機械性蕁麻疹(きかいせいじんましん)…圧迫や摩擦でできる蕁麻疹、重い鞄を持った後に赤くなったり、ズボンのゴムで圧迫されて赤くなったりするもの。
感染症
ほぼ全ての猫には常在菌が存在し、それらが傷口から感染すると感染症を引き起こします。
また野良猫の場合はワクチンを打っていない場合もあるので後述する破傷風などに注意が必要です。
詳しい感染症は次の項目で解説してまいります。
関連記事:アレルギー性蕁麻疹の症状が出た時の適切な対応方法とは?
猫に引っかかれたことによって発症する可能性のある感染症

猫引っかき病(バルトネラ・ヘンセラ)
ほぼ全ての猫に常在菌として存在している「バルトネラ・ヘンセラ」という細菌が傷口に侵入することで発症する感染症です。
猫に引っかかれて発症するため、このような名前が付けられました。
2週間ほどの潜伏期間を経て、傷跡の腫れ、痛み、発熱を初期症状として数週間~数か月の長期間に渡り、リンパ節の腫れが現れます。
基本的には軽症で済む場合が多いですが、およそ0.25%の割合で脳症を併発することがあります。
リンパ節が腫れ上がった1~3週間後に痙攣や発作、意識障害が突然現れます。
このように受傷後症状が現れるまで、数日かかります。
その為、猫に引っかかれたことが原因と認識できないことも多く、血液検査などをして発覚することがほとんどです。
自然治癒することもありますが、主に抗生剤での投薬治療を行います。
パスツレラ感染症
こちらも常在菌である「パスツレラ菌」が原因となる感染症です。
感染経路も多くは傷口からの侵入、そして食器の共有や接吻で感染することもあります。
受傷後数時間から2日程度で発赤、腫れ、疼痛の症状が現れます。
基本的には軽症で済みますが、傷が深かった場合や悪化すると「蜂窩織炎(ほうかしきえん)」「骨髄炎(こつずいえん)」になるケースもあります。
また、免疫機能が低下している方が感染すると呼吸器系の症状が現れます。
その為、早期の抗生剤での治療をメインに行います。
カプノサイトフォーガ感染症
猫の口腔内に常在している「カプノサイトフォーガ・カニモルサス菌」を病原菌とする感染症です。
猫ひっかき病やパスツレラ症に比べると、発症率は少なく症状も発熱や頭痛などの風邪症状と軽く済むことが多いです。
しかし、高齢者や免疫機能が低下している方は敗血症や髄膜炎など重症化することもあるので注意が必要です。
破傷風
土の中に存在している「破傷風菌」が体の中に入ることで発症する病気で、死亡率が非常に高い病気です。
猫が舐めた土に破傷風菌が含まれており、舌に付着し、噛んだ際に人に感染する可能性があります。
症状の経過としては、口が開きにくい、顎が疲れるといった初期症状が現れ、歩行、排尿、排便に障害と進行していきます。
最終的に全身の筋肉が固まり、呼吸困難になります。
破傷風菌は土の中にいるため、屋外でケガをした際に感染する場合もあります。
なので人間は幼少期に破傷風を含む4種混合ワクチンを接種することが多いです。
およそ10年の免疫が獲得でき、正しく接種すれば20歳前半まで感染のリスクはかなり低くすることが出来ます。
最終接種から10年以上経過した場合も、追加でワクチンを接種できるので、ペットを飼う際にはご検討ください。
大人の場合、100%の免疫を得るには合計3回のワクチン接種が必要です。
猫に引っかかれたミミズ腫れの治し方は?
嚙まれたりひっかかれたりした際の応急処置として、流水で傷口を良く洗い流すことが大切です。
刺激の少ない石鹸があれば使用しましょう。
こするように洗うのではなく、撫でるように優しく洗うことを心掛けましょう。
最低でも5分ほど洗ったら清潔なガーゼやタオルなどで傷を覆い、病院へ受診しましょう。
出血がある場合は傷口を圧迫して止血しながら病院へ受診してください。
感染症にかからないようにするためには?

まずは噛まれたり、引っかかれたりしないように予防することが大切です。
過度なスキンシップを避ける
猫が嫌がるような過度なスキンシップを避け、野良猫であれば触らないようにしましょう。
猫の口腔内にいる常在菌が原因となる事が多いので食器の共有、接吻もできるだけ避けましょう。
ペットの手入れやお世話を行う
爪を切ったり歯磨きを行うことで菌の数を減らし、感染症のリスクを抑えましょう。
また、ダニやノミを媒介として感染することもあるので猫のケアも定期的に行いましょう。
触れ合った後は手を洗う
触れ合う前はもちろんですが触れ合った後も手を洗いましょう。
手に唾液が付いていたり、自覚はなくても小さな傷が出来ていることもあります。
猫に引っかかれたら何科を受診すればいい?

まずは「内科」か「皮膚科」もしくは「形成外科」に受診しましょう。
そこで傷の深さや広さ、状態を見て処置をします。
基本的には傷口の消毒処置、抗生剤の処方などの治療を行います。
抗生剤で症状が落ち着いても油断はできません。
傷が深いようであれば縫合やレントゲン、感染症のリスクがあればワクチンの投与をする場合もあります。
関連記事:犬に噛まれたらどうする?病院に行かないのは間違い?
猫に引っかかれた死亡例がある?
子猫に噛まれたことが原因で死に至ったケースも実際にあるので1つ紹介いたします。
子猫に指を嚙まれ様子見をしていたのですが、数時間後には患部が大きく腫れてしまったそうです。
後日病院へ受診したところ1か月ほど入院、その間に15回程手術を行い回復の兆しはあったものの、結局4か月後指を切断することになりました。
切断後も痛風や糖尿病など免疫力が低下し、経過が思わしくなく、4年後に亡くなってしまいました。
これは細菌が傷の奥に残ったまま傷口が塞がってしまい、体中に細菌が広がってしまったことが原因で、重篤化してしまいました。
このような事を防ぐためにも傷口をしっかりと洗い流し、小さな傷だからと油断せずに病院へ受診することが大切です。
西春内科・在宅クリニックでできる対応
当院では傷の状態を診て処置を行うことが可能です。
状態によってはより専門的な病院への紹介も行います。
お近くに皮膚科や整形外科がなく受診できない場合はぜひご来院ください。
まとめ
いかがでしょうか?
ついつい触りたくなる猫ですが、このようなリスクがあることを知っておく必要があります。
猫が噛んだり引っかいたりする場合は基本的に自分の身を守るために行います。
もちろん、遊んでいて勢い余って、という事もあるでしょう。
ですが、猫が嫌がることや過度なスキンシップを避け、適切な距離を保つことも自分にとって、ひいては猫の為になります。
また、引っかかれたりした時は速やかに傷口を洗い流しましょう!
参考文献
前立腺肥大は自然に治る?原因と症状、予防対策について解説

中高年の男性は前立腺肥大に注意が必要です。
前立腺肥大は、加齢とともによく見られるようになる疾患であり、70代の男性では約8割に起こると言われています。
また、前立腺肥大と排尿症状を伴い、治療を必要とする前立腺肥大症の頻度は、その1/4程度と言われています。
今回は、前立腺肥大の原因、症状、そして予防対策などについて解説していきます。
早期の対策や予防を知ることで、より健康な生活を送ることが出来ると思います。
『最近尿切れが悪いな』
『残尿感があるな』
『漏らしてしまった』
『排尿したいのに出ないな』
そういった方は是非読んでください。
前立腺肥大とは

前立腺肥大とは、男性の前立腺が加齢とともに徐々に大きくなる状態を指します。
正常な前立腺は、尿道の周りに存在し、尿の排出を補助する役割を果たしています。
しかし、年齢とともに男性ホルモンの一つであるテストステロンがジヒドロテストステロン(DHT)に変換され、前立腺組織に影響を与えることで肥大化することがあります。
前立腺肥大が進行すると、以下のような症状が現れることがあります。
排尿障害
前立腺が膀胱の近くに圧迫をかけたり、尿の通り道である尿道を圧迫します。
そのため、尿の流れが弱くなったり、勢いが弱まったりすることがあります。
尿の始まりに時間がかかる、尿が切れにくい、頻尿や夜間頻尿などの症状が現れることがあります。
尿閉
前立腺肥大が進行すると、尿の流れが完全に遮断され、尿閉(尿が出ない状態)を引き起こすことがあります。
尿閉は緊急の状態であり、早急な医療の対応が必要です。
尿漏れ
前立腺肥大によって尿道が圧迫されると、尿漏れや尿が滴り落ちる状態(尿の域王位が低下することによる)が起こることがあります。
トイレに行きたいと思った時に間に合わず尿が漏れてしまうことや、特に咳やくしゃみ、体を動かすなどの圧力がかかる瞬間に尿が漏れることがあります。
関連記事:脱水症状になりやすい人の特徴|下痢や吐き気が起きる理由も解説
前立腺肥大の原因

前立腺肥大の原因は、複数の要素が関与しています。
加齢
前立腺肥大は、加齢と共に起こります。
前述した通り、男性ホルモンであるテストステロンがジヒドロテストステロン(DHT)に変換され、前立腺組織が刺激を受け肥大します。
ホルモンバランスの変化
前立腺肥大は、男性ホルモンであるテストステロンとエストロゲンのバランスの変化に関連していると考えられています。
テストステロンの減少に伴い、エストロゲンが相対的に増加し、前立腺組織が増殖する可能性があります。
遺伝的要因
前立腺肥大は、家族歴や遺伝的な要因も関与する可能性があります。
家族内で前立腺肥大の方が多い場合、前立腺肥大を起こしやすいです。
生活習慣
不健康な生活習慣も前立腺肥大のリスクを高める要因となる可能性があります。
肥満、運動不足、食生活の乱れ、喫煙、ストレスなどが関与するとされています。
合併症や疾患
前立腺肥大は、一部の合併症や疾患と関連します。
例えば、糖尿病や心臓病などの慢性的な疾患は前立腺肥大症の発症リスクを高める可能性があるとされています。
関連記事:高齢者の便秘は危険?主な原因や解消方法、病院での治療を解説
前立腺肥大の症状

前立腺肥大の症状は、主に排尿に関連した以下などの問題が現れます。
| 排尿障害 | 🔹尿の始まりが遅い (遅尿) 🔹尿の勢いが弱い (尿流低下) 🔹尿が切れにくい (尿切れの悪さ) |
| 蓄尿症状 | 🔹排尿間隔が短くなる (頻尿) 🔹夜間に何度も起きて尿をしに行く (夜間頻尿) 🔹尿を貯めることが難しくなり、尿意を我慢することができない (尿失禁) |
| 排尿後症状 | 🔹尿を完全に排泄できていない感覚がある (残尿感) 🔹尿が漏れることがある (尿漏れ) |
これらの症状は、前立腺肥大によって尿道が圧迫されることによって引き起こされます。
生活習慣病の人は前立腺肥大になりやすい?

生活習慣病は、前立腺肥大の発症リスクを増加させるとされています。
しかし、直接的な因果関係はまだ完全には解明されていません。
具体的には、肥満、高血圧、高血糖、脂質異常症、メタボリック症候群は前立腺肥大症との関連が指摘されています。
これらを有している方は有していない方に比較して、前立腺体積が大きくなりやすいことが示されています。
したがって、生活習慣病と前立腺肥大症の関連性を考えると、健康な生活習慣の確立と維持が重要です。
バランスの取れた食事、適度な運動、ストレスの管理、喫煙を避けるなど、生活習慣の改善は前立腺肥大症の予防や進行の抑制に役立ちます。
定期的な健康チェックも忘れずに行いましょう。
関連記事:高脂血症になりやすい原因とは?脂質異常症との違いや治療について
前立腺肥大症は自然に治るのか

前立腺肥大症は生活習慣を改善したとしても自然に治ることは少ないです。
どちらかといえば、放っておくことにより症状は進行する傾向にあります。
もし、頻尿や尿の勢いが低下してきているなどの症状がある場合には、前立腺肥大症の診療が可能な内科・泌尿器科を受診していただくことをお勧めします。
関連記事:糖尿病の症状|低血糖・高血糖別の違いは?三大合併症についても
前立腺肥大症の治療について
前立腺肥大症の治療には、薬物療法と手術治療の2つがあります。
治療方法は、症状の程度や患者の状態に基づいて選択されます。
| 薬物治療 | |
前立腺肥大症の初期段階や軽度な症状の場合には、薬物治療が選択されることがあります。 主な薬剤としては、以下のようなものがあります。 これらの薬物は、症状の軽減や尿の通りを改善する効果があります。 | |
| α1遮断薬 | α1遮断薬は、前立腺部尿道の筋肉を弛緩させることにより尿の通りを改善します。 尿の流れがスムーズになり、頻尿や残尿感などの症状が改善されます。 |
| 5α還元酵素阻害薬 | この薬は、前立腺内のホルモンのバランスを調整し、前立腺の肥大を緩和する効果があります。 前立腺を縮小し、症状を改善することが期待されます。 |
| ホスホジエステラーゼ5(PDE5)阻害薬 | α1遮断薬とは異なった働き方で前立腺部尿道の筋肉を弛緩させることにより尿の通りを改善します。 勃起不全(ED)を合併している場合にもよく使用されます。 |
| 手術療法 | |
重度な前立腺肥大や合併症のある場合、また薬物治療によっても改善が乏しい場合には、手術療法が検討されます。 以下に代表的な手術療法をいくつか紹介します。 これらの手術治療は、前立腺肥大症の症状の改善や合併症の予防に効果的です。 | |
| 経尿道的前立腺切除術(TURP) | TURPは、内視鏡を使用して前立腺組織を摘出する手術です。 前立腺内部の圧迫を緩和し、尿の通りを改善します。 |
| ホルミウムレーザー前立腺核出術(HoLEP) | 尿道から内視鏡を挿入し、肥大した前立腺の腺腫をレーザーを使用して被膜から剥離して核出する手術です。 従来の経尿道的切除術(TURP)と比べ、大きい腺腫でも確実に核出することが可能であり、出血も少ないため、体に優しい手術です。 |
| グリーンライトレーザー手術(PVP) | グリーンライトレーザー手術は、特殊なレーザーを使用して前立腺組織を蒸散させることにより尿の通りを改善します。 |
前立腺肥大症にならないための予防対策
前立腺肥大症は生活習慣病との関連があるため、健康的な生活習慣を取り入れ、生活習慣病を予防することが重要です。
前立腺肥大症予防のための対策をいくつか解説していきます。
バランスの取れた食事

食事は健康にとって重要な要素です。
以下に注意して生活習慣病を予防し、前立腺肥大症の予防につなげましょう。
イソフラボノイドやリグナンを含む食品
野菜、穀物、大豆などに多く含まれており、前立腺肥大症を抑制すると推測されています。
オメガ-3脂肪酸を含む食品
魚やナッツ、種子などに含まれるオメガ-3脂肪酸は、生活習慣病の予防に役立ちますので、積極的に摂取しましょう。
フルーツと野菜
ビタミン、ミネラル、抗酸化物質を豊富に含むフルーツと野菜は、生活習慣病の予防に役立ちますので、積極的に接種しましょう。
食物繊維の摂取: 穀物、野菜、果物などの食物繊維は、便通を改善し、生活習慣病の予防に役立ちますので、積極的に接種しましょう。
関連記事:高血圧の原因になりやすい食事や食べてはいけないものとは?
適度な運動

適度な運動は生活習慣病を予防し、前立腺肥大症の予防につながります。
有酸素運動
ウォーキング、ジョギング、水泳などの有酸素運動は血液循環を促進し、排尿機能を良い状態に保つのに役立ちます。
骨盤底筋のエクササイズ
骨盤底筋を強化するエクササイズは、尿漏れを起こりにくくする効果があります。
ストレス管理

長期間のストレスは前立腺の状態に悪影響を与えることがあります。
ストレスを軽減するために、リラクゼーション法やストレス管理のテクニックを取り入れることが重要です。
定期的な健康チェック

定期的な健康チェックは前立腺肥大症の早期発見と予防に役立ちます。
定期的な健康診断や前立腺検査を受けることで、前立腺の状態や異常の有無を把握することができます。
医師の指示に従い、適切な頻度での検査を受けるようにしましょう。
禁煙

喫煙は前立腺肥大症に直接影響を与えることは示されていませんが、生活習慣病につながるため、可能な限り禁煙することが前立腺肥大症の予防につながります。
前立腺肥大症の予防には、バランスの取れた食事、適度な運動、ストレス管理、定期的な健康チェック、禁煙が重要です。
これらの予防策を積極的に取り入れることで、生活習慣病を予防し、前立腺肥大症の発症リスクを減らすことができます。
西春内科在宅クリニックができる対応
西春内科在宅クリニックでは、前立腺肥大症の症状の評価と診断を行います。
患者の症状や身体的な状態を総合的に評価し、正確な診断・治療を行います。
患者様の症状などに合わせた薬の処方を行い、症状の軽減や前立腺の状態の改善を目指します。
また、西春内科在宅クリニックは在宅診療を行っています。
通院が困難な前立腺肥大症の患者に対して、自宅での診療・治療を提供します。
患者様の状態に応じて必要な場合には他の医療機関や専門家との連携を行います。
緊急時や症状の進行に対応するために、迅速な対応や適切な紹介先の提案を行います。
まとめ
前立腺肥大症は中高年の男性によく見られる疾患であり、排尿トラブルや生活の質への影響があります。
生活習慣病や加齢が原因とされますが、予防策としてバランスの取れた食事や適度な運動が重要です。
西春内科在宅クリニックでは、適切な診断と治療を提供し、患者の健康と安心をサポートします。
参考文献
‣日本医師会
‣厚生労働省
‣日本泌尿器科学会
‣医学書院メディカルオンライン
‣Mayo Clinic
尿路感染症に高齢者がなりやすい理由|原因と症状について解説

尿路感染症とは、尿道、膀胱、尿管、そして場合によっては腎臓にまで及ぶ感染症の総称です。
高齢者にとってはよく見られる問題であり、特に注意が必要です。
高齢者が尿路感染症になりやすい理由は、免疫機能の低下や基礎疾患の存在、膀胱の筋力の低下などが挙げられます。
これらの要因により、尿路感染症のリスクが増加します。
尿路感染症の症状には、頻尿、尿の切迫感、腹痛、腰痛、尿の異常、発熱などがあります。
ただし、高齢者ではこれらの症状が明確に現れない場合があります。
今回は、高齢者が尿路感染症になりやすい具体的な理由と、症状について詳しく解説していきます。
関連記事:尿管結石で石が出る前兆は?バナナやポカリスエットが効果的?
尿路感染症になる原因
尿路感染症の原因として最も一般的なのは、細菌が尿道から尿管や膀胱に進入することです。
一般的な細菌の源は、通常、自身の腸内や周囲の環境から来ます。
高齢者の場合、以下の要因が尿路感染症の原因となる可能性があります。
尿路の排出機能の低下
高齢に伴い、尿の排出機能が低下することがあります。
尿が十分に排出されず、尿路に滞留することで細菌の増殖が促されます。
尿道の緩み
高齢者は尿道の筋肉や組織の弾力性が低下することがあります。
このため、尿道が緩んでしまい、細菌が尿道に侵入しやすくなります。
女性の更年期の変化
更年期を迎える女性では、エストロゲンの減少により尿道の粘膜が薄くなります。
これにより、細菌が尿道に侵入しやすくなり、尿路感染症のリスクが増加します。
前立腺肥大症や尿路結石
男性の場合、前立腺肥大症や尿路結石などの尿路の問題が尿流の妨げとなり、細菌の増殖を引き起こす可能性があります。
カテーテルの使用
高齢者の一部は、尿の排出を助けるために尿カテーテルを使用しています。
カテーテルは尿路に直接挿入されるため、細菌の侵入経路となります。
これらの要因が高齢者において重なることで、尿路感染症の発症リスクが増加します。
関連記事:膀胱ろうとは?在宅でのカテーテル交換時の注意点を解説
高齢者が尿路感染症になりやすい理由

免疫機能の低下
加齢により免疫機能が低下するため、感染症への抵抗力が減少します。
免疫システムの機能低下により、細菌や他の病原体が尿路に侵入しやすくなり、尿路感染症のリスクが高まります。
基礎疾患の存在
高齢者は多くの場合、慢性的な疾患や健康問題を抱えています。
例えば、糖尿病や腎臓疾患などの基礎疾患は、免疫機能の低下や尿の排出機能の障害を引き起こす可能性があります。
これにより、細菌が尿路に滞留しやすくなり、尿路感染症の発症リスクが高まります。
尿路の構造的変化
高齢に伴い、尿路の構造や機能に変化が生じます。
例えば、女性では更年期以降にエストロゲンの減少により尿道の粘膜が薄くなり、細菌の侵入が容易になる傾向があります。
男性では前立腺の肥大や尿道の狭窄が尿の流れを妨げ、細菌の増殖を促す可能性があります。
膀胱の機能低下
高齢者は膀胱の筋力や収縮能力が低下することがあります。
膀胱が完全に排尿しきれない場合、尿が滞留し、細菌の繁殖を引き起こす可能性があります。
膀胱の収縮力が弱まることで、尿路感染症のリスクが増加します。
尿路の衛生状態の変化
高齢者は個人の衛生状態を維持することが困難になる場合があります。
例えば、認知機能の低下や運動能力の低下によって、適切な尿道の清潔さを維持することが難しくなることがあります。
これにより、細菌が尿道に留まりやすくなり、尿路感染症の発症リスクが高まります。
薬物使用
高齢者は複数の薬物を服用している場合があります。
一部の薬物は尿路感染症のリスクを増加させる可能性があります。
例えば、免疫抑制剤や抗生物質の長期使用は、免疫機能の低下や細菌の耐性形成により、尿路感染症の発症リスクを高めることがあります。
これらの要因が高齢者において重なることで、尿路感染症の発症リスクが増加します。
高齢者は、予防策や適切なケアを通じて尿路感染症に対する注意が必要です。
定期的な医療チェックアップや、医師の指導に従い、適切な衛生習慣や予防策を実践することが重要です。
関連記事:高齢者の便秘は危険?主な原因や解消方法、病院での治療を解説
関連記事:高齢者がなりやすい肺炎の症状|急変したときの対応や治療について
関連記事:高齢者に多い誤嚥性肺炎は治るのか|急変したときの対応法について
尿路感染症の症状

以下に一般的な尿路感染症の症状について解説していきます。
排尿痛や灼熱感
尿路感染症では、排尿時に尿道や膀胱の炎症による痛みや灼熱感を感じることがあります。
尿道や膀胱が刺激されることで起こります。
頻尿
尿路感染症になると、膀胱が刺激されて頻繁な尿意を感じることがあります。
通常よりも頻繁にトイレに行く必要があります。
尿の混濁
尿路感染症では、尿が濁って見えることがあります。
細菌や炎症によって尿中に異常な量の細胞や粒子が存在するためです。
血尿
尿路感染症によって、尿中に血液が混じることがあります。
血尿は尿の色が異常に赤くなることを意味します。
熱の上がり下がり
尿路感染症が進行すると、熱が上がることがあります。
感染による免疫反応や炎症が原因です。
一部の患者様では、熱が周期的に上がったり下がったりすることがあります。
下腹部の圧迫感や不快感
尿路感染症により、下腹部に圧迫感や不快感を感じることがあります。
膀胱や尿道の炎症によるものです。
これらの症状は尿路感染症の典型的な症状であり、注意が必要です。
ただし、個人によって症状の程度や出現頻度は異なる場合があります。
症状が現れた場合は、早期に医師の診断と適切な治療を受けることが重要です。
関連記事:尿漏れの原因は男性と女性で違う?予防になるトレーニング対策も紹介
尿路感染症はうつる可能性があるのか

尿路感染症は、一般的に他の人に直接感染する可能性は低いです。
しかし、特定の条件や状況下では、感染が他の人に広がるリスクが存在します。
尿路感染症は通常、尿中に存在する細菌が尿道を経由して膀胱や腎臓に進入し、感染を引き起こします。
感染は個人の尿路に限定される傾向がありますが、以下のようなケースでは感染が他の人に広がる可能性が考えられます。
性行為
性行為によって、尿路感染症の原因となる細菌が性器から尿道に侵入することがあります。
感染した性パートナーとの性的接触によって感染が広がる可能性があります。
感染源との密接な接触
尿路感染症の原因となる細菌は、感染した個人の体液や尿に存在します。
感染源となる個人の体液に触れたり、感染した尿を介して感染が広がる可能性があります。
例えば、介護者が感染した高齢者の排尿の介助を行う場合などが該当します。
一般的に、尿路感染症は感染した個人の尿に含まれる細菌が他の人に直接感染するリスクは低いとされています。
ただし、性的接触や密接な接触がある場合は感染が広がる可能性があります。
感染リスクを最小限に抑えるために以下の予防策が重要です。
適切な衛生習慣の実践
個人的な衛生に注意し、手洗いを含む適切な衛生習慣を実践します。
特に性的接触の前後や、感染源との接触後には手洗いを行うことが重要です。
安全な性行為の実践
性行為を行う場合は、適切な予防方法(コンドームの使用など)を実践することで感染リスクを減らすことができます。
感染源との適切な距離の保持
感染源となる個人との密接な接触を避けることが重要です。
特に感染が疑われる場合や感染リスクが高い場合は、距離を保ちながら適切な予防策をとることが必要です。
介護や看護の場面では、適切な感染対策を行いながら作業を行うことが重要です。
尿路感染症は自然治癒するのか

尿路感染症は自然に治癒する場合もありますが、一般的には適切な治療を受けることが推奨されます。
尿路感染症は、細菌感染によって引き起こされる疾患です。
軽度の感染や早期の段階では、免疫系の働きや自然治癒力によって感染が克服される場合があります。
しかし、自然治癒までには時間がかかる上、感染が進行するとより深刻な合併症を引き起こす可能性があるため、早期の適切な治療が重要です。
尿路感染症の治療には一般的に抗生物質が使用されます。
抗生物質は細菌の成長を阻止し、感染を鎮める効果があります。
症状の軽い場合や初期段階の場合、抗生物質の処方を受けて自宅で治療を行うことが可能です。
しかし、重症な症状や高齢者など免疫力の低下が見られる場合は、病院を受診することが勧められます。
病院では、医師が正確な診断を行い、適切な抗生物質の処方や治療方針を立てることができます。
また、重症化や合併症の予防のためにも、早期の医療機関への受診が重要です。
病院では適切な検査や評価が行われ、必要に応じて点滴治療や追加の検査が行われることもあります。
自己判断で治療を中断したり、症状が出ているのにも関わらず放置することはやめましょう。
自己判断や自己処理では感染の根本的な原因を取り除くことができず、感染の悪化や再発のリスクが高まる可能性があります。
また、尿路感染症は膀胱や腎臓など尿路全体に広がることがあるため、適切な検査や診断を受けることで感染の範囲や重症度を把握することが重要です。
なお、近年では在宅診療という選択肢も増えています。
在宅診療では、医師が自宅を訪問し、必要な処置や薬物治療を行います。
特に高齢者や身体的な制約がある患者様にとっては、病院への移動や長時間の待ち時間を避けることができ、負担が軽減されるでしょう。
在宅診療の検討も、尿路感染症の治療において一つの選択肢となり得ます。
関連記事:前立腺肥大は自然に治る?原因と症状、予防対策について解説
尿路感染症の治療について

尿路感染症の治療は、感染の種類、重症度、患者様の状態に応じて個別に決定されます。
尿路感染症を疑った場合、医師は患者様の症状を詳しく聞き、身体検査を行います。
尿検査や血液検査などの検査も実施され、感染の診断と重症度の評価が行われます。
尿路感染症の主な治療法は抗生物質の使用です。
一般的に、感染の原因となる細菌に効果的な抗生物質が処方されます。
処方される抗生物質の種類や投与方法、治療期間は、感染の重症度や患者様の個別の要因に基づいて決定されます。
また、症状の重症度や合併症のリスクに応じて入院が必要な場合があります。
高齢者や免疫力の低下した患者様、合併症のリスクが高い患者様は入院が推奨されることがあります。
入院期間は、患者様の状態や治療の進行によって異なります。
尿路感染症の治療期間は一般的に7日から14日程度です。
個別の症状や感染の進行具合によって変動する場合があります。
重症度が高い場合や合併症のリスクがある場合は、治療期間が延長されることがあります。
治療後、医師は患者様の症状の改善を評価し、必要に応じて追加の検査やフォローアップを行います。
治療が効果的であれば、症状は徐々に軽減し、感染は治癒に向かうでしょう。
ただし、完全な治療を終えるまで、抗生物質の使用を継続することが重要です。
治療期間中は、処方された抗生物質を正確に服用し、医師の指示に従って終了することが必要です。
治療を途中で中断したり、処方された薬を適切に使用しないと、感染の再発や抗生物質耐性の発生のリスクが高まります。
抗菌薬の使用に関しては、医師の指示に従いましょう。
抗菌薬は感染を改善するために必要ですが、適切な種類と投与量が重要です。
自己判断で抗菌薬を使うことは避け、必ず医師の指示に従ってください。
在宅診療の場合、医師が患者様の自宅を訪問し、必要な処置や抗生物質の投与を行います。
在宅診療の利点は、病院への通院が難しい患者様がご自宅で診察を受けられることです。
在宅診療の適応や詳細は、医師との相談や状況に応じて決定されます。
尿路感染症の治療には、適切な診断と早期の治療が不可欠です。
自己処理や自己判断をせず、医師の指示に従いましょう。
治療期間中は、抗生物質の正しい使用や処方薬の終了を守ることが大切です。
また、治療後もフォローアップに従い、感染の再発を防ぐための予防策を講じることが重要です。
関連記事:尿管結石で石が出る前兆は?バナナやポカリスエットが効果的?
尿路感染症の予防対策

尿路感染症を予防するためには、以下の予防対策を実施することが重要です。
十分な水分摂取
水分を十分に摂取することで、尿の量が増え、排尿回数が増えます。
これにより、細菌が尿路に滞留する時間が短くなり、感染のリスクが低下します。
1日に推奨される水分摂取量は個人によって異なりますが、通常は1.5〜2リットルを目安にしましょう。
適切な排尿
排尿は尿路感染症の予防に重要です。
尿を長時間ため込まず、頻繁に排尿しましょう。
また、排尿時には十分な時間をかけて完全に尿を排出し、残尿がないことを確認します。
適切な衛生習慣
常に適切な衛生習慣を実践しましょう。
トイレ使用後は、トイレットペーパーを前から後ろに向かって拭き取ることで腸内細菌が尿道に入るリスクを減らします。
また、清潔な下着やパッドを使用し、頻繁に交換することも重要です。
衛生的な性行為
性行為は尿路感染症のリスクを増加させる場合があります。
適切なコンドームの使用や清潔さに注意し、性行為後には排尿を行うことで、細菌の排出を促すことができます。
健康な生活習慣
免疫力を高めるために、バランスの取れた食事を摂取し、適度な運動を行い、十分な睡眠をとることが重要です。
免疫力が低下すると感染症への抵抗力が弱まるため、健康な生活習慣を維持することが予防につながります。
以上の予防対策を実施することで、尿路感染症のリスクを低減できます。
特に高齢者や免疫力の低下した人々にとっては、予防対策が重要です。
尿路感染症の予防には、日常生活での意識と適切なケアが欠かせません。
医師の指導やアドバイスに従いながら、予防対策を実施しましょう。
西春内科在宅クリニックができる対応
西春内科在宅クリニックでは、尿路感染症の患者様に対して診察・治療を行うことが可能です。
また、当クリニックでも在宅診療を行っていますので、通院が難しい患者様・ご家族様がいらっしゃればお気軽にご相談ください。
患者様、お一人お一人に合わせた、治療を行っていきます。
まとめ
尿路感染症は、尿道や膀胱、腎臓などの尿路に細菌が感染し、炎症が生じる疾患です。
高齢者は免疫力の低下や基礎疾患の存在などから感染しやすく、重篤な合併症のリスクも高いです。
症状としては排尿痛、頻尿、尿混濁などがあり、発熱も見られることがあります。
尿路感染症の主な原因は腸内の大腸菌が尿道に侵入することであり、女性では尿道の短さや尿道口の近さなどがリスクとなります。
高齢者では排尿困難や尿路の機能低下などが加わり、感染のリスクが増大します。
尿路感染症は感染性があり、他の人にも感染する可能性があります。
しかし、一般的には直接的な感染経路ではなく、自己感染が主な要因とされています。
尿路感染症は、自己判断だけでは自然治癒しないこともあり、専門医による早期の診断と適切な治療が必要です。
抗菌薬の処方や症状管理が行われ、入院期間や治療期間は個人の状態によって異なります。
予防対策としては、適切な衛生習慣の実践や水分摂取量の確保が重要です。
高齢者の場合は定期的な健康管理や免疫力の維持も重要です。
参考文献
Gupta K, Hooton TM, Naber KG, et al. International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: A 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases. Clin Infect Dis. 2011;52(5):e103-e120.
Nicolle LE, Gupta K, Bradley SF, et al. Clinical Practice Guideline for the Management of Asymptomatic Bacteriuria: 2019 Update by the Infectious Diseases Society of America. Clin Infect Dis. 2019;68(10):e83-e110.
Hooton TM. Clinical practice. Uncomplicated urinary tract infection. N Engl J Med. 2012;366(11):1028-1037.
Juthani-Mehta M, Quagliarello V. Infectious diseases in the nursing home setting: challenges and opportunities for clinical investigation. Clin Infect Dis. 2010;51(8):931-936.
咳喘息は喘息ではない?違いや症状のチェック項目をご紹介

みなさんは咳喘息と言う病気をご存じでしょうか。
咳喘息は喘息とは異なり、咳を唯一の症状として、それが2か月以上続く病気です。
今回は、そんな咳喘息と喘息との違いや、咳喘息を放置するリスクなどについて詳しく解説していきます。
最近なかなか咳が止まらないと感じている方は、是非記事を読んでいただき、必要に応じて最寄りの医療機関に相談してみて下さい。

咳喘息と喘息の違い

咳喘息と喘息は両方とも、気道に炎症が起こっている状態と言う点では一緒です。
しかし、炎症が起こった結果、生じる症状に差があります。
| 咳喘息 | 炎症が起こった結果、気道の組織が敏感になってしまい、ちょっとした刺激で咳が出てしまう |
| 喘息 | 炎症が起こった結果、気道の筋肉などの組織がむくみ、空気の通り道が狭くなってしまう場合や、炎症によって痰が増えて空気の通り道の邪魔になってしまう場合 |
空気の通り道が狭くなっているので、笛などの楽器で経験があるように、狭いところを空気が通り抜けると「ヒューヒュー」と音がしますよね。
それに、十分に空気が肺まで届かない、または体から空気を吐き出せないとなると、息苦しさを感じるようになります。
つまり、咳喘息だから軽症、喘息だから重症ということではないので(呼吸困難感が無い分、咳喘息の方が辛さを感じないかもしれませんが)注意が必要です。
また、咳喘息であっても、気道は狭くはなっていますが、炎症が繰り返されることによって、さらに気道が狭くなったり、痰が増えてきたりと、喘息と変わらない状態になっていく恐れもあります。
そのため、咳が続く場合は、一度最寄りの医療機関に相談するようにしてみましょう。

咳喘息とは?

長い期間、咳がとまらないため病院に受診したら、咳喘息と言われた方もいらっしゃるかもしれません。
咳喘息とは、一般的に喘息(気管支喘息)と言われる疾患の一種なのです。
しかし、典型的な喘息のように、「ヒューヒュー」と言った笛のような呼吸音や呼吸困難感などの症状は伴わず、咳だけが唯一の症状である病気です。
ただ、咳喘息の約30パーセントで気管支喘息に移行すると言われており、早い段階から治療を行うことが推奨されています。
どうして咳喘息を発症してしまうのでしょうか。
そのためには、まず私たちの呼吸について、大まかに理解しておかなければなりません。
まず、鼻や口から吸いこんだ空気は、気道と呼ばれる空気の通り道を経て、肺に送られます。
気道には、加温、加湿、クリーナーの役割が備わっており、最終的に肺の中が無菌状態になるように外敵から守ってくれています。
なぜなら、空気には酸素以外にも様々なものが混ざっているからです。
目に見えないウイルスや、ばい菌、ダニやほこり、その他のアレルギー物質などは、体内への侵入を防がなければなりません。
そういった異物を体内へ侵入させない仕組みが気道には備わっています。
そして、実際に体外へ追い出そうとするのが、咳の役割です。
咳は生体防御反応の一種なのです。
さて、咳喘息では、好酸球と言う炎症を引き起こす白血球の一種が、何らかの原因によって気道に集まってきてしまい、そこで炎症を起こしてしまいます。
気道に炎症が起きてしまうと、ちょっとした刺激で咳が出てしまうのです。
実際に、咳喘息のきっかけとなるのは、風邪をひいた時や、たばこの煙、またほこりやダニ、花粉、動物の毛などといったアレルギー物質を吸い込んだ時、その他にも過労やストレスと言った場合もあります。
▶アトピー咳嗽の原因はストレス?症状のチェック項目や治し方を紹介

咳喘息を放置するリスク

咳喘息をほっておくと、どうなるのでしょうか。
自然に治る場合もあるのですが、統計上は適切に治療を受けないと30~40%の人が喘息に移行してしまうと言われています。
また、咳喘息の様に、咳が長引く病気達を「慢性咳嗽(まんせいがいそう)」と呼びます。
咳喘息以外にも慢性咳嗽の原因となる病気はあるため、自己判断はとても危険です。
咳が長引く場合は、最寄りの医療機関に相談するようにしてください。
尚、2年間適切に治療をすれば、喘息への移行を防げるという報告もあります。
▶高齢者に多い誤嚥性肺炎は治るのか|急変したときの対応法について
咳喘息かもしれない症状のチェック項目

診断に際しては、病歴や身体症状を確認した上で総合的に判断されます。
下記に咳喘息の診断基準を簡易的に示します。
① 喘鳴(ヒューヒューなどの呼吸音)を伴わない咳が8週間以上続く ② 気管支拡張薬が有効である ③ 気管支喘息にかかったことはない ④ 8週間以内に風邪などを引いていない(咳が出始めてからは風邪をひいていない) ⑤ 気道が過敏になっている ⑥ 咳を引き起こすアレルギー物質などに反応して咳がでる ⑦ 胸部レントゲンで異常はみつからない |
※さらに簡略化して①②を満たせば咳喘息と診断されることがあります。
また、「からだケアナビ」にわかりやすいチェックシートがあったので、こちらも参考にしてみてください。
□咳が一旦出るとせき込んで止まらなくなる □夜、横になるとせきこんで寝付きにくい □夜中にせき込んで目が覚めることがある □冷気、寒暖差でせき込む □電車や人ごみの中でせき込む □たばこの煙や強い香水が苦手 □風邪の後に激しい咳が続いた経験がある □咳は激しいが息苦しさやゼイゼイと言う音はない □子供のころ、小児喘息だった □喉のイガイガを取り除こうと咳をした結果、せき込む |
※上記の項目に3つ以上当てはまる場合は咳喘息の可能性があります。

咳喘息は自然治癒するの?
咳喘息は気道の炎症によって起こることは既に解説しました。
自然に炎症が改善することは勿論あるのですが、咳喘息は繰り返す可能性があります。
咳喘息、すなわち気道の炎症が繰り返されるとどうなるでしょうか。
例えば、皮膚の一部分を何度も火傷してしまったとしましょう。
1回目は多少きれに治っても、何度も繰り返すと皮膚が硬くなったと言う話を耳にしたことはないでしょうか。
これはすべての細胞にいえることですが、炎症が起こって破壊、その後に修復といった過程が繰り返されると、細胞は完全に元に戻ることが難しくなり、伸縮性が失われ、固くなってしまうのです。
結果として、気道は本来の働きが出来にくくなり、より発作を起こしやすくなってしまう悪循環に陥りますし、咳喘息以外にも気道や肺の病気にかかってしまった際にも重症化してしまう原因になります。
自然治癒には期待しすぎることなく、適切に治療を行うことがとても大切です。
▶高齢者がなりやすい肺炎の症状|急変したときの対応や治療について
咳喘息の治療について

診断と治療を兼ねて、気管支拡張薬を使用します。
咳喘息においては、吸入による気管支拡張薬により症状が良くなることが、診断に繋がります。
逆に言えば、気管支拡張薬を使ったのに改善が見られない場合は、他の病気を疑うことになります。
咳喘息は気道の炎症によって起こることは既に解説しました。
気管支拡張薬には炎症を抑える効果はありません。
咳喘息と診断された場合には、炎症が再び起こらないように、吸入ステロイド薬を継続していくことになります。
尚、2年間適切に治療をすれば、喘息への移行を防げるという報告があります。
▶乾燥で咳が止まらないのはなぜ?咳の特徴や悪化させないための方法を紹介
西春内科在宅クリニックができる対応
西春内科在宅クリニックでは、常勤医師にて、つらい咳症状に対して丁寧に診察を行い、必要に応じて検査を行い、治療に結び付けていきます。
クリニックには珍しい、CTを導入してるのでCT撮影など、より詳しい検査も可能となっています。
咳が止まらない等、お困りの症状ございましたらお気軽にご相談下さい。

まとめ
長引く咳は、咳喘息である可能性があります。
咳喘息は自然におさまる可能性もありますが、再発を繰り返すうちに喘息に移行してしまう恐れもあり、油断できない病気です。
適切に治療をすることで喘息への移行を防ぐこともできます。
是非、咳がとまらないと心配になった際には、最寄りの医療機関に相談するようにしてください。
参考文献
乾燥する季節は咳喘息にご用心 | 知っておきたい病気・医療 | からだケアナビ
膀胱ろうとは?在宅でのカテーテル交換時の注意点を解説

自力で排尿ができないときの治療では長期的にカテーテルという管を留置(*1)する方法があります。
長期的にカテーテルを留置する方法は、カテーテル挿入経路により呼び方が変わります。
その一つとして、お腹から膀胱に直接カテーテルを留置する方法を膀胱ろうと呼びます。
今回は膀胱ろうについて、必要となる原因や在宅で管理する上での注意点について解説していきます。
| *1留置=一時的にカテーテルを固定しておくこと |

膀胱ろうとは?原因について

膀胱ろうとは、自力で排尿ができない場合に、カテーテルをお腹から膀胱へ直接留置して尿を排出させる方法です。
尿は腎臓で血液から不要な老廃物をろ過して作られ、膀胱に貯められてから尿道を通じて排出されます。
自力で排尿ができなくなった場合には膀胱に尿が多量にたまって、お腹の張りを感じたり、
膀胱内の圧力が高まって腎臓へ逆流していまい、腎臓の機能の悪化や感染症の原因となってしまう場合があります。
これらの合併症を防ぐために、膀胱ろうを利用して排尿を行います。
「ろう」とは瘻孔(ろうこう)のことを意味し、体内の臓器と体外の皮膚や粘膜に交通する穴ができることを指します。
膀胱ろうは、人工的に膀胱と体表面の間に穴をあけて、尿を排出するカテーテルを挿入して排尿させます。
その他の方法には間欠的自己導尿・尿道カテーテル留置・腎瘻があります。
ご自分や介護をする方が適切に処置できるのであれば自己導尿が標準的な方法です。
しかし、導尿ができない方では尿道カテーテル留置や膀胱ろう・腎ろうが選択されます。
長期間の尿道カテーテル留置では尿路感染症などの合併症も多くあります。
尿道の狭窄、膀胱結石などの合併症で尿道カテーテル留置が難しい場合には膀胱ろうがよい適応です。
膀胱ろうが必要となる原因はさまざまです。
最も多い原因が神経因性膀胱(*1)による排尿障害です。
脊髄に存在する膀胱に尿をためたり、排尿をする神経の機能が障害されてしまい排尿障害を生じます。
次に多いのが尿道狭窄や前立腺肥大、外傷性の尿道の損傷などで尿道からカテーテルを挿入できない場合です。
その他には疼痛や違和感のため尿道カテーテルが留置できない場合や骨盤内臓器の手術後、乳幼児・小児の先天的な尿路の障害などがあります。
| *1神経因性膀胱=脳・脊髄の中枢神経、あるいは脊髄から膀胱に至るまでの末梢神経の様々な病気により、膀胱や尿道の働きが障害され、排尿障害をきたす病気の総称 |
膀胱ろうと腎ろうの違い

尿は腎臓で生成された後、尿管を通り膀胱へ貯められ、尿道を通過して体外へ排出されます。
膀胱ろうと腎ろうは両方とも尿の排出障害を改善させる方法です。
病気の部位によって適応が異なります。
ふたつの「瘻孔(ろうこう)」の違いは以下です。
下腹部の皮膚と膀胱とを交通させた穴からカテーテルを挿入して排尿させる方法です。
病気の原因が、膀胱や尿道の周りにある前立腺の場合には、膀胱ろうが選択されます。
背中から腎臓にまで到達する穴を作成し、カテーテルを挿入して排尿させる方法です。
病気の原因が尿管にあり尿が排出できない場合には腎ろうが適応となります。
>>腎ろうとは?どんな人が対象になるのか?在宅における注意点を解説
膀胱ろうに痛みはある?

膀胱ろうの造設・交換時と留置時にわけて解説します。
膀胱ろうの造設は、経皮的(皮膚の上から処置を行うこと)に膀胱を穿刺・穴を作成した後に、カテーテルを挿入します。
局所麻酔や全身麻酔で処置を行いますが、針を刺す行為ですので術後も含めて痛みを伴います。
また、交換時・留置時も軽度ですが、痛みを感じます。
しかし、尿道カテーテルと比較して交換時の痛みや留置時の違和感が少ないことが特徴です。
在宅における膀胱ろうの管理について

在宅での膀胱ろうの管理には以下の点に気を付けることが必要です。
カテーテル周囲の皮膚の清潔を保つ
カテーテル周囲の皮膚は汚れがつきやすい部分ですので、定期的にシャワーや入浴で清潔に保ってください。
シャワー、入浴の際には、石鹸などでカテーテル周囲の皮膚を優しく洗って、十分に洗い流すようにしましょう。
挿入部の観察・カテーテルの固定
その後、皮膚をきれいにふき、カテーテル挿入部の観察を行います。
挿入部に赤みや痛みがないか、抜けかけていないか、尿漏れや滲出液がないかなどを観察します。
観察後は挿入部、カテーテルをテープで固定します。
カテーテル挿入部はできるだけ毎日観察して清潔に保つことがおすすめです。
また、それ以外の場合でもカテーテルや集尿袋のチューブの曲がりやねじれがないか確認するようにしてください。
尿の管理については集尿袋に尿がある程度貯まったら、排泄口を開いて尿を廃棄します。
また、以下にも注意が必要です。
- 集尿袋いっぱいに尿が貯まらないにようにする
- 集尿袋は腰の位置より低い位置において尿が逆流しないようにする
その他、感染やカテーテルの自己抜去がないように注意することが必要になります。
>>自己導尿の目的とは?カテーテルとの違いや男女別の手順を解説
在宅でのカテーテル交換時の注意点
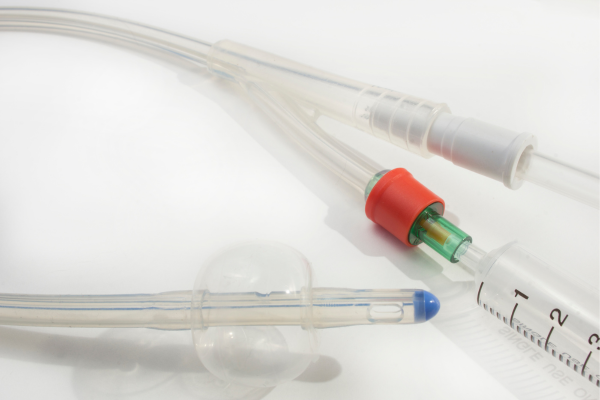
カテーテル交換は原則としてかかりつけの病院か往診で医師に対応してもらうことが必要です。
交換時の注意点として、以下が重要です。
- 交換までカテーテルが抜けないようにする
- 痛みや赤みなどの皮膚のトラブルが生じないように清潔に保っておく
カテーテルが抜けてしまった場合には、放置しておくと穴が塞がってしまう場合もあります。
抜けてしまったときにはガーゼを当てて、かかりつけの病院に連絡し受診をすることをお勧めします。
また、かかりつけの病院で抜けた場合に自分でカテーテルを挿入してよいか確認することもよい方法です。
>>自己導尿の目的とは?カテーテルとの違いや男女別の手順を解説
カテーテルの交換頻度

カテーテルはかかりつけの病院、もしくは往診で3-4週間に1回程度の頻度で交換します。
ただし、尿路感染症のリスクが高い場合や、瘻管の詰まりや外れが起こりやすい場合などは、交換頻度を短くする必要があることもあります。
カテーテルの交換は、医療スタッフと相談し患者さんにとって最適な交換頻度を決定することが重要です。
>>自己導尿の目的とは?カテーテルとの違いや男女別の手順を解説
膀胱ろうのときの入浴時の対応について

挿入部の皮膚に赤みや痛み、尿漏れ、滲出液などの問題がなければ膀胱ろうを作成した2週間後から入浴が可能です。
集尿袋は接続したまま、浴槽の外に出して入浴し、最後に挿入部周囲を石鹸などで優しく洗い、シャワーで洗い流しましょう。
入浴後は挿入部を保護し、カテーテルを皮膚に固定します。
膀胱ろうで尿漏れがあるときは

膀胱ろうで尿漏れがあるときには、以下の可能性があります。
- カテーテルの閉塞やカテーテルの抜けなどのカテーテルの問題
- カテーテルとカテーテルと排液バッグを繋ぐランニングチューブのトラブル
膀胱ろうによる尿漏れがあった際は、カテーテル挿入部の皮膚や、カテーテル・ランニングチューブのねじれや曲がり、閉塞がないか確認をして医師に相談するようにしましょう。
一般的に膀胱ろうでの尿もれでは短期間ではあまり見られませんが、長期間経過して対処が難しい場合にはパウチの有効性も報告されています。
詳しくは医師に相談するようにしましょう。
>>訪問診療と在宅診療(往診)の違いとは|利用基準や診療内容について
西春内科在宅クリニックができる対応

西春内科在宅クリニックでは、訪問診療で膀胱ろうの適切な管理を行っています。
対応可能な処置は以下の通りです。
- 膀胱ろうのカテーテル交換
- カテーテル周囲の皮膚トラブルの対応
- 尿漏れ
- 尿路感染症に対する抗生剤処方
また、尿の濁りがひどい場合やカテーテルがつまりやすい場合などに、膀胱洗浄などの処置を行うことも可能です。
更に、膀胱ろうの他にも導尿、尿道カテーテル留置、腎ろうカテーテルの交換が可能です。
膀胱ろうのご自宅・ご施設での管理はご不安が多いと思います。
西春内科・在宅クリニックでは皆様のご不安を取り除き、安心してご自宅でも生活ができるよう丁寧な対応を心がけています。
お困りの時にはクリニックへお気軽にご相談ください。

まとめ
今回は、膀胱ろうについて内容や管理における注意点について解説してきました。
チューブの管理など適切に行っていただければ負担の少ない治療方法です。
そのため、ご自宅で過ごすのに適している方法と考えられます。
しかし、何らかの症状がある時にはひどくなる前のサインの可能性もあります。
いつもと違う状態の時にはかかりつけ医や当院にご相談してください。
【参考文献】
‣県立広島病院泌尿器科「膀胱ろう増設術」
‣長崎県看護教会「在宅における腎ろう・膀胱ろう管理の手引き」
‣千田基宏. 膀胱瘻留置中なのに、(1)尿道口から尿が漏れる!、(2)刺入部脇から尿が漏れる!. 泌尿器ケア. 2008; 13(1): 90-92.
‣西村泰司ほか. 膀胱瘻の現状 特に合併症と患者ケアについて. 日本外科系連合学会誌. 2017; 42(2): 145-153.
‣日本排尿機能学会/日本脊髄障害医学会/日本泌尿器科学会, 脊髄損傷における下部尿路機能障害の診療ガイドライン作成委員会編. 脊髄損傷における下部尿路機能障害の診療ガイドライン, 中外医学社, 2019



