高齢者の足のむくみの原因とは|放っておくと危険な理由も解説
多くの高齢者の困りごとのひとつに、足のむくみがあります。
足のむくみは、生活習慣からくるものや、特定の病気からきているものなど、その原因は様々です。
むくみの背後に怖い病気が隠れている場合もあるため、原因を見極め、それぞれの状態に応じた対応やケアをしていくことが大切です!
今回は、むくみの原因やむくみが引き起こす様々な問題、ケア方法などについてお話します。
では早速、足のむくみの原因から見ていきましょう!
足のむくみの原因とは?
私たちの体は、各部位それぞれに合った水分量を保つようにできています。
ところが、なんらかの原因でその水分バランスが崩れると、特定の部位に水分が溜まりやすくなるのです。
足のむくみも、体の中に水分が溜まり過ぎたり、水分の分布がアンバランスになったりすることで起こります。
自覚症状としては、以下などがあります。
- 足が重たく感じる
- 靴がきつく感じる
- 皮膚に圧をかけるとその跡が残る
では、さらに詳しく原因を見ていきましょう。
循環器系の問題
足のむくみが起こる原因のひとつに、循環器系の問題があります。
循環器とは、血液やリンパ液などの体液を身体に循環させるためのシステムのことです。
このシステムには、体内で酸素や栄養素を運んだり、老廃物の回収を行ったりする役割があります。
たとえば、血液は、心臓のポンプ機能によって全身に運ばれます。
特に下半身の血液は、重力のために頭の方に戻りにくく、このようなポンプ機能が重要です。
ところが、なんらかの理由で、心臓のポンプの力が弱くなると、血液は下半身に滞りやすくなり、足がむくんでしまいます。
こうした循環器系の問題による足のむくみは、心不全や心筋梗塞などの心臓の病気の症状としてよく見られるものです。
また、心臓のポンプ機能が低下すると、上半身だけでなく、体の末端にも血液が十分に行き渡りにくくなります。
これは、深部静脈血栓症(DVT)と呼ばれる状態にあります。
深部静脈血栓症は、足の深いところにある静脈内で血液が固まり、血栓ができることで起こる病気です。
血栓ができると、静脈の血液が妨げられ、血液が足に滞り、むくむようになります。
関連記事:高齢者がなりやすい肺炎の症状|急変したときの対応や治療について
腎臓の問題
腎臓には、体の中の老廃物を排出する役割と体内の水分や塩分のバランスを調節する役割があります。
高血圧症や糖尿病から起こる腎臓病では、腎臓が血液をきちんとろ過できなくなってしまうため、体内の塩分や水分がうまく排出されなくなり、余分な水分が体内に溜まってしまいます。
その結果、足がむくんでしまうのです。
関連記事:前立腺肥大は自然に治る?原因と症状、予防対策について解説
食生活や生活習慣の問題
日頃の食生活や、生活習慣も、足のむくみの原因です。
特に以下などは、体の水分バランスを崩し、血液やリンパ液の流れを悪くするため、足のむくみの原因になります。
- 塩分が多すぎる食事
- 長時間の立ちっぱなしや座りっぱなし
- 運動不足
これについてもう少し詳しく説明します。
| 塩分過多 | 塩分は体内で水分を引きつける性質を持っています。 塩分を摂りすぎると、体内の水分バランスが崩れてしまい、むくむようになります。 |
| 運動不足 | 運動不足が続くと、筋肉のポンプ機能が弱くなってしまいます。 そのため、血液やリンパ液の流れが滞り、下半身に水分が溜まりやすくなります。 |
薬の影響
薬の中には、体内の水分バランスに影響を与えるものもあり、これが足のむくみにつながることがあります。
特に、以下などの薬です。
- 高血圧の治療によく使われる薬(カルシウムチャネル拮抗薬)
- 痛み止め(非ステロイド性抗炎症薬:NSAIDs)
- 女性ホルモン剤(エストロゲン)
カルシウムチャネル拮抗薬は、血管を拡げることで血圧を下げてくれます。
しかし、同時に体内の水分バランスを崩すこともあるのです。
また、NSAIDsには炎症を抑える作用がありますが、腎臓の働きを悪くし、体内の水分と塩分のバランスを崩してしまうというデメリットもあります。
エストロゲンは、女性ホルモンで、体内の水分と塩分のバランスを調節する役目を持っています。
しかし、そのバランスが変わることで、むくむリスクがあります。
妊娠
女性の場合、妊娠が足のむくみの原因となることがあります。
妊娠中は、体内の血液量が増え、子宮が成長して骨盤内の血液やリンパ液の流れを圧迫します。
これにより、下半身への血流が悪くなって足に血液が滞り、むくんでしまうのです。
また、妊娠中は、プロゲステロンというホルモンの分泌が増えます。
このホルモンが血管を拡げるため、体内の水分と塩分のバランスが崩れがちになります。
これにより、体内の水分が足に溜まり、むくむようになります。
関連記事:癬疥(かいせん)を放っておくとどうなる?うつる確率や高齢者に多い理由とは
高齢者が足のむくみになりやすい理由
高齢者は、体の各部位の機能が低下しているために、足がむくみやすい状態にあります。
機能低下とは、筋肉量の低下や血管の老化などです。
また、薬の副作用も、高齢者のむくみの原因としてよくみられるものの一つです。
これらについて詳しく見ていきます。
筋肉量の低下
普通、筋肉は、収縮することで血液を送り出しています。
特に脚の筋肉は「下肢静脈ポンプ」とも呼ばれており、歩行などで動かすことで、血液を心臓へと送り返しています。
しかし、筋肉量は加齢とともに減っていき、ポンプのはたらきも弱まり、足元に血液が滞りやすいです。
これが、足のむくみの原因となります。
関連記事:【加齢による筋肉量の低下】サルコペニアとは?症状やフレイルとの違いを解説
血管の老化
加齢により血管壁は硬くなり、弾力性を失います。
その結果、特に下半身への血流が滞りやすく、血圧が上がりやすくなります。
これがさらなるむくみの原因となります。
そして、この状態が進むと、静脈性浮腫や静脈弁不全といった症状が起こる可能性があります。
これらは、本来、上半身に一方通行でかえっていくはずの静脈の血液が逆流して足に滞り、むくみが起こる症状です。
関連記事:MRSAとは?感染経路や症状を解説|高齢者がなりやすい理由も
薬の副作用
高齢者は、高血圧症や糖尿病、筋骨格系の痛みなど慢性的な病気を抱えておられることが多く、薬の量も増えがちです。
そのため、薬の副作用からくる足のむくみも考えられます。
特に、カルシウムチャネル拮抗薬やα遮断薬、ステロイドなどの薬は、その副作用で体内の水分バランスが崩れやすく、むくみやすくなります。
| カルシウムチャネル拮抗薬/α遮断薬 | これらは、高血圧の治療に使われます。 しかし、これらのお薬の血管を拡げる作用により、血液の流れが滞り、むくみやすくなります。 |
| ステロイド | ステロイドは、様々な炎症を抑えるために使われます。 しかし同時に、体内の水分と塩分のバランスを崩してしまう作用もあるのです。 |
関連記事:高齢者の便秘は危険?主な原因や解消方法、病院での治療を解説
運動不足
加齢による体力の低下や、関節痛、慢性疾患などのために、高齢者は運動不足になりがちです。
運動不足になると、特に下半身への血液循環が滞りやすく、これが足のむくみにつながるのです。
また、運動不足は筋肉量の低下につながり、さらにむくみやすくなります。
運動は血液の流れを良くし、筋肉のポンプ機能を活性化させます。
定期的に運動して血液の流れを良くし、足のむくみを予防することが大切です。
立ち仕事や座りっぱなしの生活
高齢者の場合、読書やテレビ鑑賞などで座りっぱなしの生活をしている方も多いのではないでしょうか。
長時間座ったままでいると、足とお尻の接触部において血液が悪くなります。
逆に、家事やガーデニング、ボランティア活動など長時間立ちっぱなしで作業をされている方もおられると思います。
長時間立ったままでいると、血液が重力の影響で下半身に溜まりやすいです。
どちらも、脚の筋肉量が落ちている高齢の方にとって、足のむくみのリスクになります。
足のむくみを放っておくと危険な理由
足のむくみは、単なる見た目の問題として扱われ、あまり深刻な問題とは思われないことも少なくありません。
しかし、放っておくと、思っていた以上に重大な問題を引き起こすこともあり、注意が必要です。
ここでは、放置がどうして危険なのか、その理由を詳しく解説します。
血流障害による合併症のリスク
足のむくみの根本原因には、血液のめぐりの悪化があります。
むくみを放っておくと、血液が悪化し、様々な合併症を引き起こす可能性があり注意が必要です。
たとえば、足の血管に血液が留まると、血管が拡がったり、血管壁が弱くなったり、静脈血栓症や深部静脈血栓症といった病気につながりやすくなります。
これらは、血栓(血液のかたまり)が血流に乗って肺に運ばれ、肺塞栓症を起こす可能性がある、とても危険な病気です。
日常生活に支障をきたす可能性
足のむくみが進むと、肌が張った感じや、だるさ、動かしにくさを感じるようになります。
そして、歩きにくくなったり、立つ・座るといった動きもとりにくくなったりします。
また、長い間足のむくみが続くと、
- 皮膚に色素沈着が起きる
- 皮膚が硬くなる
- 皮膚が割れて潰瘍ができる
などの可能性もあります。
このような症状は日々の過ごしやすさに影響するだけでなく、感染症リスクも高めるので、注意が必要です。
病気の重症化の可能性
足のむくみが、心臓や腎臓などの病気のサインである場合もあります。
むくみを放置しておくと、その病気が重症化してしまう危険があり、注意が必要です。
たとえば、心臓の働きが悪くなると、体の血液の循環も悪くなり、その結果足がむくんでしまいます。
この状態を放っておくと、心不全の症状が進み、他の臓器にも影響が出て、命に関わる事態を引き起こす危険もあるのです。
先程もふれたように、腎臓の問題も足のむくみを起こすことがあります。
放っておくと、腎疾患が進んで、透析が必要となるような命に関わる状況になることがあります。
ストレス
足がむくむと、見た目の変化の大きさから、自分に自信が持ちにくくなってしまう方もおられます。
特に、靴が合わなくなる、パンツがきつくなるなどの変化は余計にそう感じやすくさせます。
落ち込みがちになると、運動する意欲も持ちにくいです。
運動不足となり、さらに健康を損なう悪循環にもなりかねません。
関連記事:高齢者に多い誤嚥性肺炎は治るのか|急変したときの対応法について
足のむくみの解消方法
では、足のむくみを解消するには、どうすればよいのでしょうか。
まずは、生活習慣の見直しや、むくみへのケアがあります。
これについてご説明していきたいと思います。
マッサージ
足のむくみにはマッサージが効果的です。
血流やリンパの流れをよくすると、むくみが解消されやすくなります。
特に、足裏を刺激すると全身の血流が良くなると言われています。
ご自身で行う場合は、足の指や足裏、ふくらはぎを中心に揉みほぐすとよいでしょう。
ただし、強く揉みすぎると逆効果にもなりうるので、優しく行うようにしましょう。
ツボ押し
足のむくみには、ツボ押しも有効です。
「三陰交(さんいんこう)」や「太衝(たいしょう)」などのツボが、血流改善や足のむくみ解消に効くとされています。
これらのツボは足の内側にあります。
マッサージや温湿布などで適度に刺激してあげましょう。
ストレッチ
定期的なストレッチも足のむくみ解消に役立ちます。
特に、ふくらはぎの筋肉を伸ばすストレッチは、血流改善に効果的です。
ストレッチもマッサージ同様、無理をしすぎると逆効果になりえます。
適度に行うことが大切です。
食生活の見直し
食生活も足のむくみに大きく関わっています。
塩分の多すぎる食事は、体内に水分が溜まりやすく、むくみやすくなります。
むくみ解消には、カリウムを多く含む食品を摂るのがおすすめです。
カリウムには余分な塩分を排出する働きがあり、バナナやホウレン草、サツマイモなどに多く含まれています。
適度な運動
運動不足も足のむくみの原因となります。
日々の生活に適度な運動を取り入れましょう。
特にウォーキングや水泳などの有酸素運動は全身の血流をよくするので、むくみ解消に効果的です。
病院やクリニックでの治療について
足のむくみが続いたり、急にひどくなったりしたケースでは、循環器系や腎臓の問題など、深刻な病気が隠れていることもあります。
このような場合には、専門の病院での治療が必要です。
足のむくみが気になる場合、まずは循環器系や腎臓の問題がないかを確認するため内科を受診しましょう。
足が赤くなったり傷があったりなど、感染を疑う症状がある場合には、皮膚科の受診もすすめられます。
さらに詳しい検査が必要な場合には、地域の基幹病院の循環器科や腎臓内科などの診療科を紹介されることもあります。
病院では、足のむくみの原因に応じた様々な治療を行います。
一般的には、食事や運動習慣の改善、塩分の摂取調整などの生活習慣の指導です。
また、利尿剤を処方し、体内の余分な水分や塩分を排出させることで、むくみ軽減を目指すこともあります。
腎臓や心臓、血管疾患が原因の場合は、それぞれの病気に対する治療が行われます。
また、病院ではリハビリテーションや物理療法も行われます。
リンパマッサージは、リンパの流れを良くし、むくみを軽減する効果があります。
圧迫療法として弾性ストッキングを使うこともあります。
むくみは隠れた病気のサインのこともあります。
自覚症状がある場合は、早めの医療機関への相談が大切です。
また、一旦改善しても再発もありえる症状です。
定期的に病院でチェックするようにしましょう。
西春内科在宅クリニックにできる対応
西春内科在宅クリニックでは、足のむくみに対して様々なアプローチを行っております。
足のむくみのある患者様に対して、まず最初にすることは、問診と検査です。
むくみの程度や原因を見極め、最適な治療法を決めていきます。
必要に応じて、画像診断や血液検査も行います。
治療法は、患者様一人ひとりの健康状態、生活習慣、症状に応じたものになります。
主に薬物療法、生活習慣の改善指導、リハビリテーションなどです。
高齢の患者様の場合、外出が難しい場合もあると思います。
このような方のために、当クリニックでは在宅医療を行っております。
お気軽にご相談ください。
まとめ
今回は、むくみの原因やむくみが引き起こすさまざまな問題、ケア方法などについてお話しました。
足のむくみの予防や解消のためには、エクササイズ、食事の工夫など生活習慣の改善も大切です。
また、むくみは、単なる老化現象というだけでなく、深刻な病気のサインのこともあるため、早めの病院へのご相談が大切です。
足のむくみにお困りの方は、ぜひ当クリニックまでご相談ください。
【参考文献】
・WebMD. (2020). What’s Causing My Feet to Swell?.
・Heald, C. L., Fowkes, F. G., Murray, G. D., & Price, J. F. (2006). Risk of mortality and cardiovascular disease associated with the ankle-brachial index: Systematic review. Atherosclerosis, 189(1), 61-69.
手足口病は大人にもうつる?症状や潜伏期間を徹底解説
子供の三大夏風邪の一角である「手足口病」の時期が間もなく訪れます。
お子様のいらっしゃるご家庭ではご存じの方も多いかと思います。
子供に多い感染症ですが、大人の方にも感染するので油断は大敵です。
そこで今回は手足口病について潜伏期間や大人の方が感染した際の症状などをご紹介いたします!
手足口病とは?
手足口病は例年6月から8月の夏季に流行するウイルス性の感染症です。
手や足、口の中に水泡様の発疹が出現するのが特徴です。
発熱は無かったり、軽症になる場合が多いですが、39℃を超える高熱が出る場合もあります。
ですがそれ以外は風邪症状と遜色なく通常3日ほどで解熱し、発疹も3~7日で消えることが多いです。
患者の多くは5歳未満の小児が全体の80%を占め、まれに中学生や成人の方も感染します。
手足口病の原因
原因となるウイルスは「エンテロウイルス」ですが、その中でも複数の種類が存在しており、その年によってどのタイプのウイルスが流行するかは異なるため、何度もかかる可能性があります。
エンテロウイルスの中でも特に「コクサッキーウイルス」が原因となる事が多く、感染力の強いウイルスです。
感染経路は主に飛沫感染と接触感染によって感染します。
- 飛沫感染
感染者の咳やくしゃみなどで飛び散った飛沫などが口や粘膜に触れることで感染します。 - 接触感染
同じ食器を使っての食事や、まれに体を触ることで感染する接触感染もあります。
水疱の中にある水分にはウイルスが存在しているので、これに触れ体内に入ってしまうと感染する可能性があります。
また、感染者の排泄物に触れる事でも感染します。
例えば感染している子供のふん便などを処理しているときなどに感染してしまいます。
どちらもマスクをしたり、手洗いうがいを徹底することで感染予防が可能です。
手足口病のウイルスにアルコールは効果がほとんど無い為、手洗いうがいが重要になります。
手足口病の症状
”夏風邪”とあるように、基本的に重症化することは少なく数日で治ることがほとんどです。
主な症状として以下などがあげられます。
詳しくみていきましょう。
発熱
感染した方のおよそ3分の1は発熱の症状が現れ、1~3日程度で改善することが多いです。
高熱になる事はほとんどありませんが、稀に39℃まで上がることもあります。
咳
手足口病の咳症状は軽症の場合が多いですが、1~2週間程度咳が継続することがあります。
周囲への感染させる恐れがあるため、マスクをするなどの感染を防ぐ必要があります。
鼻水
咳と同様に重症化することは少ないですが、1~2週間程度症状が継続することがあります。
くしゃみなどで周囲へ感染を広げてしまう可能性があるので注意が必要です。
消化器症状
ウイルスが胃や腸に影響を与え、下痢や嘔吐などの症状が出ることもあります。
こちらは1歳~3歳にかけての幼児期は脱水や栄養が不足したりなど重症化するリスクがあるため注意が必要です。
手・足・口の発疹
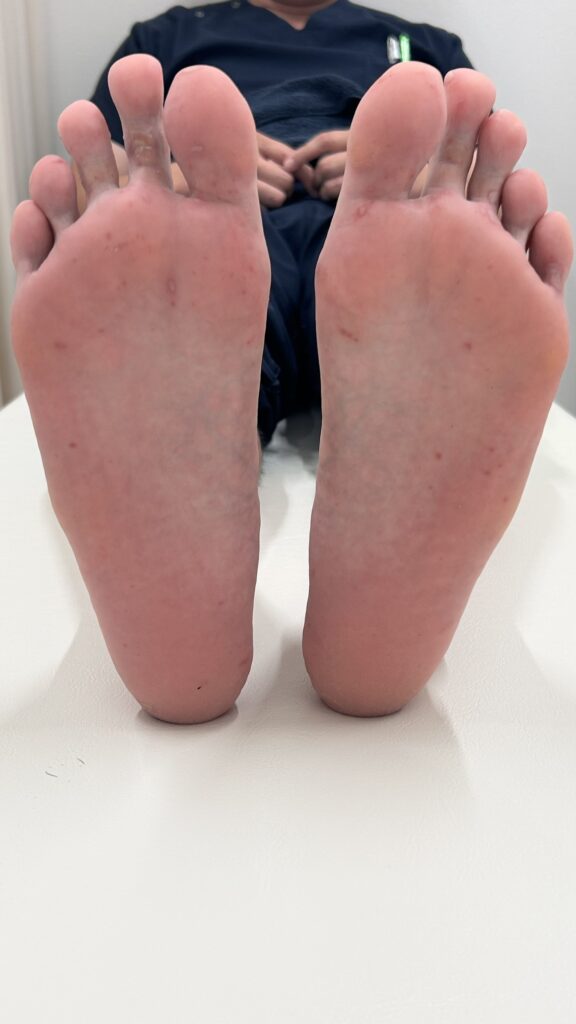
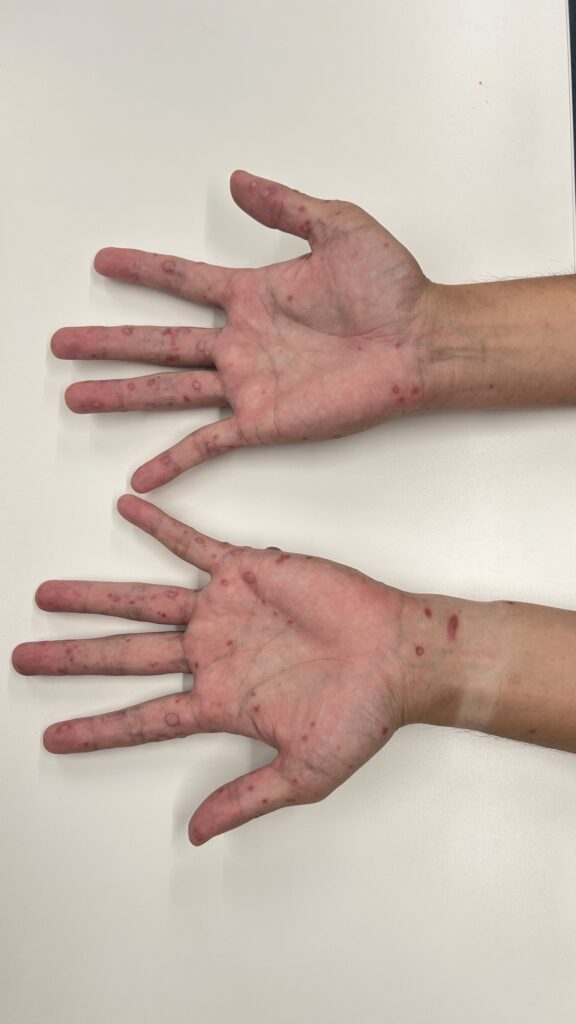
上の画像は大人の手足口病の症例写真です。
主に発疹が出現する部位は以下の通りです。
- 手のひら
- 足の裏
- 足の甲
- 口の中
まず小さくて赤い発疹から始まり、次第に5~7mmの水疱に変化することがあります。
また、口の中に出来た水疱がつぶれ、口内炎となり、その痛みで食欲不振や水分摂取が出来ず栄養失調や脱水症状を起こすこともあります。
稀に以下の部位にも発疹が出ることがあります。
- ひじ
- ひざ
- おしり
関連記事:ヘルパンギーナの症状や溶連菌との見分け方・熱がない場合について
手足口病の潜伏期間
潜伏期間は3~7日間程度です。
潜伏期間もウイルスを排出しているため、感染を広げる可能性があります。
手足口病は大人にもうつる
感染すること自体は少ないですが、大人の方でも感染することもあります。
子供から大人へ感染する家庭内感染がほとんどです。
大人の方が感染した時の症状は子供よりも重症になる傾向があります。
特に発疹の痛みが強く、足の裏にできると痛みで歩けなくなるほどです。
発熱も40℃近く出る場合もあります。
その他の症状で倦怠感や関節痛、筋肉痛が出ます。
関連記事:【夏だけじゃない】プール熱の症状や流行時期、コロナとの違いについて
手足口病の感染力が強い時期とは?
手足口病は感染力が強い時期があり、感染してから1週間後が最も強い時期に該当します。
潜伏期間を経て症状がでる前後の数日~1週間程です。
また、症状が改善した後も咳や鼻水からは1~2週間、便からは2~4週間ウイルスが排出されます。
手足口病は受診が必要か?
多くは軽症で済み、重症化することはありません。
しかし、手足口病で発生する水疱は水疱瘡との見分けがつきにくい為、軽症であっても油断せず医療機関を受診するようにしましょう。
また、以下などの症状がみられる場合はすみやかに医療機関の受診が必要です。
- 高熱が続く
- ぐったりして水分が摂れない
- 呼吸が早くて苦しそう
上記の症状は、髄膜炎や急性脳炎などの合併症の危険性があるためです。
よく、いつから登園・登校して大丈夫なのかというご質問をいただくのですが、学校保健法で明確な基準が無い為、手足口病は登園・登校の出席停止の制限は特にありません。
通常の風邪と同じように発熱が無く、水疱や潰瘍が消失し、本人が元気であれば問題ありません。
西春内科・在宅クリニックでできる対応
手足口病の治療は、抗ウイルス薬が無い為、症状に合わせた薬を使って症状を抑えていく対症療法を行います。
西春内科・在宅クリニックでも、対症療法を行い治療していきます。
また、水疱瘡や水痘、麻疹などの鑑別も行うことが出来ますのでご不安な方はご受診ください。
手足口病のまとめ
いかがでしょうか?
意外にも発熱症状があるのが全体の3分の1と発熱しないことも多く、症状が発疹のみといった場合もあります。
なので感染していることに気付かなかったり、様子見にしてしまうこともあります。
しかし、感染力が強いので園や学校での集団感染の可能性があります。
さらに大人や生後3か月未満の赤ちゃんへの感染は重症化のリスクがあるので注意が必要です。
家庭内感染が感染経路になるので、お子様を看病する際は感染予防としてマスクをしたり、手洗いうがいを徹底して感染を防ぎましょう。
参考文献
手足口病が疑われる場合、受診の目安はありますか? |手足口病
ワクチンで子供を手足口病から守る
手足口病は子どもから大人にうつる?家庭内感染を防ぐためのポイントは? | キッズドクターマガジン
手足口病 Hand , Foot and Mouth Disease | 東京都感染症情報センター
手足口病の症状と対処、予防―手足や口に発疹が現れたら? | メディカルノート
手足口病 (てあしくちびょう)とは | 済生会
手足口病とは? | 知っておきたい!家庭の感染と予防 | サラヤ株式会社 家庭用製品情報
大人が溶連菌感染症になる原因は?合併症や治療方法を解説
溶連菌感染症は、一般的には子どもがかかりやすい病気として知られていますが、大人の方でかかっている方も増えています。
今回は、大人が溶連菌感染症になる原因や合併症、治療方法などについて詳しく解説します!
大人の溶連菌感染症とは?
溶連菌感染症とは、正式にはA群溶血性レンサ球菌咽頭炎の略でA群レンサ球菌によって引き起こされる細菌感染症です。
子どもに多く見られますが、大人も感染することがあります。
主な症状として以下などがあります。
- 発熱(38℃以上)
- のどの痛み、発疹
- 口の中に白い部分が見られる、扁桃腺が腫れる
- 舌に赤い発疹(いちご舌)
風邪と異なり、咳や鼻水の症状があまり出ないのが特徴です。
関連記事:大人が溶連菌にかかるときつい?気づかず放置は危険?
大人が溶連菌感染症になる原因
溶連菌感染症の主な感染経路は3つあります。
|
感染経路 |
説明 |
|
飛沫感染 |
感染者のくしゃみや咳などが他の人の粘膜に付着することで感染する |
|
接触感染 |
感染者の体液や排泄物などに触れた後その手で口や鼻、目を触れることで感染する |
|
経口感染 |
汚染された食品や水を摂取することで病原体が体内に入り込み感染する |
特に子どもと接触する機会が多い大人は感染リスクが高まります。
また、ストレスや疲労、睡眠不足などで免疫力が低下している場合は、通常よりも感染しやすいため注意が必要です。
子どもの症状との違い
溶連菌感染症の症状は、大人と子供で大きな差はありません。
しかし、大人の方が症状が重い傾向にあります。
大人の方は共通の症状に加え、頭痛が出ることが多いです。
関連記事:大人が溶連菌にかかるときつい?気づかず放置は危険?
関連記事:【喉の痛みや熱】子供が溶連菌感染症になったときはどうする?学校や保育園は休むべき?
溶連菌感染症の検査方法
溶連菌感染症の検査には、血液やのどの奥の粘膜を長い綿棒で採取する迅速抗原検査や培養検査が行われます。
また、重症化している場合は合併症の有無を確認するために、心臓や尿などの検査を行なう必要があります。
皮膚感染した場合は、2週間以上経過して急性糸球体腎炎を発症することもあるので医療機関を受診しましょう。
関連記事:家族内での感染を防ぐために|ウイルスや病原菌から家族を守る
溶連菌感染症の治療方法と注意点
治療方法
溶連菌感染症の治療には、主に抗生物質(ペニシリン系やセフェム系など)が使用されます。
発熱しているのは菌に対する身体の防御反応なので、体力的に問題なければ解熱剤を使用せず自然に熱を下げる方が早く治ります。
注意点
抗生物質治療を受ける際には医師の指示に従い、処方された薬を全て飲み切ることが重要です。
途中で服用を中止すると、細菌が完全に排除されず、再発や耐性菌の出現を招く可能性があります。
抗生物質の副作用で腸内細菌の働きが弱くなり下痢などの症状が出る場合があるため、整腸剤の処方について医師に相談してみてください。
また、感染を防ぐために、手洗いやマスクの着用などの基本的な感染対策を徹底しましょう。
溶連菌感染症の合併症
溶連菌感染症を放置したり、治療を途中でやめてしまうと合併症が出ることがあります。
主な合併症には以下などがあります。
ここでは、上記の主な合併症について解説しましょう。
リウマチ熱
リウマチ熱は、溶連菌感染症で治療を行わなかった場合に出てくる全身の合併症の1つで、心臓、関節、皮膚、神経系に影響を及ぼします。
特に心臓に炎症が起こると、心臓弁が侵され後遺症が残る可能性もあり、いかに早く治療するかが重要です。
急性糸球体腎炎
急性糸球体腎炎は、腎臓の糸球体に炎症が起こる状態のことです。
糸球体とは血液をろ過して尿を作る役割を持つ毛細血管の塊です。
多くの場合10〜14日ほど経ってから発症し、時間の経過とともに自然に改善していきます。
主な症状は、顔やまぶた、足のむくみ、血尿、高血圧などがあります。
結節性紅斑
結節性紅斑は、主にスネに痛みを伴う赤い皮疹の症状が現れます。
治癒に数週間という長い時間がかかることや慢性型に移行することがあるので、注意が必要な疾患です。
劇症型溶血性レンサ球菌感染症(STSS)
劇症型溶血性レンサ球菌感染症(STSS)は、「人食いバクテリア」の名称として知られており、溶連菌と同じ細菌です。
非常に重篤な感染症で、急速に低血圧や複数の臓器が機能不全に陥り、死に至る可能性があります。
西春内科・在宅クリニックでできる対応
西春内科在宅クリニックでは、溶連菌感染症に対する包括的な対応を提供しています。
当院では、溶連菌感染症に対する迅速抗原検査を実施し、感染しているかどうか確認することが可能です。
患者様の状態に合わせた抗生物質や解熱薬などの処方を行います。
まとめ
大人も溶連菌感染症にかかる可能性があり、特に子どもと接触する機会が多い場合には注意が必要です。
早期の診断と適切な治療により、合併症の予防が可能です。
感染予防のために基本的な対策を徹底し、症状が現れた場合には速やかに医療機関を受診しましょう。
参考文献
・医療法人博侑会吉岡医院「大人の溶連菌感染症について」
・土浦協同病院「溶連菌感染症について」
・藤井寺の内科・小児科しかたクリニック「溶連菌」
免疫力を高める方法や食べ物について|低下してしまう原因も解説
免疫力は人が生きていく上で不可欠な機能です。
しかし、自分でコントロールするのはなかなか難しいものですが、少し生活習慣を変えるだけで免疫力をアップすることができます!
今回は、そんな秘訣を本コラムでご紹介します。
免疫について
“免疫”とは?
免疫とは、体を良い方向にもっていってくれる体の機能の一つです。
免疫は、”疫病”(集団発生する伝染病)を”免ずる”(許して取り除く)と書きます。
国際空港など行くと、免税店がありますが、これは”税金”を”免ずる”お店で、出国者に対して消費税・関税・酒税・たばこ税等を免除して販売しています。
それと同じ言葉の作りで、”免疫”とは、体からするとあまり入ってきてほしくない税金(伝染病)を免除してくれるありがたい機能です。
体の中での免疫反応について
免疫は血液や組織の中に存在する免疫細胞が担っています。
血液検査で白血球という項目が出てくると思いますが、この白血球が主に免疫細胞です。
白血球の中には、以下が存在し、それぞれ異なった役割があります。
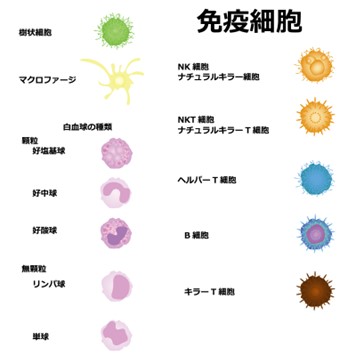
| 分類 | 特徴 |
| 好中球 | 白血球の中で最も割合の高い血球 主に微生物の中の細菌を捕食 細菌感染に対する免疫反応として重要な役割を果たす |
| リンパ球 | T細胞とB細胞とNK(ナチュラルキラー)細胞が存在 ウイルス感染に対抗・抗体を作る |
| 単球 | 血液中から組織に移行すると、マクロファージへ変化 組織におけるゴミ(死んだ組織など)や侵入してきた異物を除去 |
| 好酸球 | 寄生虫感染、アレルギーに対する血球 |
| 好塩基球 | アレルギーに対する血球 |
白血球のうち、これらの血球が血液中に何%ずつ存在しているかが、採血検査を考える上では大切です。
例えば、好中球が増えている場合は、体の中で細菌感染が起きているのかな?などといったように考えることができます。
自然免疫と獲得免疫について
免疫が働いて、細菌やウイルスといった微生物を撃退するときに、先ほど挙げた免疫細胞が働きます。
しかし、その攻撃対象となる微生物に特異的に作用する免疫(特異的な免疫)なのか、どんな微生物に対しても広く作用する免疫(非特異的な免疫)なのかということが免疫学では非常に大切です。
この二つは以下のような名前の分類があります。
| 攻撃対象が決まった免疫(特異的な免疫) | 獲得免疫 |
| どんな微生物にも作用する免疫(非特異的な免疫) | 自然免疫 |
ともに先ほど述べた白血球の細胞が複雑に作用して起こる免疫反応です。
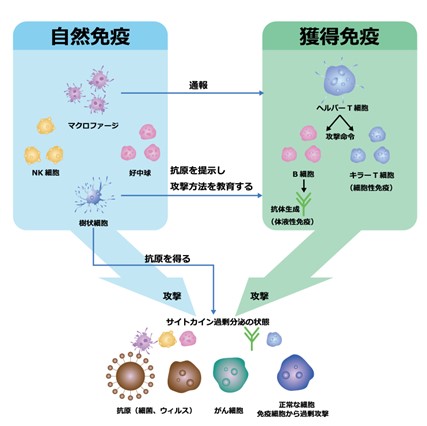
簡単に言ってしまえば、自然免疫は、免疫細胞の表面に存在するアンテナのようなものが危険な異物と察知すると、その対象を免疫細胞が食べたり、攻撃を加えるような免疫反応です。
一方で、獲得免疫は、攻撃対象を決めてそれのみを攻撃するスマートな反応と考えるとよいでしょう。
どのような反応かというと、体に入ってきた微生物を自然免疫細胞が食べ、その情報をリンパ球に情報伝達します。
リンパ球は情報を認知すると、キラーT細胞がその情報の異物のみを食べたり、攻撃し、B細胞は液性免疫としてその情報の異物に対する抗体を作り、異物を攻撃します。
抗体が異物に付着すると、そこで炎症反応が起こるようになったり、自然免疫細胞に対して、『これは美味しいよ!』といった情報を与えることになり、自然免疫細胞に食べられてしまいます。
自然免疫と獲得免疫は別に働く免疫反応ではなく、このようにお互いに連動して働く免疫反応なのです。
大きく自然免疫と獲得免疫での異なる点は、攻撃対象となる異物の情報を学習するかということです。
つまり、獲得免疫のおかげで、次に同じ異物が入ってきた際に、強力でなおかつ迅速な免疫反応を行うことができます。
関連記事:MRSAとは?感染経路や症状を解説|高齢者がなりやすい理由も
免疫力が低下するとどんな影響がある?
免疫反応の司令塔として最も重要な役割を果たしているのがリンパ球です。
このリンパ球の機能低下をきたすと、いわゆる『免疫力が低下する』という状態を起こします。
それでは、免疫力の低下が起こるとどのようなことが起こるのでしょうか?
まず免疫とは、広い意味で、『自己と非自己(他社)を区別し、非自己を排除する仕組み』と言い換えることができます。
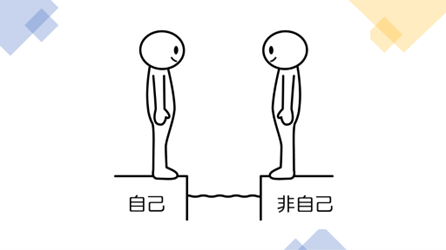
ここでいう非自己とは、ここまでにで出てきた微生物(細菌やウイルス)が主たるものです。
他にもアレルギーの原因となる花粉やホコリなどの、絶対的に人体に有害ではない異物も非自己に入ります。
つまり、免疫力が低下するということは、これらの非自己を排除する機能が低下するということを意味します。
それに伴い以下のようなことが起こりやすくなる。
感染をおこしやすい
免疫力が正常な人は、カゼウイルスにかかっても、先ほど述べたように自然免疫、獲得免疫が働いてウイルスの増殖を抑えてくれるので、1週間程度で治癒します。
しかし、免疫力が低下している人では、容易に肺炎を起こしたり、全身に炎症を起こしたりします。
基本的に真菌(カビ)は、全身のいたるところに存在はしていますが、免疫が抑え付けてくれるので発症しません。
それ故に生体と共存して生きている存在です。
しかし、免疫力が落ちた人では、真菌感染症が発症します。
口唇ヘルペスや帯状疱疹はヘルペス属というウイルスの分類にあるウイルス感染症です。
ヘルペスウイルスは多くの人が成人する前に感染をおこし、潜伏感染(感染しているが、活動性がなく無害である状態)しています。
これは免疫が働くことで、人体に悪影響を及ぼさないように抑えつけているからです。
しかし、免疫力が落ちた人では、このストッパーの役割となっている免疫が有効に働かず、口の周りや皮膚に水疱を伴う皮疹をおこします。
つまり、健康と思われていた人が、突然カビの感染に罹患したり、帯状疱疹を起こしたりというエピソードがあった場合は、逆説的にその患者さんの免疫力か落ちているんだな?その背景には何かあるかな?と考える材料になります。
アレルギー反応をおこしやすい
アレルギーとは、通常では特に無害な物質が、生体の過敏反応により、その物質を非自己として認識して異物として排除しようとする反応です。
とくにその過敏反応には先ほど述べた獲得免疫が関与しており、免疫細胞が抗体を産生したり、異物を攻撃したりします。
アレルギーがおこりやすい状態とは、免疫力が低下しているというよりは、免疫のバランスが悪いという表現が正しいでしょう。
がんが発症しやすい
人間の体は約60兆個の細胞で構成されていますが、そのうち約2%が新陳代謝などで毎日生まれ変わっています。
今この瞬間にも多くの細胞が生まれ、死んでいっているのです。
これらの体を構成する正常細胞は細胞分裂(細胞内でDNAを複製させる)を繰り返して細胞数を増やしますが、これは時計のような精密機械が時を刻むような緻密なシステムです。
そして、ほんの小さな時間のずれが大きな時間のずれを引き起こすように、小さなDNAの複製ミスが異常な細胞を生じさせます。
これが、がん細胞が発生する原因となり、1日になんと人間の体の中では3000から5000個のがん細胞が生み出されています。
がん細胞は普通の細胞で表面を構成するタンパク質が異なるために、免疫細胞によって非自己と認識されます。
それによって標的とされたがん細胞は、免疫細胞によって破壊されてしまうのです。
関連記事:健康寿命を伸ばすためのポイントや気をつけるべき病気や疾患とは
免疫力が低下する原因は?
それでは、免疫が低下する原因を議論する前に、免疫に影響を与える因子について考えてみましょう。
一概には言えませんが、大原則として免疫力の70%は腸内環境が関与し、後の30%が心・神経が関与しています。
なんで、免疫なのに腸や心なの?という疑問は出てくると思いますが、ここで解説していこうと思います。
免疫と腸内環境について
免疫力の70%は腸内環境が関与すると言いましたが、これは腸には免疫細胞の約7割が粘膜、特に小腸粘膜に集まっているからです。
この免疫細胞を活性化するのが腸内細菌なので、免疫力を高めるためには、よい腸内細菌を増やすことが大切になります。
食物は、口から食道、胃を経て十二指腸、小腸、大腸の腸管へと運ばれ、肛門から便として排泄されますが、この過程で栄養や水分を吸収します。
この食物として、この1本の管である消化管に入ってくるものの中には人体に有益なものもあれば、有害なものもあります。
腸は、その食物を体内に取り入れてよいかどうかを瞬時に見分ける働きをしてくれます。
それとともに、食物に含まれる病原菌などから、身を守るために、腸には強力な免疫機能が必要です。
腸の特に回腸にはパイエル板という腸管特有の免疫組織が存在します。
そして、この特有の免疫組織を活性化しているのが、3万種類、1000兆個以上生息している腸内細菌です。
腸管は腸内細菌を通じて、免疫反応を高めるだけでなく、過剰な免疫反応により人体に悪影響が出ないように調整する役割もあります。
これらのことから、腸管内の状態が悪いということは、全身の免疫系の70%に対して悪影響を及ぼしていることになります。
免疫と心・神経について
これまで、免疫系は人体の中で脳の支配を受けない独立した生体維持機能と考えられてきましたが、最近になって免疫系と精神神経系の関与が論じられるようになってきました。
また、脳から免疫系への指令のみならず、免疫系から脳への情報伝達もあり相互に影響しています。
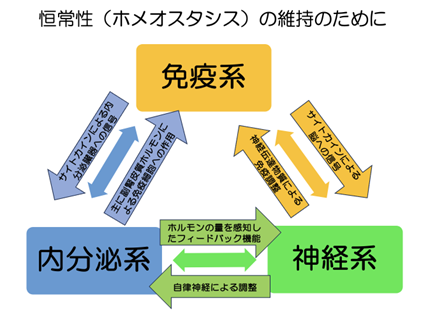
人体には、恒常性(ホメオスタシス)という機能が備わっています。
これは簡単に言うと人体をよいバランスに維持するための機能です。
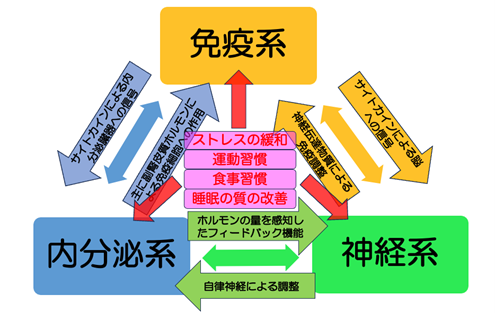
そして、このホメオスタシスを構成する系統として免疫系、内分泌系、神経系の3系統があり、これらの臓器がこっそり人間が快適に生活する上での調整を行ってくれています。
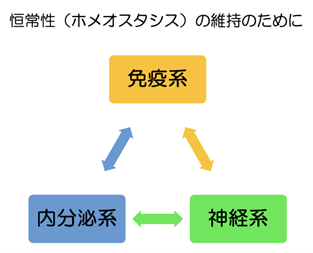
免疫系
これまで説明してきた通りの系です。
内分泌系
ホルモンという情報伝達物質が血液中に分泌され、それぞれの臓器に働きかけます。
例えば、甘いものを食べすぎて血糖値が急激に上昇したら、膵臓からインスリンというホルモンが分泌されて、血液中の糖を細胞の中にしまい込み、血糖値を下げる方向にはたらきます。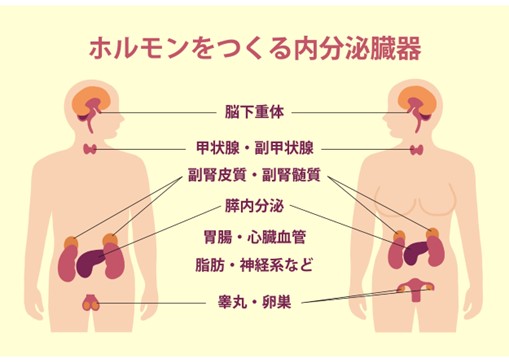
神経系
神経には随意神経と不随意神経といって、自分の意思でコントロールできる(随意)神経とコントロールできない(不随意)神経がありますが、ホメオスタシスに関与するのは不随意神経です。
特に不随意神経の中で大切なのが、自律神経です。
自律神経は、交感神経と副交感神経の2つがあり、交感神経がアクセル、副交感神経がブレーキとしてその臓器に対して働きます。
特に交感神経はノルアドレナリンが興奮性の伝達物質(アクセル)として、副交感神経はアセチルコリンが抑制性の伝達物質(ブレーキ)としてはたらいています。
これらによって交感神経は、人体に危険が迫った際に、体を興奮状態にさせ臨戦体制にします。
一方で、副交感神経は人体の緊張をほぐし、リラックスさせる方向に作用します。
これら、交感神経と副交感神経がお互いバランスをとりあいながら働くことが大切です。

どのように神経系と内分泌系が関連し、免疫系に作用してくれるのでしょうか?
まず、神経系と内分泌系の関連については、わかりやすいかと思います。
内分泌系の臓器、例えば甲状腺、膵臓、副腎などは、自律神経(アクセルとして交感神経、ブレーキとして副交感神経)線維が臓器内に密に入り込んでいます。
それによって、意思とは関係なく調整がおこります。
一方で、フィードバック機構といって内分泌系から出たホルモンが多すぎたり、少なすぎたりすると血流に乗ったホルモンの量を脳など神経系がモニタリングして、内分泌臓器への自律神経刺激の強度を調整することで、ホメオスタシスを維持しています。
神経系、内分泌系と免疫系はどのように関連しているのでしょうか。
神経伝達物質の免疫系に及ぼす影響ですが、一般的に交感神経は免疫反応を抑制する方向にはたらき、副交感神経は免疫反応を強化するようにはたらくことが言われています。
特に自律神経の影響を強く受ける免疫細胞はリンパ球です。
リンパ球は全身に存在するリンパ節や免疫臓器に存在しますが、血液中にもある一定数のリンパ球が放出され、存在しています。
交感神経はリンパ節に働きかけ、リンパ球の放出を抑制し、副交感神経はリンパ節に働きかけ、リンパ球の放出を促するように作用するといわれています。
つまり、交感神経が強くはたらいていると、リンパ球の機能が低下し、それはつまり免疫力を低下させることに繋がります。
この自律神経の免疫への影響に関しては、この機序以外にも諸説報告されており、今回紹介した機序はその中の一つです。
面白いことに神経系ではなく、内分泌臓器の中にも副腎髄質という交感神経と同様に働く臓器があります。
副腎髄質からは交感神経線維と同様のノルアドレナリンやアドレナリン、ドーパミンという物質が放出され、血液中に放出されます。
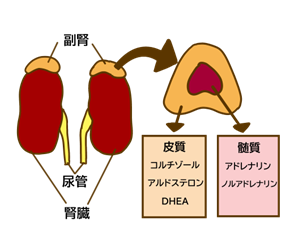
次に、ホルモンの免疫系に及ぼす影響です。
ホルモンには各臓器ごとに役割の異なるホルモンが存在しますが、免疫機能と最も関係のあるホルモンは、副腎皮質ホルモンであるコルチゾールです。
コルチゾールとは、体の中で作られるステロイドホルモンで、よく『ステロイドの薬は怖い』といったフレーズを聞くかもしれませんが、このステロイド薬とほぼ同一の物質です。
つまりステロイド薬というものは人体の中で作られている物質であり、詳細は省きますが適切に使用すれば怖くありません。
このコルチゾールというホルモンは、多くのリンパ球に細胞死(アポトーシス)を誘導します。
これによって、免疫の司令塔であるリンパ球が低下することで免疫力は低下します。
甲状腺ホルモンが白血球の自然免疫反応を高めるなど、その他のホルモンも免疫系への影響は各種ありますが、今回は割愛します。
それでは、免疫系からの神経、内分泌系への影響はどのようなものでしょうか?
先ほど、1-3. でサイトカインという炎症を周囲の組織に知らせる物質の名前を出しました。
このサイトカインは免疫細胞が産生する伝達物質で、神経系における神経伝達物質や内分泌系におけるホルモンといった物質と類似した機能で、周囲の免疫細胞や組織への情報伝達するためのタンパク質です。
サイトカインには機能的にT細胞の調節に機能するもの、B細胞の抗体産生を調節するもの、腫瘍細胞に作用して直接増殖抑制や破壊を起こさせるもの、アレルギーの炎症に関与するものなど様々な機能を有するものがあります。
サイトカインは基本的には免疫系の相互作用に関連する物質とされていますが、実は免疫系から脳や内分泌系へ向けての作用もあります。
これら、免疫系、内分泌系、神経系の関連についてまとめると、以下の図のようになります。
これら3系統が、お互いに密接に連絡を取り合うことで、ホメオスタシスの維持がなされています。
免疫力を高める方法:ストレスの緩和
現代人は、昔の人たちと比べて免疫力が低下しているといわれています。
その原因として、『現代人の精神的なストレスの質』が問題とされています。
ストレスは、外部からの刺激によって身体に起こる反応のことを言います。
一般的に、ストレスは精神的ストレスと身体的ストレスに分かれ、精神的ストレスは、仕事や家庭におけるトラブルによる『心への負担』で、身体的ストレスは、怪我や病気による『肉体への負担』です。
厚生労働省の「労働者健康状況調査」によれば「仕事や職業の環境でストレスを感じている」労働者の割合は、1982年には50.6%であったものが、2012年には60.9%になっており、現代人は強い精神的ストレスを感じていることがわかります。
特に『現代人の精神的なストレスの質』とは、モノや情報が手軽に手に入る現代の社会では、物質的な要求は満たされやすいことで、顧客の要求も強くなる傾向にあり、それによってサービスやモノを提供する人々の達成目標が必然的に高く設定されやすくなります。
されに機械化、AIなど技術の進歩によって仕事の効率性が高まり、生産性も高まるように見えますが、実際のところは生産性は高まる分、働いているという自己の存在意義が感じにくくなったり、人と人との関係性が希薄になって孤立する人も増えています。
また、家庭環境にも変化が見られ、核家族化や両親共働きによる子供の心の発達への影響なども子供の心のストレスへの抵抗性を低下させる要因として危惧されています。
つまり、これまでになかった異質な精神的ストレスを感じやすい環境になってきているのです。
現代人は慢性的に自分に負担をかけ続けることで、自律神経機能の異常を引き起こしているのです。
3の免疫が低下する原因で述べたように、交感神経が過剰になり続けている状態は、免疫力が低下する方向にはたらきます。
ストレスに対する緊急反応として、まず働く系は自律神経系であり、交感神経興奮により脳の視床下部からはノルアドレナリン、副腎髄質からアドレナリンが分泌され早い反応が起こります。
次に、少し遅れて内分泌系のゆっくりとした反応が起こります。
これらの急性、亜急性反応によって最終的に遅発的に免疫系が低下してきます(下図)。
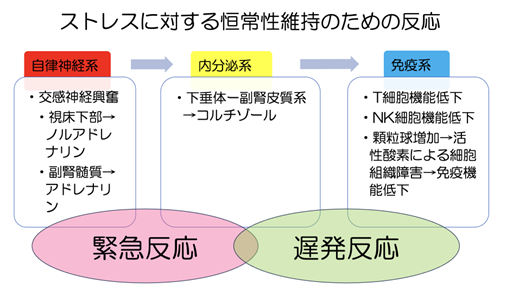
交感神経が過剰になり、上記のホルモンが産生されると、T細胞やNK細胞の機能が低下します。
特にこれらのストレスホルモンに最も影響を受けやすいのは、NK細胞です。
精神的ストレスにより、NK細胞の活性は数分で下がり、ストレスの度合いに応じて低下するといわれています。
そして、NK細胞の活性は、副交感神経刺激によって回復することも実験で示されています。
この現代のストレス環境で生きる上で、免疫力の向上のためには、副交感神経を刺激して、交感神経とのバランスをとってあげることが必要です。
それでは、ストレスを溜めないために、日常的にはどのようなことに気をつけるべきでしょうか。
いい人であることをやめる
いい人とは、他人から言わせたら『都合の』いい人であり、このような人は、我慢することが習慣化しています。
周囲の人たちも、この人に任せたら楽だという思考回路を形成してしまい、お願いしやすい人(都合のいい人)になってしまいます。
我慢することはストレスに繋がり、交感神経を持続的に活動状態にさせます。
いい人は早死にすると言われますが、免疫学的な観点からも正しい慣用句かと思われます。
自他共に認める『いい人』をやめて、断りたいことは断りましょう。
主体的に生きよう
家族や友人含めて周囲の人間の指示に従って生きるのではなく、自分の考えを持ち、自分で人生をコントロールしているという感覚を持ちましょう。
主体性を持つことは楽しいです。
自分はこの業務をするのが好きだから、この仕事についていると考えている人と、いやいや仕事をしている人では、仕事に対する向き合い方も変わってきます。
そうすると、仕事に対するストレスの度合いも変わってきます。
そのためには、自分が本当は何がしたいのか?ということをよく考え、人生を見直す必要があります。
よく笑おう
『笑い』は、人間が成長・発達する上で、他人に敵対心をなくさせるコミュニケーションのための武器です。
笑いがあれば人間関係は円滑になり、それによる対人ストレスはだいぶ緩和するのではないでしょうか。
営業職など顧客対応が必要な職種の方は対人関係でストレスを抱えることは多いですが、その中に笑いを取り入れることで、ストレスの緩和が期待できます。
また、『笑う』という行動は、神経・内分泌系から免疫系へと導く、心と体のプログラムを活性化して、免疫の上昇を導きます。
笑うことで、NK細胞活性が上昇するというデータもこれまでに数多く報告されています。
お風呂に入ろう
入浴には副交感神経機能を高め、ストレスにより高まった交感神経を抑制する作用があります。
寝る1時間前を目安に、ぬるめのお湯(37〜39℃)に20分〜30分ゆっくり浸かるとよいでしょう。
42℃以上のお湯は交感神経機能を高めるように作用するために、控えましょう。
また、長時間の入浴は脱水を起こします。
脱水状態は、心臓へ戻ってくる血液が低下することから、心拍を増やすために交感神経が活性化されてしまうので、逆効果になります。
『ゆっくり』を心がける
人間は焦っていると、交感神経が過剰に緊張している状態となります。
それがまたストレスにつながり悪循環となります。
例えば、仕事で上司から仕事のノルマなどを急かされると、逆に仕事のパフォーマンスが落ちることってありますよね。
他人から急かされる、もしくは自分を追い込んで焦らせるような習慣は慢性的な交感神経過剰状態を引き起こしています。
この習慣から脱却するためには、何事も『ゆっくり』やることが大切です。
人から急かされても、敢えて一呼吸おいて『ゆっくり手を動かして』みたり、『ゆっくり話してみる』ことが大切です。
また、『ゆっくり』やるためには、色々なことが準備できた状態でないといけません。
例えば、翌日の予定を前日の夜に決めて紙に書いておいたり、その心構えまで書いておくと準備万端です。
なにしろ、『明日の行動をやりやすくする』ことで、心への負担がだいぶ減るのです。
お母さんに、夜に明日の準備をしておきなさい!ってよく怒られましたが、あの発言にはそういう深い意味があったのです。
免疫力を高める方法:睡眠の質の改善
睡眠は、夜間に心と体をメンテナンスしてくれる生物にとって欠かせない機能です。
睡眠中に記憶の整理や大脳の休養によるメンタルの安定化をしてくれるだけでなく、身体の細胞を修復して疲労を回復してくれます。
睡眠は、ただ寝てればよいというだけではなく、『睡眠の質』というものが大切になってきます。
睡眠中の自律神経は基本的に副交感神経が優位となっています。
それによって交感神経系に傾いた自律神経のバランスの調和を睡眠が担ってくれます。
それゆえに、睡眠の質の低下は、神経―内分泌―免疫系に強く関連していると言われています。
睡眠障害では、神経内分泌ストレスにおいては、ノルアドレナリンやコルチゾールの上昇により高血圧や動脈硬化、心血管疾患の発症を高めるとともに、免疫学的にはNK細胞の数と機能ともに低下させ、がんの発症と関係することが指摘されています。
つまり、睡眠障害は、日本人の死因の1位の悪性腫瘍、2位の心疾患の両方を引き起こすリスクがあるのです。
それでは、睡眠の質を高めるにはどのようなことにきをつけるべきでしょうか。
睡眠の質を高めるには睡眠のための準備として、睡眠の前後で何気なくやっている生活習慣を見直すことが大切になります。
就寝前後の食事
食事は寝る3時間前に済ませましょう。
食事という行為を自律神経の働きで分けて考えると、『噛む、飲み込む』という動作は交感神経が働き、『消化、吸収』という行動は副交感神経が働いています。
つまり、寝る前にもぐもぐ食べてしまうと、交感神経が働き自然な睡眠に入れません。
消化吸収するときに副交感神経が働くから眠くなるんじゃないの?と言われそうですが、睡眠に関する問題は消化吸収の後に出てきます。
消化吸収された食物のうち、炭水化物は分解され小腸から吸収されます。
その後、血液中に入り血糖値を上昇させます。
その血糖値の上昇が、反応性低血糖を起こし、さらにこれを是正しようと交感神経と副交感神経が交互に頑張ってしまいます。
この自律神経の変動が睡眠には悪影響を及ぼし、入眠障害や浅い睡眠などを起こして、睡眠の質を低下させる原因となります。
起きた時に、『寝たのに寝た気がしない』という経験はありませんか?
そんな時は多くが、この自律神経障害による睡眠の質の低下が考えられます。
また、食後2〜3時間は胃に食物が残りますが、胃に食物が残留下状態で横になってしまうと、胃酸逆流の原因となります。
胃酸逆流は、睡眠中に起こると覚醒作用を起こすことで、睡眠障害の原因となります。
次に起床後の食事(朝ごはん)に関してです。
朝ごはんはきちんと食べるようにしましょう。
朝は就寝中の副交感神経から交感神経に切り替わる時間帯であり、この切り替わりがうまくいくほど、すっきりした1日の始まりを迎えることができます。
噛む、飲み込む動作は交感神経を刺激します。
また、日中の活動性が高まる時間帯にエネルギーが供給されていることで、1日の代謝が高まり、太りにくくなります。
睡眠前1時間のスマートフォン操作は控える
スマートフォンからはブルーライトがかなり出ています。
最近のスマホではブルーライトが自動でカットされるようにセットされているようですが、それでも完全ではありません。
ブルーライトは視神経を介して脳に働きかけ自律神経を強く刺激します。
ブルーライトは朝の太陽の光に含まれている光の成分であり、交感神経を活性化させます。
就寝前にスマホを見続けることは脳を活動する方向に働きますので、睡眠の質を低下させる原因となりますので、就寝前1時間以内のスマホ操作は控えましょう。
一方で、起床時はまずカーテンを開けて、ブルーライトが含まれる朝日を浴びることで交感神経を優位にし、脳を活性化することで、活動的な1日をはじめることができます。
就寝前に考えたり、悩むのはやめよう
考えることは、脳を活動させてしまうので、できるだけ考え事は就寝前にはしないよう心がけましょう。
特にネガティブな感情は、恐怖、心配といった情動をコントロールする脳の扁桃体を刺激します。
扁桃体が不快と判断すると、自律神経系に作用し交感神経に働き、脳を活動させるとともに、動悸や震えなど恐ろしいものに遭遇した時のような反応が身体的にも生じてしまい、寝るどころでなくなり、睡眠の質を低下させます。
関連記事:喉の痛みや咳が止まらない方必見、風邪を早く治す方法や風邪に効く薬の選び方
免疫力を高める方法:運動習慣
適度な運動は、免疫力の向上に寄与すると言われています。
『適度な』というところがポイントで、過度な運動は、免疫力を低下させることが実験的にわかっています。
適度とはどのようなものでしょうか?
これは運動強度(運動による体へ負担)と運動時間によって規定されています。
1時間以内の比較的短時間の運動では、運動強度に依存してリンパ球が増加し、好中級、単球、好酸球も軽度増加します。
特に、NK細胞は運動負荷で鋭敏に反応し、短時間、高強度の運動で、運動直後に平均で6倍まで増加し、運動終了後は、運動前の半数まで減少するといった劇的な変動を起こします。
運動習慣と感染リスクに関しては、Jカーブモデルが言われており、『適度』な運動習慣がある人は、感染しにくいですが、過度な運動はむしろ感染のリスクが高まります。
激しいトレーニングを継続するスポーツ選手は上気道感染(かぜ)の頻度が一般人より3倍も高いことが報告されています。
ウイルス感染の頻度が高いことから、T細胞昨日の低下が指摘されています(文献3より)。
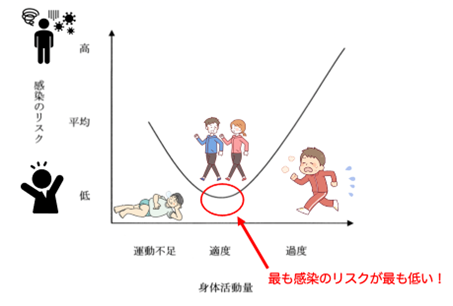
文献3より引用・改編
適度な運動が大切である理由がおわかりいただけたでしょうか。
過度な運動は免疫学的な観点からは、運動不足であることより身体に対して悪い影響があるのです。
日常生活には、無理のない適度な運動習慣を取り入れましょう。
適度な運動の運動量とは
ウォーキングなど、息が少し切れるくらいの中等度の運動を1日に20〜30分することです。
日常生活の中で、健康効果を高める適度な運動としては、水泳やジョギングなど有酸素運動が挙げられますが、手軽に行うことができるのが、ウォーキングです。
これまで運動習慣がなく、運動に対する抵抗がある方は、まずは歩くことから始めてみましょう。
まずは、10分だけでもよいのです。
最初の1週間くらいは、身体的に何も変化はないでしょう。
しかし、そのかわりに1週間毎日続けることができたという自信につながります。
その自信は、運動を習慣化させるための原動力になります。
できたら、毎日の運動習慣をカレンダーにチェックし、何をどのくらいの時間やったかということを書くようにしましょう。
すると、毎日自分が習慣化できているということになり、非日常だった運動習慣が日常化するのです。
免疫力を高める方法:食事習慣
免疫力を高める上で最も大切なのは、食事習慣だと考えています。
食事は、当たり前のように毎日おこなっている身体活動ですが、良い食事習慣か悪い食事習慣かで、人生は大きく変わってきます。
3-1の免疫と腸内環境で述べましたが、人体の免疫力の70%は腸内細菌と腸管粘膜が担っています。
これらに直接的にアプローチすることができるのが毎日の食事になります。
腸内環境を整えるものとしては、乳酸菌やビフィズス菌以外にも酵母菌、麹菌、酢酸菌、納豆菌なども善玉菌として働きます。
具体的には、ヨーグルト、チーズ、味噌、納豆、キムチなどの漬物が推奨されます。
色々な種類の菌を取り入れた方がよいと言われ、これらの食材も一つの種類のものを食べ続けるのではなく、色々試して食べていくことが大切と言われています。
ヨーグルトに含まれる乳酸菌にも種類が多数あり、ある人には合っている乳酸菌が、他の人には合わないということもあります。
人の数がたくさんいれば、その腸内環境も千差万別です。
自分に合った発酵食品を選択するのも大切なのです。
また食物繊維には水に溶けるもの(水溶性)と、水に溶けない(不溶性)ものがあります。
水溶性食物繊維のほうが、腸内細菌は好んで食べますが、不溶性食物繊維にも腸内のカスや細菌の死骸を絡めとって、便として(便の量を増やして)まとめて排泄するという役割があり、水溶性、不溶性食物繊維ともに大切です。
その他に免疫力を高めるために大切な食物について
番外編にはなってしまいますが、腸管免疫以外の視点で、免疫力を高めるために大切な食事について記します。
タンパク質とアミノ酸
免疫反応がおこるために必要なサイトカイン(情報伝達物質)やB細胞が産生する抗体は、タンパク質からできています。
つまり、タンパク質の摂取量が少ないと、これらの武器を作る材料不足ということになり、免疫力は絶対的に低下します。
ミネラル
亜鉛は、微生物が人体に入ってこないようにする皮膚や粘膜のバリア機能維持に大切ですが、免疫細胞の成長に欠かせない栄養素です。
日本のみならず、全世界的に摂取不足にあります。
ビタミン
各種ビタミンは、それぞれの免疫細胞の働きに影響を与えます。
ビタミンCは好中球、NK細胞、T細胞の働きに関与し、ビタミンB,D,Eなどそれぞれが免疫細胞の活性化の役割があります。
その中で、免疫力を高める観点から最近注目されているのが、ビタミンDです。
ビタミンDは、骨代謝に関与し、血液中のカルシウムの動態を司どるビタミンですが、最近、糖尿病やがん、精神疾患の発症など様々な研究データが発表されるようになってきました。
免疫に関してもビタミンDは関与しており、特に昨今の新型コロナ感染症では、ビタミンDの摂取量が低い人に重症化リスクがあると報告されています。
どうやらビタミンDには気道感染症を予防する効果が数多く報告されるようになってきています。
西春内科在宅クリニックができる対応
免疫力低下に伴う新型コロナウイルス感染を含む、上気道感染症は時に重症化することがあり、緊急を要することがあります。
西春内科在宅クリニックでは、まずは現在重症な状態にあるのかということを的確に判定し、重症度に応じた対応をさせていただきます。
発熱外来では、新型コロナウイルスPCR検査・抗原検査、インフルエンザ抗原検査も行えますので、発熱・風邪症状などでお困りの方はお気軽にご相談下さい。
新型コロナウイルス・インフルエンザ・帯状疱疹・肺炎球菌のワクチン接種も可能です。
まとめ
免疫力の低下は数多くの疾患を引き起こします。
現在流行中のCOVID-19感染症は、ウイルスの特殊性もありますが、『人間の免疫力の大切さ』についても考えさせられることが多い感染症でした。
免疫には、ただ強い弱いだけなく、免疫のバランスが大切であり、人体に侵入してきた微生物に対して働きすぎても、働かなすぎても人体に害悪となります。
特にCOVID-19感染症に関しては、感染症というより、それにより二次的に生じた過剰な免疫反応が、基礎疾患の悪化などをもたらしたと言っていいでしょう。
制御性T細胞の話を文面に少しだけ出しましたが、実はこの免疫がしっかり働くか否かが、免疫の過剰を抑えることができ、コロナにかかわらず、様々な疾患を予防する上で大切になります。
なにごとにもバランスが大切ではありますが、免疫もそれぞれの系が強く出過ぎないようにバランスが大切となってきます。
そのためには、生体機能維持のための神経系、内分泌系、免疫系のバランスをとることが大切です。
| 『ストレス緩和』 『睡眠の質の向上』 『運動習慣』 『腸内環境を考えた食事習慣』 |
などのアプローチでホメオスタシスを調整していくことが大切です。
参考文献
‣永井克也 自律神経による生体制御とその利用 化学と生物51. 3. 2013
‣藤原憲治 慢性疲労における睡眠障害および免疫系の動態に関する研究 京府医大誌 118(12) , 823-841, 2009
‣鈴木克彦 運動と免疫 日本補完代替医療学会誌 1(1), 31-40, 2004
‣藤田絋一郎 笑う免疫学 自分と他者を区別するふしぎなしくみ ちくまプリマー新書, 2016
‣小林弘幸 免疫力が10割 腸内環境と自律神経を整えれば病気知らず プレジデント社, 2020
高齢者における慢性疼痛とは?痛みの特徴や治療について解説
「疼痛(とうつう)」とは、身体の一部に生じる不快な感覚や痛みを表します。
体内の組織や神経に何らかのダメージや刺激が加わった際に体からのシグナルとして痛みが自覚されます。
このように、痛みは体の防御メカニズムの一つですが、起こってしまった時にはとても辛い症状です。
この記事では疼痛について原因や特徴、治療などについて解説していきます。
痛みについて理解を深めていき、日常生活に役立ててください。
慢性疼痛とは
痛みは患者さんが医療機関を受診するきっかけとして、非常に頻度が高い症状です。
痛みが出始めてからすぐの時期は急性疼痛と言われ、その痛みが長引いた場合を慢性疼痛と言います。
慢性疼痛の定義は痛みの部位にかかわらず3カ月以上痛みが続いた状態とされています。
慢性疼痛は全身の様々な部分で起こりますが、癌による痛みを除いた場合には腰痛や膝関節痛などの筋骨格系の痛みが最も多い原因です。
関連記事:ぎっくり腰になるかもしれない予兆|病院へ行くべき痛みレベルを解説
慢性疼痛になる原因
慢性疼痛は全身の様々な部分に起こる可能性があります。
部位としては、以下などが挙げられます。
- 腰痛
- 頭痛
- 関節の痛み
- 外傷や手術後に遷延する痛み
- 神経の障害による疼痛
- 原因の特定が困難な痛み(線維筋痛症、舌痛症、骨盤内慢性疼痛 他)
そのため、原因となる病気も多数存在します。
国民生活基礎調査によると、腰痛は慢性疼痛の中でも最も頻度が高い症状ですが、原因を特定することは困難なことが多いです。
実際に腰痛に関しては整形外科専門医が診察をして、画像検査を行なっても3割は原因が特定できないと言われています。
また、神経の損傷による慢性疼痛の場合には帯状疱疹後の神経痛、糖尿病による神経障害性の痛み、脊髄損傷や脳卒中後遺症としての疼痛などがあります。
関連記事:高齢者に多い圧迫骨折の自宅療養のポイントや治療について解説
慢性疼痛はどんな痛み?特徴や種類について
痛みはメカニズムの違いから以下の3種類に分けられています。
侵害受容性疼痛 (しんがいじゅようせいとうつう)
| 切り傷、打撲、骨折などのケガにって、末梢神経の侵害受容器が刺激されることによって痛みを起こします。 |
| 神経障害性疼痛 (しんけいしょうがいせいとうつう) | 腰椎ヘルニアや帯状疱疹、脳卒中などで感覚神経が障害されることによって起こるビリビリ、ジンジンとした神経の痛みです。 |
心理社会的疼痛 (しんりしゃかいてきとうつう) | 心因性疼痛とも言われますが、慢性的もしくは強いストレスを蓄積することで身体に痛みを生じてしまう病気です。 |
どの原因によっても慢性疼痛になる可能性があります。
慢性疼痛の場合には複数の要因が絡み合って悪化してしまっていると考えられます。
また、慢性疼痛では痛みだけではなく不眠や疲労感、抑うつなどの様々な症状を伴うこともあります。
関連記事:高齢者の足のむくみの原因とは|放っておくと危険な理由も解説
慢性疼痛を訴えない高齢者が多い?
高齢者において慢性疼痛はよくある症状ですが、痛みを訴えない場合には痛みがないと誤解されることがあります。
しかし、痛みを訴えなくても慢性疼痛を抱えながら生活している高齢者が多く存在することが推測されています。
平成25年の国民生活基礎調査において高齢者の方では「腰痛・肩こり・手足の関節の痛み」が多いと報告されました。
高齢者に関わる側の問題として、以下などの誤った理解がなされていることが指摘されています。
- 「痛みは加齢におけるごく普通のこと」
- 「患者が痛みを報告しないときには痛みは存在しない」
そのため、高齢者に関わる方は、痛みを訴えていなくても、慢性疼痛によって生活が障害されてしまっている可能性を考えて向き合う必要があります。
関連記事:癬疥(かいせん)を放っておくとどうなる?うつる確率や高齢者に多い理由とは
慢性疼痛の治療について
慢性疼痛の原因は多くあるので、痛みの原因が特定されている場合には根本的な治療が有効な場合があります。
しかし、根本的な治療が難しい場合や、原因がはっきりとしない場合には痛みのコントロールと予防が重要です。
これは、慢性疼痛の痛みをゼロにすることは困難で、痛みの軽減と患者さんの生活の質(QOL)と日常生活動作(ADL)を改善することを目標にしています。
痛みのコントロールについては様々なお薬が使用できます。
- ロキソプロフェン
- アセトアミノフェン
- ワクシニアウイルス接種家兎炎症皮膚抽出液含有製剤
- プレガバリン・ミロガバリン(神経障害性疼痛治療薬)
- 抗てんかん薬
- 抗うつ薬
- 抗不安薬
- 筋弛緩薬
- オピオイドチンつ薬 など
これらのお薬を病気の内容に応じて使い分けていきます。
お薬以外の治療としてはブロック注射や電気刺激法などが挙げられますが、適応となる病気が決まっているので、詳しくは担当医とよく相談することが必要です。
そのほかの体に負担の少ない治療として運動療法や心理療法などがあり、いずれも効果があると報告されています。
西春内科在宅クリニックができる対応
慢性疼痛は長期に続き、完治することが非常に難しい症状の1つです。
そのため、いくつかのお薬を使用してコントロールしていく必要がありますが、痛みのため通院が難しいことも多く在宅医療のメリットは非常に大きいと言えます。
痛みの治療においてはまず原因をしっかりと調べることが大切です。
背中や関節の痛みであれば整形外科、神経の痛みであれば神経内科、お腹の痛みであれば消化器内科など専門医の診察を受けて診断をしっかりつけるようにしましょう。
その上で、痛みの根本的な治療が難しく、お薬でコントロールしていくという場合には、ぜひ当院にご相談ください。
がんによる痛みであればモルヒネなどの医療用麻薬を使用する場合もありますが、基本的には通常の鎮痛薬から使用していき、副作用がないか確認しながら量を増やしていきます。
その上で痛みのコントロールが難しい時には弱オピオイドという弱い医療用の麻薬から使用していき、徐々にお薬を強くしていきます。
それぞれのお薬にはいい面だけではなく、副作用をあるので、用法用量をしっかり守るようにしてください。
痛みが少しでも和らぐように、治療や、場合によっては専門医への紹介も行っていますので、心配な症状がある時にはぜひお気軽にご相談ください。
まとめ
慢性疼痛は様々な原因、病態が組み合わさることで、3ヶ月以上痛みが続く症状のことを言います。
治療にはまず、原因をしっかりと調べて根本的な治療を行うことが大切です。
しかし、中には原因がわからない場合や、根本的な治療がない、もしくはできないという場合もあることと思います。
そのような場合には、お薬で痛みをコントロールしていく治療になります。
しかし、痛みのため通院が難しいという場合も多いかと思います。
当院では、外来診療のみでなく訪問診療も行っています。
慢性の痛みで通院が困難等、相談したいことがありましたらいつでもご相談ください。
参考文献
【治る認知症】高齢者がなりやすい水頭症の症状から原因、治療について解説
水頭症とは、脳脊髄液(のうせきずいえき)が脳内に過剰に溜まってしまうことにより、以下などの症状が出現する病気です。
- 歩行障害(ふらつく、歩幅が狭くなる)
- 認知障害(物忘れや注意力の低下)
- 排尿障害(頻尿や尿失禁)
水頭症は治療できる認知症として脳脊髄液の流れをよくする、または排出させることで症状を改善することができます。
しかし、症状が比較的ゆっくりと進行するため見落とされてしまうこともあります。
今回は、水頭症になる原因やなりやすい人の特徴、症状、リハビリ、そして寿命への影響について詳しく解説していきます。
高齢者が水頭症になる原因
脳脊髄液は1日に450ml程度作られており、脳の内部や周囲を循環し、吸収されていきます。
水頭症は、脳脊髄液が以下の障害などを起こすことによって発症します。
- 通過障害
- 吸収障害
- 産生過剰
以下、それぞれの原因について説明していきます。
①通過障害
脳脊髄液は、脳室(脳の内部にある空間)内の脈絡叢(みゃくらくそう)と呼ばれる部分で産生されています。
以下のような経路で流れ、くも膜下腔にあるくも膜顆粒と呼ばれる組織で吸収されます。
| 側脳室(脈絡叢) ⇩ モンロー孔 ⇩ 第3脳室 ⇩ 中脳水道 ⇩ 第4脳室 ⇩ マジャンディ孔・ルシュカ孔 ⇩ くも膜下腔(くも膜顆粒) |
脳腫瘍や脳出血、脳梗塞を起こした後に脳がむくんでこの経路が圧迫されると脳脊髄液の流れが悪くなってしまい、圧迫されている箇所の手前で脳脊髄液が溜まっていきます。
特に、脳室とくも膜下腔を繋いでいるモンロー孔や中脳水道などは脳脊髄液を流す管のような構造です。
これらの部位は圧迫されると流れが悪くなりやすいです。
②吸収障害
くも膜下出血や髄膜炎・脳炎、外傷などによって脳脊髄液の吸収が悪くなることで脳脊髄液が溜まります。
また、くも膜下出血や髄膜炎などの病気がない場合でも、加齢とともに脳脊髄液の吸収が低下して水頭症を発症することがあります。
これを特発性正常圧水頭症といいます。
③産生過剰
非常にまれですが、脳脊髄液を産生している脈絡叢の腫瘍(脈絡叢乳頭腫)などで脳脊髄液の産生が増えてしまうことがあります。
そのため、吸収が間に合わなくなると脳脊髄液が貯留していきます。
関連記事:脳卒中の原因、どんな人がなりやすいか、脳卒中の症状や前兆症状、予防対策をご紹介
高齢者がなる水頭症の症状
水頭症の代表的な症状は、以下の3つです。
- 歩行障害
- 認知障害
- 排尿障害
以下、頻度の高い順にそれぞれ説明していきます。
①歩行障害
94~100%とほとんどの患者さんに以下などの歩行障害の特徴がみられます。
- 歩幅が狭くなる
- 足が上がりにくい
- 足を広げて歩く
水頭症の患者さんは、やや足を開き気味にして小刻みに歩いたり、前に出す足が上がらず、段差につまづきやすくなったりします。
小刻みな歩行に加えて動作が遅くなったり、方向転換する時に不安定になることもあります。
パーキンソン病と症状が似ているため間違われることがありますが、パーキンソン病は脳の異常のために、体の動きに障害があらわれる病気です。
足が開き気味となることや、号令や目印などを用いても歩行の改善は少ないことなどの点でやや症状が異なります。
※パーキンソン病では、号令をかけたり床に目印をつけたりすることで、歩行が改善されることがよくあります。
関連記事:パーキンソン病になりやすい人の特徴や症状とは?|原因から治療、社会サービスの解説
②認知障害
78~98%の患者さんにみられます。
話しかけたり何かを頼んだりした時の反応が鈍くなったり、複数のことを同時に処理することが難しくなったりします。
また、言葉が上手く思い出せずに「あれ」や「これ」などといった指示語が会話の中で増えたりします。
物忘れもみられますが、アルツハイマー型認知症と比べると、話した内容を再度伝えると思い出せることが多い傾向にあります。
認知障害以外の症状が目立たない場合は加齢による変化と間違われることもあるため注意が必要です。
また、その他の認知症と同様に、いろいろなことに無関心になったり、落ち込んでしまったり、怒りっぽくなったりと精神的な症状がみられることもあります。
関連記事:認知症における顔つきが変わる理由と初期症状や代表的な種類
③排尿障害
60~92%の患者さんにみられます。
膀胱が過敏になる過活動膀胱に伴い、急に尿がしたくなり、我慢できずに漏らしてしまうのが特徴です。
水頭症の方は頻尿となり、トイレに間に合わず尿漏れや尿失禁をしやすくなります。
尿意の自覚はありますが、あまり我慢ができないため、トイレのことが常に気になってしまうことがあります。
前立腺肥大症などでみられるような残尿感は基本的にはありません。
水頭症になりやすい高齢者の特徴
水頭症は、頭蓋内出血や髄膜炎などの病気に続いて発症することが多いです。
また、以下などの場合は発症しやすいと考えられます。
- 頭蓋内出血や髄膜炎、くも膜下出血などの既往歴がある
- それらの病気を発症する可能性が高い人(脳動脈瘤がある、免疫抑制剤を使用中である、血圧が非常に高いなど)
- 転びやすい、頭をぶつけやすい人
また、高齢者ではきっかけとなる病気がない特発性正常圧水頭症も多くみられます。
正常圧水頭症では加齢が最も大きなリスクではありますが、その他に高血圧・糖尿病・低HDL(善玉)コレステロール血症など血管障害の原因となる病気があります。
また、緑内障など静脈系の圧調節に異常をきたす病気もリスクになると言われています。
水頭症の検査と手術について
①検査
水頭症を疑った場合は、以下などの検査を行います。
- 画像検査:頭部CT、頭部MRI、脳血流SPECT(脳血流の状態をみる検査)
- 血液検査
- 髄液圧測定、髄液検査、タップテスト、持続ドレナージテスト
脳脊髄液は頭蓋内や脊椎の内側にある液体であり、髄液圧測定や髄液検査、タップテスト・持続ドレナージテストは腰に針を刺して検査を行います(腰椎穿刺:下図)。

②手術
治療は主に脳脊髄液を排出するような手術を行います。
代表的な手術として、以下があります。
- 脳室腹腔シャント術(V-Pシャント):脳室とお腹の中を細いチューブでつなぐ
- 腰椎腹腔シャント術(L-Pシャント):腰骨の中とお腹の中を細いチューブでつなぐ
その他、通過障害による水頭症のみの適応とはなりますが、第3脳室に穴をあけて髄液の流れる道を新たに作る神経内視鏡手術があります。
神経内視鏡手術では、チューブなどの人工物を体内に入れることなく治療を行うことができます。
水頭症による認知症は治るといわれている理由
認知機能低下をきたす脳以外が原因の精神疾患、感染症、高アンモニア血症や低血糖といった代謝性疾患などを除き、以下など、多くの認知症では認知機能を改善させることは困難です。
- アルツハイマー型認知症
- レビー小体型認知症
- 脳血管性認知症
一方で、水頭症は脳脊髄液が過剰に溜まることによって脳を圧迫することが大きな要因であり、手術などで髄液の圧を下げたり、流れをよくすることで認知機能が改善します。
その他の認知症の合併がなければ、認知障害を含めて症状が著しく改善することから、水頭症は「治る認知症」として知られています。
水頭症は寿命における影響があるのか
水頭症は、脳卒中や脳腫瘍などにより急性に発症した場合を除き、多くの場合は寿命に直接大きな影響は与えません。
ただし、抑うつやせん妄により食事が食べられない、歩行障害により転倒してしまうなどといった症状が結果的に寿命に影響を与えることは考えられます。
また、脳出血や広範な脳梗塞では、血腫(血のたまり)や脳のむくみによって脳脊髄液の通過障害を起こし水頭症となりますが、頭蓋骨に覆われているため圧力の逃げ場が限られています。
ひどくなると脳ヘルニアを起こして全身状態が悪化し、意識・呼吸・循環など生命維持機能に関わる脳幹が圧迫されると呼吸が止まって命に関わるため注意が必要です。
このような場合には細いチューブを用いて脳室内の髄液を体外に排出する脳室ドレナージや頭蓋骨の一部を取り外して減圧する減圧開頭術を行うことがあります。
関連記事:脳卒中の原因、どんな人がなりやすいか、脳卒中の症状や前兆症状、予防対策をご紹介
水頭症のリハビリテーションについて
頭蓋内出血や脳腫瘍などに伴う水頭症では原因となる病気に対するリハビリテーションを中心に行います。
原因なく発症する特発性正常圧水頭症では、手術とリハビリテーションにより1年で63~84%の患者さんに症状の改善があるとされています。
代表的な3つの症状のうち以下の割合で症状の改善があるとされています。
- 歩行障害では60~77%程度
- 認知障害では56~69%程度
- 排尿障害では52%程度
リハビリテーションの一番の目標は日常生活動作をできるようにすること、一人でできることを増やすことです。
水頭症のリハビリテーションでは歩行障害に対するリハビリテーションに重点を置いて行われることが多いです。
リハビリテーションの内容に関しては特に決まったものはありません。
起立・歩行など基本的な日常生活動作の改善および維持を目標に、下肢の筋力訓練やバランス訓練が行われることが多いです。
具体的には、以下などが行われます。
- 背伸び(歩く際の蹴りだしに必要な訓練)
- 腿上げ(歩く際に足を上げるのに必要な訓練)
- スクワット(立ち上がる、座る際に必要な訓練)
- 歩行(実際に歩く訓練)
また、運動機能がある程度保たれている場合は、以下など認知障害の改善や維持を目指した、リハビリテーションも単独あるいは並行して行います。
- パズルを解く
- 日記をつける
- 間違い探しを行う
特発性正常圧水頭症は主に高齢者にみられる疾患であり、水頭症の他に慢性疾患がある人も多くいます。
過去の報告によると、症状の改善が乏しい場合はフレイル・サルコペニア、アルツハイマー型認知症などの認知症、脳卒中の後遺症、貧血などの全身性疾患といったその他の併存症による影響も大きいと言われています。
特発性正常圧水頭症の手術やリハビリテーションを行っても症状が改善しない場合は、その他の疾患の合併を疑い病院で評価を受けましょう。
関連記事:介護が必要になる原因で多いフレイル(高齢による衰弱)とはどんな状態なのか?
関連記事:【加齢による筋肉量の低下】サルコペニアとは?症状やフレイルとの違い、診断基準について
西春内科在宅クリニックができる対応
水頭症は病歴や身体所見のみからでは診断が困難であり、診断にはCT検査などの画像検査が欠かせません。
西春内科在宅クリニックは、小規模クリニックとしては珍しくCT検査装置を有しており、水頭症の迅速な評価が可能です。
水頭症に代表的な症状である歩行障害や認知障害は脳卒中を含め様々な病気で出現しますが、丁寧な診察と迅速な検査により早期に診断を行います。
水頭症は治療で症状の改善が得られることが多い病気ですが、長期間放置してしまうと活動性が下がります。
また、筋力低下も弱ってしまうため、水頭症としてはよくなっても生活に支障が出てしまう場合が少なくありません。
そのため、西春内科在宅クリニックでは画像検査を併用して迅速に診断を行い、確定診断や治療のためにより高度な医療機関への紹介を行っております。
まとめ
今回は水頭症について解説しました。
水頭症は別の疾患をきっかけとして発症することが多いですが、特に高齢者ではきっかけとなるような病気もなくゆっくりと発症する特発性正常圧水頭症があります。
水頭症は治療をすれば症状の改善が見込める病気です。
しかし、水頭症に気付かず活動意欲や筋力の低下が進んでしまうと、治療によって水頭症としての症状が改善しても、生活に困るような症状が残ってしまう可能性があります。
徐々に悪化する歩行障害や認知障害がある場合は、早めに医療機関までご相談ください。
参考文献
胃ろうとは?後悔する人はいる?食事や費用について解説
胃ろうという言葉をご存知でしょうか?
私たちは歳をとるにつれて、以下などの状態になることがあります。
- 食欲が湧かない
- 食事を取るとむせこんでしまう
- 病気により口から食事をすることが困難
ただ、栄養を摂取しないとどんどん体調は悪くなってしまうため、そういった場合に検討されるのが、『胃ろう』です。
胃ろうは医療用語ですから、よくわからないという方も少なくないでしょう。
今回は、そういった方に向けて、胃ろうとは何なのか、メリット・デメリットや費用、在宅で胃ろうは可能かどうかなどについて解説していきます。
胃ろうとは
胃ろうとは、お腹に開ける小さな口です。
口から水分や栄養が取れなくなったときに、衰弱しないように胃から直接、水分や栄養を補給する方法のひとつです。
栄養剤の行き先が、胃になるので『胃ろう』と呼ばれます。
胃ろうの対象となる方は、以下です。
- 口から食事を摂ることが難しくなった方
- 病気の関係で一時的に十分な水分量や栄養が不足する方
胃ろうには、栄養剤の入り口と出口それぞれで各2つずつ、組み合わせで計4タイプあります。
栄養剤の入口(皮膚側)の形状が2タイプ(ボタン型/チューブ型)
栄養剤の出口(胃内部)の形状が2タイプ(バルーン型/バンパー型)
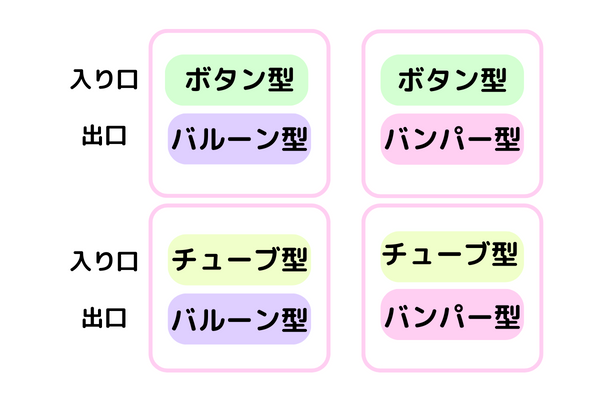
主治医の先生や、施設(デイサービス、ショートステイ、ナーシングホームなど)の意向でどのタイプにするかが決まります。
胃ろうのメリット・デメリット
メリット
- 鼻や喉をチューブが通らないため、不快感や違和感が少なく、身体への負担が少ない
- 鼻からのチューブに比べ顔回りがすっきりする
- 違和感が少ないため、患者さん自身が自分で引き抜く心配が少ない
- 口から食事ができるため、食事再開に向けた訓練を行うことも可能
- 移動や入浴もできるため生活の質を下げない
デメリット
- 造設の際に入院が必要
- 定期的なメンテナンス(1~2か月に1回の交換)が必要
- 誤嚥性肺炎のリスクを軽減するが、栄養剤が逆流した場合咽頭や器官に入ってしまうことがある
- 咀嚼(そしゃく)および唾液の分泌が減り、口腔内が不潔になりやすい
- 対応していない施設の入居を断られることがある
_aa,ああ
関連記事:腸ろうとは?チューブが詰まったときの対処やメリット・デメリット_aa
胃ろうができない人とは
胃ろうは胃に穴を開け、栄養を投与する方法なので、胃に穴を開けられる状態であるかが、重要です。
以下に当て嵌まる方は、胃ろうの造設が出来ません。
- 胃が無い方(胃癌などでの手術により)
- 進行胃癌
- 胃や内臓の高度の変位変形
胃ろうが出来ない場合は、以下が選択されることになります。
- 鼻からの栄養投与(経鼻栄養)
- 腸ろう
- 栄養点滴
関連記事:膀胱ろうとは?在宅でのカテーテル交換時の注意点を解説
胃ろうで後悔する理由
患者様本人の判断力や理解力が低下している状態での胃ろうの造設が行われてしまうことが多く、回復を目指した医療行為ではなく延命治療の一種だと言われることがあります。
家族が胃ろうを行うかの判断を特に急性期にするのは心理的なストレスも強いです。
本人の意志を事前に確認しておくことをお勧めいたします。
胃ろうの食事について
胃ろうから栄養を投与する場合は、栄養剤を投与することになります。
こちらの栄養剤は、患者様の容態や基礎疾患、必要なカロリー・栄養バランスを考え、医師から処方、もしくは患者様自身が購入することになります。
また、胃ろうを造った後でも、食事するのに問題が無い場合や、本人に食べる意思や喜びがあり口からの食事を希望される場合は、口から食事を摂ることも可能です。
つまり、胃ろうは鼻からの栄養(経鼻栄養)などに比べると、口からの食事のリハビリに適しているということです。
胃ろうにかかる費用について
造設
胃ろうの造設は、内視鏡手術で行います。
手術時間は15~30分程度のことが多いですが、一般的には1~2週間程度の短期間の入院が必要となります。
入院費や手術代が必要です。
維持
栄養剤の出口である胃の内部側の形状で異なりますが、
交換にかかる料金は、材料費と手技料と合わせて
- バルーン型:おおむね1万円/回程度
- バンパー型:おおむね2万円/回程度
胃ろうの交換頻度について
胃ろうは食べ物を通すことになることもあり、定期的に交換を行う必要があります。
交換の頻度は胃ろうの形状によって変わります。
- バルーン型:おおむね1~2ヶ月に1回の交換
- バンパー型:おおむね4~6ヶ月に1回の交換
主治医の先生の考え方や、管理する施設(デイサービス、ショートステイ、ナーシングホームなど)の意向で交換頻度が決定されます。
胃ろうをやめることは可能なのか
一時的な胃ろうを考え、造設した患者様の場合、
口から十分な水分や栄養が取れるようになれば胃ろうは終了です。
抜去するとお腹の穴は数時間で塞がります。
将来的な胃ろうの再利用を考え、残しておくこともあります。
病気や認知機能の状況次第で、十分な水分や栄養をとることが難しい場合は胃ろうを終了することが難しくなります。
在宅で胃ろうは可能?
在宅での胃ろうでの栄養の投与は可能です。
胃ろうの交換や胃ろうの造設に関しては、クリニック毎で対応が異なります。
ご自宅の場合、ご家族や訪問看護師、ヘルパーさんに経腸栄養剤を入れて頂き、毎日栄養補給をすることになります。
施設の場合は、胃ろうに対応できる看護師やヘルパーさんがいない場合があるので、注意が必要です。
施設を選択される場合は、胃ろうを使用していることを最初に伝えた上で、施設選びをして頂くと良いかもしれません。
関連記事:腎ろうとは?どんな人が対象になるのか?在宅における注意点を解説
西春内科在宅クリニックが出来る対応
西春内科・在宅クリニックでは、胃ろうの造設対応は行っておりません。
在宅で胃ろうを使用している患者様への栄養剤の投与が可能です。
胃ろう造設をご希望の場合は、造設可能な医療機関をご紹介します。
まずはお気軽にご相談ください。
まとめ
今回は、胃ろうのメリット・デメリットや費用、在宅で胃ろうは可能かどうかなどについて解説しました。
口から食事をとることが出来ない方・リスクが高い方にとって、胃ろうは非常に有用な栄養摂取方法です。
ただし、良い面もあれば、悪い面もあります。
胃ろうにより栄養は投与されるため、身体としては何とか生命活動が可能です。
しかし、その状態が続くことになります。
その形が患者様ご本人・ご家族様が望むものであるかどうかをよくご検討頂いた上で、胃ろう造設を行って頂ければと思います。
【参考文献】
無菌性髄膜炎とは?症状・原因・後遺症を詳しく解説
みなさんは、無菌性髄膜炎という病気をご存じですか?
あまり聞いたことない方もいるかと思います。
今回は、無菌性髄膜炎の症状、原因、後遺症について詳しく解説します!
無菌性髄膜炎とは?
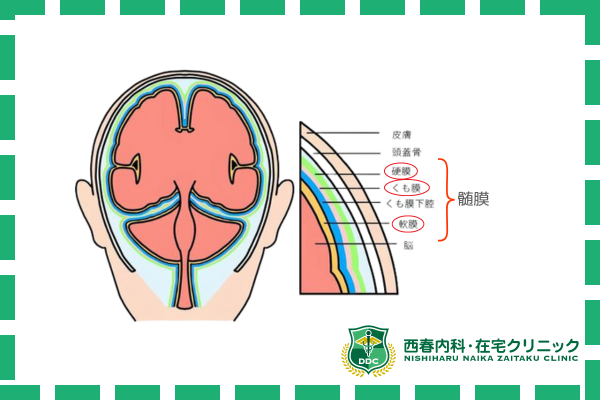
無菌性髄膜炎とは、髄液中に細菌が検出されないにもかかわらず、髄膜の炎症を引き起こす疾患です。
髄膜とは、脳と脊髄を包む三層の膜(硬膜、くも膜、軟膜)のことを指し、髄膜が炎症を起こすことを髄膜炎といいます。
無菌性髄膜炎は、感染症の一種である細菌性髄膜炎とは異なり、細菌感染が原因ではないため、「無菌性」と呼ばれています。
無菌性髄膜炎の原因
ウイルス
無菌性髄膜炎の原因として、最も一般的なのはウイルス感染です。
ウイルス性髄膜炎は多くの場合、症状が比較的軽く自然に回復することが多いですが、特定のウイルスは重篤な症状を引き起こす可能性があります。
早期の診断と適切な対症療法が重要であり、症状が現れた場合は速やかに医療機関を受診することが推奨されます。
通常の細菌検査で検出されない細菌・真菌・寄生虫など
ウイルスの他に、通常の細菌検査で検出されにくい細菌、真菌、寄生虫が存在します。
これらの病原体は特別な検査や培養方法を必要とし、診断が困難な場合もあります。
適切な診断と治療を行うためには、患者の症状や旅行歴、免疫状態などを総合的に考慮することが重要です。
疑わしい症例がある場合は、専門医による診断と検査が必要となります。
非感染性疾患
無菌性髄膜炎は、感染性の要因だけでなく、非感染性の要因によっても引き起こされることがあります。
薬剤の副作用、自己免疫疾患、腫瘍、化学的・物理的要因などが主要な原因です。
症状は一般的な髄膜炎と同様ですが、原因の特定には詳細な病歴聴取と適切な検査が必要です。
非感染性の無菌性髄膜炎の場合、原因に応じた適切な治療が重要となります。
無菌性髄膜炎の症状
発熱
無菌性髄膜炎の初期症状の一つに発熱があります。
体が感染や炎症に対して反応して38度以上の高熱が続きます。
頭痛
激しい頭痛は無菌性髄膜炎の主要な症状の一つです。
頭痛は突然始まり、非常に強く、通常の頭痛薬では改善しにくいです。
頭痛は前頭部や後頭部に集中しますが、頭全体が痛むこともあります。
悪心・嘔吐
無菌性髄膜炎では、脳の炎症や圧力の変化により悪心(吐き気)や嘔吐が現れることがあります。
食欲不振や脱水症状に繋がることもあるため、適切な水分補給が重要です。
項部硬直(こうぶこうちょく)
項部硬直は、髄膜炎の特徴的な症状の一つで、首の筋肉が硬直し前に曲げるのが困難になる状態のことをいいます。
これは、髄膜の炎症によって脳脊髄液の流れが阻害されることが原因です。
Kernig徴候(ケルニッヒちょうこう)
Kernig徴候は、膝を90度に曲げた状態で股関節を曲げると、膝が自然に伸びず、痛みを伴う症状です。
髄膜の炎症により腰椎の神経根が刺激されることで発生します。
Brudzinski徴候(ブルジンスキーちょうこう)
Brudzinski徴候は、首を前に曲げると、膝と股関節が自動的に曲がる症状です。
髄膜の炎症によって引き起こされるもので、髄膜炎の診断において重要な指標となります。
無菌性髄膜炎の後遺症
無菌性髄膜炎は多くの場合、適切な治療を受けることで後遺症なく回復することが期待されます。
しかし、重症例や特定の病原体による感染では、後遺症が残る可能性があります。
無菌性髄膜炎の後遺症として考えられるものを詳しく解説します!
髄膜脳炎
無菌性髄膜炎が進行すると、髄膜脳炎に発展することがあります。
髄膜脳炎は、髄膜と脳の両方に炎症が及ぶ状態であり、治療が遅れると神経機能に重大な影響を及ぼすことがあります。
髄膜脳炎による後遺症として挙げられるのは以下の3つです。
- 持続的な頭痛
- 注意力の低下
- 記憶障害
ヘルペス脳炎
無菌性髄膜炎の原因がヘルペスウイルスの場合、重篤なヘルペス脳炎を引き起こすことがあります。
ヘルペス脳炎は、迅速に適切な抗ウイルス薬を使用しないと、脳の損傷が進行する可能性があります。
ヘルペス脳炎の後遺症として考えられるのは以下の3つです。
- 認知機能の低下
- 痙攣発作
- 運動機能の障害
精神発達遅滞
生後数か月の乳児が無菌性髄膜炎にかかると、精神発達遅滞のリスクがあります。
これは乳児期に脳が急速に発達しているため、感染や炎症が脳の発達に影響を及ぼすことがあるためです。
具体的に後遺症として見られるのは以下の3つです。
- 言語発達の遅れ
- 運動発達の遅れ
- 学習障害
無菌性髄膜炎が治るまでの期間は?
無菌性髄膜炎は、一般的に数日から2週間以内に回復することが多いですが、病原体の種類や患者の個々の状況によって異なる場合があります。
症状が現れた場合は、速やかに医療機関を受診し、適切な診断と治療を受けることが重要です。
予後は通常良好ですが、重篤な合併症が発生するリスクもあるため、早期の対応とフォローアップが求められます。
ロキソニンの使用が無菌性髄膜炎を引き起こすことがある?
ロキソニンを含むNSAIDsの使用は、稀に無菌性髄膜炎を引き起こす可能性があります。
特に自己免疫疾患を持つ患者や、過去にNSAIDsによる無菌性髄膜炎を経験した患者は注意が必要です。
症状が現れた場合は、速やかに医療機関を受診し、適切な診断と治療を受けることが重要です。
薬剤使用については、常に医師と相談し、安全な使用方法を確認することが推奨されます。
西春内科・在宅クリニックでできる対応
西春内科・在宅クリニックでは、血液検査などで無菌性髄膜炎の診断も出来ます。
通院が困難な無菌性髄膜炎の患者様に対して自宅での診療・治療が可能です。
患者様の状態に応じて、必要な場合には他の医療機関や専門家との連携を行います。
緊急時や症状の進行に対応するために、迅速な対応や適切な紹介先の提案をすることも可能です。
まとめ
無菌性髄膜炎は、迅速な診断と適切な治療が重要です。
症状が現れた場合は、医療機関を受診しましょう。
予後は一般的に良好ですが、重篤な合併症が発生することもあるため、早期の対応が求められます。
適切な治療と定期的なフォローアップにより、多くの患者様は後遺症なく回復します。
疑わしい症状がある場合は、早急に医師に相談することが大切です。
参考文献
インフルエンザは潜伏期間でもうつるの?感染力や期間について解説!
インフルエンザは私たちの身近な感染症の一つであり、毎年多くの人がこのウイルスに感染しています。
しかし、多くの人が誤解しているのは、インフルエンザは感染後すぐに症状が出るわけではないという事実です。
インフルエンザは、個人の健康だけでなく、家族や周囲の人々にも影響を与える可能性が大きいため、その特性を正しく理解し、適切に予防と対策を行うことが非常に重要です。
今回は、インフルエンザの潜伏期間やその間の感染力、そしてその間にどのように対処すればよいのかについて解説します。
この記事が、インフルエンザの潜伏期間についての理解を深め、適切な予防策を講じるための参考となれば幸いです。
インフルエンザになってもすぐに症状が出ない理由
私たちがインフルエンザウイルスに感染してもすぐに症状が現れないのは、ウイルスの生態と私たちの免疫システムの特性に起因します。
まず、インフルエンザウイルスが私たちの体内に侵入すると上気道の細胞に付着し、細胞内に入り込みます。
しかし、ウイルスが増殖し、体内に影響を及ぼすには時間が必要です。
細胞内でウイルスが複製する過程には、数日かかることがあり、この間、症状は特にありません。
続いて、ウイルスが体内で増殖し始めても、免疫システムがすぐに反応するわけではありません。
免疫システムはウイルスの侵入を検知し、適切な反応をするまでに時間がかかります。
この「ウイルスの増殖」と「免疫システムの反応」の時間差が、症状がすぐに現れない理由の一つです。
インフルエンザの潜伏期間は、一般的に1~3日程度とされています。
この期間は、ウイルスが増殖していますが、まだ体に大きな影響を与えていない時期です。
この時期には、感染していることに気づかない人が多く、無意識のうちに他人にウイルスを伝播させるリスクがあります。
また、人によって免疫システムの反応速度には個人差があります。
一部の人では免疫システムが迅速に反応し、症状が早期に現れることもある一方で、免疫応答が遅い人や、基礎疾患や疲れなどで免疫力が低下している人では、症状が出るまでの時間が長くなることがあります。
さらにインフルエンザウイルスには複数の株が存在しており、それぞれが異なる特性を持っています。
一部のウイルス株は他の株よりも潜伏期間が長い可能性があり、これが症状の出現に影響を与えることがあります。
特に潜伏期間中の行動が、ウイルスの拡散に大きく影響するため、冬の季節は特に注意が必要です。
常日頃からこまめな手洗いやうがいを心がけ、体調不良を感じたら早めに休息をとり、必要に応じて医療機関を受診することが重要です。
関連記事:高齢者が肺炎球菌のワクチン接種をするべき理由とは?副作用も解説
インフルエンザの潜伏期間
インフルエンザは、感染したウイルスが体内で増殖し始めてから症状が現れるまでに、通常1~3日間の潜伏期間を持ちます。
この期間中、感染者は症状がないためインフルエンザに罹っているという自覚がないことが多いですが、ウイルスは体内で密かに活動し、徐々に増殖していきます。
この潜伏期間の長さは、感染したインフルエンザウイルスの種類や感染者の免疫状態によって異なることがあります。
免疫力が強い人や以前に同じウイルス株に感染した経験がある人は、ウイルスに迅速に反応し、潜伏期間が短くなる場合があります。
一方で、免疫力が低下している人や高齢者では、ウイルスの増殖が進むまでに時間がかかり、潜伏期間が長くなることもあります。
そして潜伏期間が終わると、発熱、倦怠感、咽頭痛、関節痛などの典型的なインフルエンザの症状が出現します。
発症直後のインフルエンザは、迅速検査では陽性が出にくい場合があり、陰性であってもインフルエンザでないとは断言できません。
医師は、患者の症状や流行状況を考慮して臨床診断を行います。
(周囲で感染者が出ている場合にはみなし陽性と診断を受けることもあります。)
上記のように、インフルエンザは発症早期の診断が困難な場合もあるため、重篤な状態でなければ症状出現の翌日に受診することが推奨されます。
症状の強さや持続期間には個人差があり、多くの場合、発症後4~5日で症状が軽快する傾向にあります。
治療に関しては、解熱薬による対症療法が一般的であり、65歳以上の高齢者や重症化のリスクがある基礎疾患を持つ人には、抗インフルエンザ薬が用いられることもあります。
ただし、発症から2日以内に治療を開始しないと、効果が得られない可能性があるため、インフルエンザを疑う場合には早期の受診が重要です。
以上のように、潜伏期間を理解しておくことはインフルエンザの予防と早期対応に役立ちます。
もし皆さんがインフルエンザに感染したと疑われる場合には、なるべく他人との接触を避け、症状が現れたら医療機関に相談することが重要です。
インフルエンザは潜伏期間中でもうつる?
インフルエンザは潜伏期間中にも他人にうつるのでしょうか?
答えは「はい」です。
インフルエンザウイルスは潜伏期間中、すなわち症状が現れる前から他人に感染する能力を持っています。
これはインフルエンザウイルスが体内に入り、増殖を始めると同時に感染力を持つようになるためです。
では、潜伏期間中にどのようにしてインフルエンザウイルスは他人に感染するのでしょうか?
主な感染経路は、感染者が咳やくしゃみをした際に放出される飛沫(ひまつ)です。
これらの飛沫にはウイルスが含まれており、他人がこれを吸い込むことで感染します。
さらに、ウイルスが付着した手で目や鼻、口を触ることでも接触感染により広がる可能性があります。
インフルエンザが潜伏期間中に感染力があることを知っていると、予防対策に大きく影響します。
たとえば、インフルエンザが流行している時期には、以下などの対策が重要になります。
- なるべく人混みを避ける
- 手洗いを徹底する
- うがいをする
- マスクを着用する
また、自分がインフルエンザに感染しているかもしれないと思ったら、たとえ自分が元気であっても人との接触を極力減らすと共に、症状が続く場合には医療機関を受診し、無理をせずに自宅での安静を保つことも大切です。
インフルエンザの潜伏期間中の感染力は、予防策の観点から見ると非常に重要です。
自分自身だけでなく、周囲の人々の健康を守るためにも、この時期の適切な対応と予防策の徹底が必要です。
インフルエンザの流行期間中は、特にこれらの点に注意して、健康的な生活を心がけましょう。
関連記事:帯状疱疹でワクチンを打つべき理由とは?うつる可能性についても解説
インフルエンザの潜伏期間を過ぎるとどんな症状が出るのか
インフルエンザの潜伏期間が過ぎると、多くの人が明確な症状を経験します。
これらの症状は、インフルエンザウイルス感染によって引き起こされる身体の反応であり、感染の早期発見と治療に役立ちます。
では、具体的にどのような症状が現れるのでしょうか?
高熱
インフルエンザの最も一般的な症状の一つが高熱です。
38度以上、時には40度近くまで上昇することもあります。
この熱は数日間続くことが多く、体力の消耗や脱水症状を引き起こすことがあります。
特に子供や高齢者では、熱による合併症に注意が必要です。
筋肉痛と関節痛
インフルエンザウイルスに感染すると、全身の筋肉や関節に痛みを感じることがあります。
この痛みはしばしば「筋肉痛」「関節痛」と表現され、体の重だるさや全身疲労感とともに現れ、高熱と共に数日間持続することが多いです。
咳と喉の痛み
咳もインフルエンザの代表的な症状の一つで、特に乾いた咳が特徴的です。
また、喉の痛みやイガイガする感覚も多数報告されています。
これらの症状は、呼吸器系にウイルスが影響を及ぼしていることを示しており、長引く場合も多いため注意が必要です。
頭痛
頭痛はインフルエンザに伴う一般的な症状で、特に熱が高いときに強く感じることがあります。
この頭痛はしばしば、全体的な倦怠感や疲労感と関連しています。
悪寒と寒気
悪寒や寒気は、体温が急激に上昇する際に感じられることが多い症状です。
これは体がウイルスに対抗しようとしている免疫反応の一部です。
長期間持続すると体力の消耗にもつながるため、高熱が続く場合には解熱薬を使用するなどして症状の緩和に努めることが大切です。
鼻水や鼻づまり
インフルエンザでは、風邪と同様に鼻水や鼻づまりの症状が見られることがあります。
これらの症状は、特に子供に多いとされています。
通常ウイルスの減少に伴って改善しますが、特にインフルエンザが流行しやすい冬場にアレルギー症状が出やすい場合には症状が長引くこともあります。
消化器系の症状
一部の患者では、インフルエンザ感染後に吐き気や嘔吐、腹痛、下痢などの消化器系の症状を経験します。
これらの症状は特に子供に多く見られる傾向があり、下痢や嘔吐が続くと脱水症状を引き起こす可能性があるため注意が必要です。
疲労感と倦怠感
インフルエンザにかかると、たとえ高熱が出ていない場合でも強い疲労感や倦怠感を感じることが多いです。
これはウイルスが体内で活動し、体が感染と戦っているために起こります。
こうした症状を認めた場合にはなるべく無理をせず安静にするようにしましょう。
インフルエンザの潜伏期間中の過ごし方
インフルエンザの潜伏期間中には、もしかしたら自分自身が感染しているかもしれないという自覚を持ちながら、適切な行動を取ることが重要です。
この期間は症状が出ないため、無意識のうちにウイルスを広めてしまうリスクがあります。
ここでは、潜伏期間中における適切な過ごし方について詳しく解説します。
基本的な予防策の徹底
手洗いと手指消毒の実施
こまめに手を洗うことはウイルスの拡散を防ぐ最も基本的な方法です。
石鹸と水を使って少なくとも20秒間は手を洗いましょう。
手の指の間や甲の部分は十分に洗えていないケースもあるため、特に意識をして洗い流すようにしてください。
また外出先では、手を洗えない場合にアルコール含有の手指消毒剤を利用することも効果的です。
マスクの着用
電車やオフィスビルなど人混みの中や公共の場では、なるべくマスクを着用して口や鼻を覆うことが推奨されます。
これにより、咳やくしゃみから生じる飛沫の拡散を抑えることができます。
自身の無理のない範囲でマスク着用を心がけましょう。
健康状態のモニタリング
体温の定期的なチェック
発熱はインフルエンザの最も一般的な症状です。
できれば毎日体温を計測し、また異常があれば早めに医療機関への相談を検討しましょう。
小さな体調の変化に注意する
頭痛や倦怠感、筋肉痛など、いつもと異なるインフルエンザの兆候となる症状に注意しましょう。
少しでも症状があるようなら無理をせず休息をとることも大切です。
十分な栄養摂取と水分補給
バランスの良い食事
自分の身体の免疫機能をサポートするために、しっかりと栄養バランスの取れた食事を心がけましょう。
特に、野菜や果物などビタミンやミネラルを豊富に含む食品を積極的に取り入れることが重要です。
十分な水分補給
体内の水分バランスを保つためには、十分な水分摂取が必要です。
特に発熱がある場合には、自身が思っている以上に身体の水分が逃げて行ってしまいます。
さらに冬場は夏と比べると喉が乾きにくいケースもあるため、こまめに水分摂取を意識して脱水状態にならないよう注意しましょう。
高齢者の場合は自身では喉の渇きを自覚しにくいケースも多く、周囲の声掛けも効果的です。
安静の保持
十分な休息を取る
体がウイルスと戦うためには、十分な休息を取り体力を回復させることが必要です。
普段よりも長めに睡眠を取り、必要なら昼寝をすることも効果的です。
無理をしない
体調が悪い時は、無理をせずに家でゆっくり過ごすことが大切です。
激しい運動や睡眠を削っての仕事、過度のストレスは出来る限り避けましょう。
社会的責任の意識
人混みを避ける
潜伏期間中は、知らず知らずのうちに他人にウイルスを広めてしまう可能性があるため、できる限り人混みを避けることが望ましいです。
自宅での作業
可能であれば、自宅で仕事をするなどして、職場や学校への出勤・登校を控えましょう。
医療機関への相談
早期の医療相談
体調に異常を感じた場合は、早めに医療機関への相談を検討してください。
特に、高齢者や基礎疾患を持つ人は重症化しやすいため、注意が必要です。
これらの過ごし方は、自分自身だけでなく、周囲の人々をインフルエンザ感染から守るためにも重要です。
潜伏期間中でも各自が自覚的に行動することで、感染の拡大を防ぐことが可能です。
普段から行動を意識して健康を維持し、周囲に配慮した行動を心がけましょう。
インフルエンザになったときの対処法は?
インフルエンザに感染した場合には、適切な対処法を取ることが症状の軽減と早期回復につながります。
ここでは、インフルエンザに感染した際の具体的な対処方法について詳しく説明します。
早期に医療機関を受診する
迅速な診断と治療
インフルエンザを疑う症状が現れたら、翌日くらいには医療機関を受診しましょう。
あまりにも受診が早いと診断がつかないことがありますが、迅速な診断と治療が何より重要です。
特に発症から48時間以内に受診することで、抗インフルエンザ薬の効果が高まります。
抗インフルエンザ薬の服用
医師の処方に従って、必要な場合には抗インフルエンザ薬を服用しましょう。
これらの薬はウイルスの増殖を抑え、症状の軽減と回復を早める効果があります。
ただし薬を飲んだとしてもすぐに症状がなくなるわけではないので、十分な休息をとって体力の回復に努めることが大切です。
十分な休息を取る
できるだけ安静に過ごす
体力を十分に回復させてウイルスと戦うためには、十分な休息が必要です。
できる限り自宅で安静に過ごし、必要なら休暇を取って休養をとりましょう。
適切な睡眠
良質な睡眠は免疫機能をサポートします。
夜遅くまで仕事や作業を行うことは止めて夜は早めに床に就き、昼間も体が必要とするときは無理せず休息を取りましょう。
水分補給を心がける
十分な水分摂取
発熱時には自分で思っている以上に体が多くの水分を失います。
脱水症状を防ぐためにも、水やお茶、スポーツドリンクなどでこまめに水分を摂るようにしましょう。
また、カフェインやお酒は利尿作用があり水分摂取には適さないため、摂り過ぎないように注意してください。
飲みやすい飲料の選択
のどの痛みがある場合には、温かい飲み物やスープ、生姜湯などが飲みやすいかもしれません。
水分補給のためにも症状にあった飲み物を選んでください。
栄養バランスの良い食事をとる
消化の良い食事
食欲がない時でも、体力維持のためには栄養を十分摂取することが大切です。
身体に余分な負担をかけないようになるべく消化の良い柔らかい食事や、栄養バランスの取れた食品を選びましょう。
ビタミンとミネラルの摂取
インフルエンザからの回復に必要な免疫機能をサポートするために、野菜や果物を中心にビタミンやミネラルが豊富な食品を意識的に摂ることが効果的です。
症状の緩和
解熱薬の適切な使用
高熱で苦しい場合には、医師の指示に従って適切に解熱剤を服用しましょう。
解熱薬は体温が何度以上だから飲む、というのはあくまで目安であり、体温がそこまで高くなくても頭痛や関節痛など全身の症状が強い場合には内服して問題ありません。
ただし、基礎疾患や併用薬剤がある場合には内服する解熱薬の種類や使用間隔に注意が必要な場合もありますので、医師や薬剤師の指示を確認してください。
うがいと加湿
喉の痛みを和らげるために、定期的にうがいをしましょう。
うがい薬がない場合でも、水だけのうがいでも効果は期待できます。
また、加湿器の使用など室内の湿度を適切に保つことで、喉や鼻の粘膜を保護することができます。
感染の拡散を防ぐ
他人との接触を避ける
感染を周囲に広げないためにも、他人との接触をなるべく避けるようにしましょう。
特に、高齢者や免疫力が低下している人との接触は避けるべきです。
咳エチケットの実践
咳やくしゃみをする際は、必ずティッシュや肘、手などで口と鼻を覆い、周囲への飛沫の拡散を防ぎましょう。
その後に手洗いやうがいなども行うとより効果的です。
症状の悪化に注意する
症状の変化に注意
息苦しさや胸の痛み、症状の長期化など、症状の悪化が見られる場合にはすぐに医療機関を受診して指示を仰ぐようにしましょう。
インフルエンザの治療と回復の過程では、自己管理と適切な医療ケアの両方が重要です。
健康を第一に考え、自分自身だけでなく他者への感染拡散も防ぐための行動を心がけましょう。
関連記事:免疫力を高める方法や食べ物について|低下してしまう原因も解説
西春内科在宅クリニックができる対応
西春内科在宅クリニックでは、インフルエンザに対する包括的な対応を提供しています。
インフルエンザの疑いがある患者に対して迅速な診断を行います。
当院では、インフルエンザ・新型コロナウイルスの同時検査を使用し感染しているかどうか確認することが可能です。
患者様の状態に合わせた抗インフルエンザ薬や解熱薬などの処方を行います。
インフルエンザの予防接種も行っていますのでお気軽にご相談ください!
まとめ
この記事を通じて、インフルエンザの基本的な知識から具体的な対処法に至るまで、幅広く解説してきました。
インフルエンザは単なる風邪とは異なり、その感染力や影響は重大な問題となります。
特に、潜伏期間中の感染力や適切な対処法の理解は、自身と周囲の健康を守るために重要です。
発熱や風邪症状などがある場合は早めに医療機関を受診しましょう。
当クリニックでも、発熱外来にて対応ができますのでお気軽にご相談ください。
参考文献
高齢者が肺炎球菌のワクチン接種をするべき理由とは?副作用も解説
肺炎球菌とは成人の肺炎の原因として最も多い細菌であり、成人の肺炎の約20%は肺炎球菌を原因として発症すると報告されています。
また肺炎以外にも中耳炎や気管支炎の原因にもなり、時に血液や髄液に侵入して敗血症や髄膜炎を引き起こします。
今回は、肺炎球菌のワクチンを接種するべき理由や、肺炎球菌ワクチン接種の注意点などについて詳しく解説していきます。
なぜ肺炎予防が必要なのか、どのように予防するのか
肺炎は2017年までは死因の第3位、現在も死因の第5位を占める疾患です。
新型コロナウイルス感染症では肺炎から呼吸困難となり亡くなった方も多数みられたことから、肺炎は命に係わるような疾患で予防が必要であるということはご理解いただけると思います。
では、肺炎の予防としてはどのような方法があるでしょうか?
まず、肺炎の予防のお話をするにあたって、肺炎と風邪症候群の違いについて説明いたします。
肺炎は発熱、咳、鼻汁と風邪症候群と同じような症状です。
新型コロナウイルス感染症では風邪症状で発症して、重症化すると肺炎になることから、肺炎は風邪が悪化すると発症する疾患と思われている方も少なくないと思います。
しかし、実は肺炎と風邪症候群は原因となる微生物は大きく異なり、治療法も異なります。
風邪症候群はライノウイルスやRSウイルスなどのウイルスが主な原因です。
肺炎に至ることはほとんどなく、多くの場合には自然に治癒します。
一方で肺炎は肺炎球菌やインフルエンザ菌などの細菌が原因であることが多く、新型コロナウイルスやインフルエンザなどの一部のウイルスも原因となります。
肺炎を起こす微生物に感染した場合でも免疫力が強ければ風邪症状のみで改善します。
非常に紛らわしいですが、肺炎を起こすような微生物、特に細菌感染は自然には治りにくく、治療に抗菌薬が必要となることも多くあります。
肺炎の予防としては手洗いやうがいなどの感染予防に加えて、予防接種などにより肺炎の原因となる微生物に対しての予防も重要となります。
関連記事:咳喘息は喘息ではない?違いや症状のチェック項目をご紹介
高齢者が肺炎球菌のワクチン接種をするべき理由
前項で記載したように肺炎の予防には手洗いやうがい、マスク着用などの感染予防に加えて、肺炎の原因となる微生物に対しての予防も重要です。
肺炎球菌は肺炎の原因として最も多い細菌で、成人の肺炎では肺炎球菌が原因の約20%を占めると報告されています。
そのため、肺炎球菌への対策は肺炎の対策として重要であると言えます。
加えて、肺炎球菌は莢膜(きょうまく)という膜を持っており、白血球などによる異物を細胞内に取り込んで消化する働きを回避する性質を持っています。
その他の菌よりも重症化しやすく、時に敗血症や髄膜炎などの重症感染症を併発します。
このため、免疫力の弱い人では肺炎球菌に対する予防をすることが望ましいです。
加齢などで免疫力が低下し、痰の排出が不十分になることで高齢者は肺炎を発症しやすいため、肺炎球菌のワクチン接種が望ましいと考えられます。
関連記事:帯状疱疹でワクチンを打つべき理由とは?うつる可能性についても解説
肺炎球菌のワクチン接種を推奨する人の特徴
高齢者以外ではどのような人がワクチン接種を受けたほうが良いのでしょうか?
肺炎球菌のワクチンは以下に該当する人は受けることが望ましいです。
- 乳幼児や免疫力が低下するような基礎疾患のある人
- 症状が重症化しやすい人
- 免疫を抑制するような治療を受ける予定のある人
特に乳幼児では、4歳までの小児は小児用肺炎球菌ワクチンの接種が推奨されています。
小児用肺炎球菌ワクチンは公費により無料で接種をうけることができます。
成人では以下に該当する人はワクチン接種を受けることが推奨されます。
- 脾機能(ひきのう)が低下している人
- 免疫不全となる先天性・後天性疾患のある人
- 狭心症などの心疾患のある人
- 喘息などの呼吸器疾患のある人
- 肝機能障害や腎機能障害のある人
- 糖尿病のある人
- 二分脊椎や髄液漏などの髄膜炎に罹患しやすい疾患のある人
肺炎球菌のワクチン接種について
効果
肺炎球菌には95種類以上の血清型があり、肺炎球菌ワクチンはその中で重症感染症の原因となる頻度の多い一部の血清型を予防するものです。
7価肺炎球菌結合型ワクチン(プレベナー7Ⓡ)では7種類、13価肺炎球菌結合型ワクチン(プレベナー13Ⓡ)では13種類の血清型を予防します。
小児における肺炎球菌ワクチン接種に関しては、7価肺炎球菌結合型ワクチンの公費助成を開始したことで、小児の肺炎球菌による重症感染症が57%減少しました。
また高齢者に関しては、オランダでの研究になりますが、13価肺炎球菌結合型ワクチンの接種によりワクチン血清型の肺炎球菌による重症感染症が75.0%減少したと報告されており、その有効性が示されています。
種類
2023年11月時点日本では、以下の3種類のワクチンがあります。
- 13価肺炎球菌結合型ワクチン
- 沈降15価肺炎球菌結合型ワクチン(バクニュバンスⓇ)
- 23価肺炎球菌ワクチン(ニューモバックスⓇ)
過去には7価肺炎球菌結合型ワクチンもありましたが、13価肺炎球菌結合型ワクチンが発売されたことで使用されなくなりました。
副作用
肺炎球菌ワクチンによる副作用はその他のワクチン接種したときの副作用とほとんど変わりません。
稀に蕁麻疹やアナフィラキシーなどのアレルギー症状が出現することがあります。
副作用のほとんどは注射部位の発赤や熱感、痛みなどの注射部位反応であり、注射部位反応に加えて発熱や倦怠感を伴うこともありますが、基本的には数日以内に消失します。
回数・間隔
① 13価肺炎球菌結合型ワクチン、沈降15価肺炎球菌結合型ワクチン
生後2か月以上の小児では1回0.5mLずつを3回、いずれも27日間以上の間隔で皮下に注射します。
追加で接種する場合には60日以上あけて、再度1回0.5㎎を皮下に注射します。
成人では1回0.5mLを筋肉内に注射します。
※沈降15価肺炎球菌結合型ワクチンでは注射は皮下でも筋肉内でも可。
※追加接種後の小児、成人ではその後の追加接種は不要です。
② 23価肺炎球菌ワクチン
1回0.5mLを筋肉内または皮下に注射します。
※5年程度で効果が弱くなってくるといわれており、5年以上あけて繰り返し接種することが推奨されます。
費用
ワクチン接種は保険適応外となるため医療機関ごとに費用は異なりますが、金額の目安としては以下の通りです。
| 13価肺炎球菌結合型ワクチン | 10000円前後 |
| 沈降15価肺炎球菌結合型ワクチン | 10000円前後 |
| 23価肺炎球菌ワクチン | 8000円前後 |
※4歳までの小児では13価肺炎球菌結合型ワクチン、沈降15価肺炎球菌結合型ワクチンは無料で接種できます。
※23価肺炎球菌ワクチンの接種を受けたことがない定期接種に該当する年齢(65歳、70歳、75歳、80歳、85歳、90歳、95歳、100歳)の方は接種費用の助成が受けられます。助成の適応範囲や金額については各自治体により異なるため、各自治体のHPをご参照ください。
コロナやインフルのワクチンと同時接種できる?
コロナウイルスやインフルエンザのワクチンなど、その他のワクチンとの同時接種は可能です。
心配なことがある場合は直接医師に相談を行いましょう。
関連記事:風邪をひいたかも・・病院に行くべきタイミングはいつ?風邪と症状が似ている病気の見分け方
肺炎球菌のワクチン接種をした後の注意点
肺炎球菌ワクチンは不活化ワクチンです。
不活性化ワクチンとは、病原体の毒性をなくし、免疫をつくるのに必要な成分のみで作られたワクチンです。
そのため、肺炎球菌のワクチン接種を行ったからと言って、肺炎球菌を発症することはありません。
ワクチン接種後に注射部位の腫脹や熱感が出たり、倦怠感や発熱が出現したりすることがあります。
基本的には数日で自然に消失するため経過観察をしていただいて問題ありません。
ワクチン接種同日に蕁麻疹や下痢、息苦しさが出現する場合にはアナフィラキシーの疑いがあります。
そのような場合は、すぐに医療機関を受診してください。
西春内科在宅クリニックができる対応
西春内科在宅クリニックでは肺炎球菌のワクチン接種に対応しております。
肺炎球菌ワクチンの公費助成に関する相談や任意接種の際にどの肺炎球菌ワクチンを選択すべきかのご相談など、肺炎球菌ワクチンに関するご相談も受け付けております。
肺炎球菌のワクチン接種をご検討の場合にはお気軽にご相談ください。
当院の肺炎球菌ワクチン接種ご案内については以下をご確認ください。
まとめ
肺炎球菌は肺炎の最も多い起因菌です。
また、敗血症や髄膜炎などの重症感染症を引き起こし、死亡の原因ともなりうる細菌です。
肺炎は特に65歳以上の高齢者では比較的多い感染症です。
しかし、ワクチン接種により肺炎球菌の感染を予防し、重症化を防ぐことは健康を維持するための大きな手助けになると考えられます。
名古屋市では23価肺炎球菌ワクチンが未接種であれば、定期接種に該当しない人でも65歳以上の方は肺炎球菌ワクチンの公費助成の対象となります。
年度ごとに公費助成については見直しが行われるため注意が必要です。
公費助成に関するご相談も承っておりますので、肺炎球菌のワクチン接種をご検討される場合には西春内科在宅クリニックでご相談ください。
参考文献
NIID 国立感染症研究所【成人肺炎球菌性肺炎の疫学】
NIID 国立感染症研究所【侵襲性インフルエンザ菌・肺炎球菌感染症 2014年8月現在】
王子総合病院HP
五本木クリニックHP
厚生労働省HP
日本呼吸器学会 感染症・結核学術部会ワクチン WG/日本感染症学会ワクチン委員会/日本ワクチン学会・合同委員会 提言
ニューモバックスの添付文書
オランダの高齢者を対象としたPCV13の効果を検証した研究:
Bonton MJM, et al. Polysaccharide Conjugate Vaccine against Pneumococcal Pneumonia in Adults. N Engl J Med 2015; 372:1114-1125



