帯状疱疹の前兆や初期症状とは?治療やヘルペスとの違いについて
帯状疱疹は、多くの人が経験する一般的な皮膚の健康問題の1つです。
しかしその症状や治療法については、詳しく知らないという方も少なくありません。
この記事では、帯状疱疹の前兆、初期症状、治療法、さらには他の疾患との違いまでを分かりやすく解説します。
帯状疱疹に関する正しい知識を身につけることで、早期発見や適切な対応が可能となります。
帯状疱疹とは
帯状疱疹は、水痘・帯状疱疹ウイルス(VZV)によって引き起こされる病気です。
一度水痘(水ぼうそう)にかかった人の体内に潜伏しているウイルスが再活性化することで発症します。
水痘から回復した後、一見治ったように見えてもウイルスは体内の神経節という場所に潜伏し、何年もの間活動を停止した状態で存在します。
しかし、何らかの原因で免疫力が落ちたタイミングでこのウイルスが再び活動を開始し、帯状疱疹を引き起こします。
帯状疱疹の主な症状
帯状疱疹の主な症状は、皮膚の一部に現れる痛みと発疹です。
これらは通常、体の片側に限定され、帯のように広がります。
初期には、赤いポツポツとした斑点が現れ、その後水疱に変わり、数日間でかさぶたとなり、最終的には落ちます。
しかし、痛みは水疱が消えた後も続くことがあり、これを「帯状疱疹後神経痛」と言います。
帯状疱疹は体のどの部分にでも発症する可能性がありますが、最も一般的なのは胸や背中です。
時には顔や目の周囲に発症することもあり、この場合には特に注意が必要です。
目に近い部位に発症してしまった場合、視力に影響を及ぼす可能性があるため、速やかに医療機関を受診してください。
帯状疱疹が発症する主なリスク要因は、年齢と免疫力の低下です。
特に60歳以上の高齢者では発症が多く見られます。
また、ストレスの多い生活や慢性的な睡眠不足、COVID-19やインフルエンザの感染など免疫力を低下させる要因があれば、若い人でも発症することがあります。
HIV感染症や癌など、免疫システムに影響を与える病気のある人、または免疫抑制剤を服用している人も、帯状疱疹を発症しやすいとされています。
帯状疱疹は、典型的な症状があれば通常は視覚的な診察だけで診断が可能です。
しかし、症状が軽微である場合や、他の皮膚疾患との鑑別が必要な場合には、症状に応じて血液検査やウイルスのDNAを検出するPCR検査などが行われることもあります。
帯状疱疹は、一度水痘にかかった人なら誰にでも発症する可能性がある病気であり、特に高齢者や免疫力が低下している人はリスクが高いです。
発赤(ほっせき)など異常な皮膚の症状や痛みに気づいたら、早めに医師の診断を受けることが重要です。
関連記事:高齢者における慢性疼痛とは?痛みの特徴や治療について解説
帯状疱疹の前兆や初期症状
帯状疱疹は特定の前兆や初期症状を示すことがあります。
これらのサインを早期に認識することで迅速な治療へとつなげることが可能であり、回復を早めるのに役立ちます。
ここでは、特に「かゆみ」という症状を中心に、帯状疱疹の前兆と初期症状について詳しく解説します。
帯状疱疹の最も一般的な前兆は、皮膚に現れる症状です。
以下は、特に注意すべき前兆の一部です。
皮膚のかゆみ
発疹が出現する前に、特定の部位でかゆみを感じることがあります。
これは、ウイルスが神経系を通じて皮膚表面に影響を与え始めたサインです。
痛みや灼熱感
かゆみと同時に、もしくは独立して特定の部位の痛みや灼熱感を感じることがあります。
これは帯状疱疹の非常に典型的な前兆です。
次に、帯状疱疹の初期症状を述べますが、初期症状も人によって以下のように多様です。
赤い斑点
かゆみや痛みのある部位に、赤いポツポツとした斑点が出現します。
これが帯状疱疹の最初の目に見えるサインとなることが多いです。
水疱の形成
赤い斑点はやがて小さな水疱へと変わります。
これらの水疱はしばしば集団で現れ、液体を含んでいます。
帯状疱疹は体のどの部分にも発生する可能性がありますが、特に以下の部位に発生しやすい傾向があります。
胸部や背中
これらの部位は最も一般的な発症場所で、帯状疱疹が帯のような形で現れることが多いです。
顔と頭部
顔や頭部に発症する場合、特に目の周囲には注意が必要です。
目の周囲で発症した場合には視力の障害を来す恐れがあるため、できるだけ早期の医療介入が重要です。
帯状疱疹の特徴的なパターン
帯状疱疹は通常、体の片側にのみ発症します。
この特徴は、他の皮膚疾患と帯状疱疹を区別するのにとても役立ちます。
また、症状は神経の経路に沿って広がることが多いため、神経に沿った痛みやかゆみが帯状疱疹では特徴的です。
帯状疱疹の症状は通常、数日から数週間でピークに達することが多いです。
この期間中、新しい水疱が形成され、既存のものはかさぶたとなって治癒します。
しかし、帯状疱疹後神経痛として知られるピリピリとした痛みは、他の症状が消失した後も長期に渡って続くことがあります。
帯状疱疹の前兆や初期症状を認識することは、迅速な治療と回復につながります。
特に皮膚のかゆみや痛み、赤い斑点や水疱の出現には注意しましょう。
これらの症状が体の片側に限局的に現れた場合は帯状疱疹の可能性が高く、早めに医療機関を受診して医師の診察を受けることが重要です。
帯状疱疹とヘルペスの違いは?
帯状疱疹とヘルペスはともにウイルスによる感染症ですが、原因ウイルスや症状の特徴、発症の仕方には大きな違いがあります。
これらの違いを理解することは、正確な診断と適切な治療につながります。
| 帯状疱疹 | ヘルペス | |
| 原因ウイルス | 水痘・帯状疱疹ウイルス(VZV) | 単純ヘルペスウイルス(HSV) |
| 症状 | 体の片側に限定された、痛みを伴う紅斑が水痘へ形成 水痘消失後も神経痛を伴う | 局所的に表れるかゆみを伴う水痘 |
| 発症の仕方 | 以前、水痘に罹患したことのある人 | HSVの接触による発症 |
| 治療法 | 抗ウイルス薬 症状に応じて痛み止めの処方 | 抗ウイルス薬 軽傷の場合、自然治癒することがある |
ここでは、帯状疱疹とヘルペスの主な違いについて詳しく見ていきましょう。
原因ウイルスの違い
帯状疱疹
帯状疱疹は、水痘・帯状疱疹ウイルス(VZV)によって引き起こされます。
このウイルスは、子供の頃に水痘を引き起こした後、体内の神経節に潜伏しています。
免疫力が低下すると、再び活動を開始し帯状疱疹を引き起こします。
ヘルペス
ヘルペスは主に、単純ヘルペスウイルス(HSV)によって引き起こされます。
これには、主に口唇ヘルペスを引き起こすHSV-1と、主に性器ヘルペスを引き起こすHSV-2があります。
症状の違い
帯状疱疹
帯状疱疹の症状は通常、体の片側に限定されます。
特徴的な症状は、痛みを伴う赤い斑点が発生し、その後に水疱が形成されることです。
また、水疱が消失した後でも長期間に渡って神経痛を伴うことが一般的です。
ヘルペス
単純ヘルペスの症状は、帯状疱疹よりも一般的に局所的です。
口唇ヘルペスは主に口唇の周りに、性器ヘルペスは性器周辺に水疱が現れます。
これらの水疱はかゆみを伴うことがあり、痛みは帯状疱疹ほど強くないことが多いです。
発症の仕方の違い
帯状疱疹
帯状疱疹は、以前一度水痘に罹患した人にのみ発生します。
そのため、水痘の既往歴がある人に限られます。
ヘルペス
単純ヘルペスは、HSVに新たに感染した結果として発症します。
このウイルスは接触感染するため、感染者との直接的な接触があった人に発症します。
治療法の違い
帯状疱疹
帯状疱疹の治療には、抗ウイルス薬が使用されます。
これによりウイルスの増殖を抑え、症状の軽減を図ります。
また、痛みの管理が重要であり、神経痛が強い場合には抗ウイルス薬に加えて痛み止めや神経痛のための特別な薬が処方されることもあります。
ヘルペス
単純ヘルペスの治療にも抗ウイルス薬が使用されますが、帯状疱疹よりも症状が軽いため、場合によっては自然治癒を待つこともあります。
しかし、頻繁に再発する場合は、予防的な薬物治療が行われることもあります。
帯状疱疹とヘルペスは、発症のメカニズムや治療法において異なる点が多くあります。
どちらの病気もウイルス感染症であるため、正確な診断と適切な治療が重要です。
これらの違いを正しく理解することで、自分自身や周囲の人々の健康を守るための一歩となります。
帯状疱疹の治療について

帯状疱疹は、早期から適切な治療を行うことで症状の軽減と回復を早めることができます。
帯状疱疹の治療は、主に「内科」や「皮膚科」、「感染症科」といった医療機関で行われることが多いです。
本章では帯状疱疹の標準的な治療法について詳しく見ていきたいと思います。
帯状疱疹は、発症後すぐに治療を開始することが重要な疾患であり、特に発症から72時間以内に治療を開始することが理想的とされています。
早期治療は、症状の重症化を防ぎ、回復を早めて後遺症を起こりにくくする効果があります。
帯状疱疹の治療には、アシクロビルやバラシクロビル、ファムシクロビル、アメナメビルなどの抗ウイルス薬が一般的に用いられます。
これらの薬は、ウイルス感染細胞でのDNA合成や伸長を阻害してウイルスの増殖を抑制し、症状の進行を遅らせます。
抗ウイルス薬は通常、一日数回の内服が必要で症状の程度や経過を見ながら数日間から1週間程度服用します。
医師の指示に従って正しい用量と期間で服用することが重要です。
また、他の薬と併用する場合には医師や薬剤師に併用の可否について確認するようにしてください。
次に、帯状疱疹に伴う痛みは非常に強いことが多く、非ステロイド性抗炎症薬(NSAIDs)や麻薬性鎮痛薬が処方されることがあります。
また、水疱などの症状が消失した後に帯状疱疹後神経痛が生じた場合は、抗てんかん薬や抗うつ薬が痛みの管理に用いられることがあります。
帯状疱疹感染により水疱が形成されている場合、感染を防ぐために必要に応じて抗生物質軟膏や消毒液が用いられることがあります。
患部は常に清潔に保ち、接触や摩擦など刺激を避けることが重要です。
適切な清潔を保持することで感染のリスクを減らし、治癒を促進することが可能です。
また、治療の前段階としてワクチン接種も有効であり、水痘ワクチンは帯状疱疹の発症リスクを減らす効果があります。
水痘を経験していない人に対して特に推奨されます。
さらに最近では主に高齢者を対象にした帯状疱疹ワクチンもあり、帯状疱疹の発症予防や重症化のリスクを減らすことができます。
水痘ワクチンと帯状疱疹ワクチンはそれぞれ特徴や適応が異なるため、自身にどのワクチンが推奨されるのか気になる場合は医療機関で相談してみることをお勧めします。
関連記事:帯状疱疹でワクチンを打つべき理由とは?うつる可能性についても解説
帯状疱疹にならないための予防対策
帯状疱疹の発症を防ぐためには、日常生活における予防対策が重要です。
免疫力を維持するための食事、適切な生活習慣、ワクチン接種などがその主な方法です。
ここでは、帯状疱疹予防のための対策について詳しく見ていきます。
食事による予防
バランスの取れた栄養摂取
普段から全体的な健康を維持し、免疫システムを強化・維持するためにはバランスの取れた食事が重要です。
野菜や果物、アーモンドなどに多く含まれるビタミンA、C、Eなどの抗酸化ビタミンや、亜鉛、セレンなどのミネラルが免疫力を高めるのに役立ちます。
また、バナナ、鶏肉、レバーなどに含まれるビタミンB6は免疫系の健康維持に役立つため、帯状疱疹予防にも効果的です。
プロバイオティクス
ヨーグルトや発酵食品に含まれるプロバイオティクスは、健康な腸内環境を促進し、腸管免疫を通じて体全体の免疫システムを強化します。
ワクチン接種
水痘ワクチン
水痘を予防することは、帯状疱疹を予防する第一歩となります。
水痘ワクチンは、特に水痘感染歴のない場合には子供のうちに接種することが推奨されます。
帯状疱疹ワクチン
現在主に50歳以上の大人に推奨されている帯状疱疹ワクチンは、帯状疱疹の発症リスクを減らすだけでなく、帯状疱疹後神経痛のリスクも減少させます。
水痘ワクチンとは接種回数やワクチン価格など異なる部分も多く、どちらのワクチンを選択すべきかは医療機関で相談するなどしてしっかりと決めるようにしましょう。
生活習慣の改善
質の良い睡眠は、免疫システムを強化して帯状疱疹の予防に役立ちます。
また、長期間のストレスは免疫力を低下させるため、リラクゼーションや趣味活動、適度な運動などにより普段から適切にストレスを管理することが重要です。
さらに、喫煙や過度の飲酒、暴飲暴食は免疫システムに悪影響を及ぼすため、これらを避けることが望ましいでしょう。
定期的な健康診断
定期的な健康診断を受けることにより、体の状態を正確に把握し、免疫力が低下している兆候を早期に発見することができます。
帯状疱疹の発症を予防するためにも、定期的に健康診断や人間ドックなどを受けるようにしましょう。
以上のように、帯状疱疹を予防するためにはバランスの取れた食事や適切な生活習慣、そしてワクチン接種がとても重要です。
これらの予防策は、帯状疱疹だけでなく、他の多くの健康問題を防ぐ効果も同様に期待できます。
まずは普段から規則正しく健康な生活を送ることが、帯状疱疹の予防につながります。
関連記事:帯状疱疹でワクチンを打つべき理由とは?うつる可能性についても解説
西春内科在宅クリニックができる対応
帯状疱疹の治療には、医療機関での対応が重要な役割を果たします。
西春内科在宅クリニックでは、帯状疱疹の診断・治療はもちろんのこと、帯状疱疹のワクチン接種も可能です。
帯状疱疹のウイルスの増殖を抑え、症状の悪化を防ぐ抗ウイルス薬の処方や、痛みを伴う症状が出ている場合には痛み止め効果のあるお薬の処方など、症状に合わせた治療を行っています。
帯状疱疹でお困りのことがございましたらお気軽にご相談ください。
まとめ
この記事では、帯状疱疹の前兆や初期症状、ヘルペスとの違い、治療法や予防策について詳しく解説しました。
帯状疱疹は多くの人が経験する可能性がある病気であり、後遺症のリスクを下げるためにも正しい知識と適切な対応が重要です。
帯状疱疹の発症予防には日常からのバランスの取れた栄養十分な食事、適切な休息と睡眠、ストレスの管理が免疫力維持が役立ちます。
また、ワクチンもとても有効ですので、検討されている方はぜひ一度ご相談ください。
本記事が帯状疱疹についての理解を深め、適切な対応をするための一助となれば幸いです。
参考文献
帯状疱疹はうつる?ワクチンを打つべき理由も解説
帯状疱疹は水ぼうそうと同じ種類のウイルスで起こる皮膚の病気です。
(水ぼうそうウイルスとは別のウイルスです。)
体の左右どちらかの神経に沿って、痛みを伴う赤い発疹と水ぶくれが多数集まって帯状に生じます。
症状の多くは上半身に現れ、顔面、特に目の周りにも現れることがあります。
加齢などによる免疫機能の低下が発症の原因となることがあります。
50歳代から発症率が高くなり、80歳までに約3人に1人が帯状疱疹を発症すると言われています。
以前は「50歳以上の者」に帯状疱疹ワクチンの接種が推奨されていましたが、2023年6月23日から「帯状疱疹に罹患するリスクが高い18歳以上の者」へ接種対象が拡大となりました。
今回は、そんな帯状疱疹について原因や、症状、ワクチンを接種すべき理由などについて詳しく解説していきます。
帯状疱疹になる原因
帯状疱疹は、多くの人が子どものときに感染する水ぼうそうのウイルスが原因で起こります。
水ぼうそうが治った後も、ウイルスは体内(神経節)に潜伏していて、過労やストレスなどで免疫機能が低下すると、ウイルスが再び活性化して、帯状疱疹を発症します。
日本人成人の90%以上は、このウイルスが体内に潜伏していて、帯状疱疹を発症する可能性があります。
関連記事:MRSAとは?感染経路や症状を解説|高齢者がなりやすい理由も
帯状疱疹の症状や合併症について
【症状】
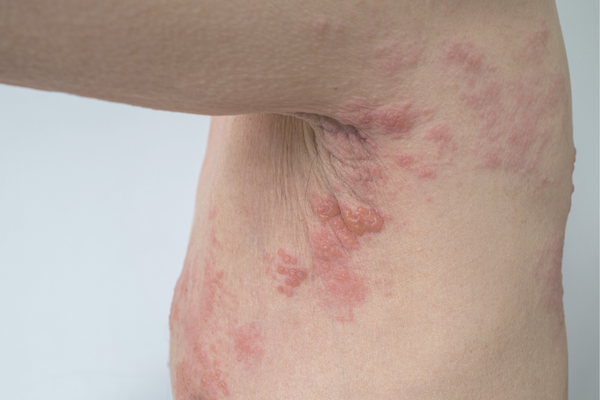
発症すると、皮膚の症状だけでなく、神経にも炎症を起こし、痛みが現れます。
通常、皮膚症状に先行してこの痛みが生じます。
その後皮膚症状が現れると、ピリピリと刺すような痛みとなり、夜も眠れないほど激しい場合があります。
よくある経過を述べると、片側の神経分布に一致してビリビリ、ジンジンといった神経痛様の疼痛、知覚異常あるいはかゆみが数日から1週間続き、やがて虫さされのような赤みが出現します。
この時期に軽度の発熱やリンパ節腫脹、頭痛などの全身症状がみられることもあります。
間もなく赤みの上に小水疱(みずぶくれ)が多発し、水疱は中央にくぼみがあります。
内容は初め透明ですが、黄色い膿となり、6~8日で破れてびらん(ただれ)または潰瘍になります。
皮疹の出現後1週間までは紅斑や水疱が新生し、皮疹部の拡大がみられますが、以後治癒に向い、約2週間でかさぶたとなり、約3週間でかさぶたは脱落して治癒します。
症状が激しい場合は潰瘍が残る事もあり、傷として傷の処置や塗り薬を塗って直していくことになります。
【治療】
治療としては、基本的には水痘・帯状疱疹ウイルスに対する抗ウイルス薬を1週間内服することで治癒に向かいます。
血液検査で腎機能や肝機能を確認して処方することが多いです。
処方後のポイントとしては、抗ウイルス薬の効果発現までに2日ほど時間がかかるという点です。
内服開始しても1-2日は症状悪化する可能性があります。
途中で薬が効かないと内服中止せず、しっかり1週間継続いただくように注意してください。
ただ、重症例であったり、汎発性帯状疱疹と言って全身に皮疹が見られる場合については入院し点滴での加療が必要になるケースも存在します。
【合併症】
帯状疱疹が現れる部位によって、皮膚症状以外の症状が出ることもみられます。
顔面に起きる帯状疱疹では角膜炎や結膜炎を引き起こしたり、まれに耳鳴りや難聴、顔面神経麻痺などの合併症が出現することがあります。
また、腰部や下腹部に発症すると便秘になったり、尿が出にくくなったりという症状を伴うこともあります。
こういった合併症が疑われる際は皮膚科のみならず他科とも連携を取り治療を進めていきます。
多くの場合、皮膚症状が治ると痛みも消えますが、神経の損傷によってその後も痛みが続くことがあり、これは「帯状疱疹後神経痛(PHN)」と呼ばれ、最も頻度の高い合併症です。
これは帯状疱疹によって皮疹が生じた領域に痛みが生じます。
3か月ないしそれ以上続く痛みであり、焼けるような痛み、刺すような痛み、たたかれたような痛み、深部の痛み、かゆみ、しびれなどを感じることが多いです。
また、通常は疼痛刺激とならないような、触る・撫でるといったわずかな刺激だけでも痛みを感じる状態が見られることもあります。
帯状疱疹後神経痛を起こさないためには、なるべく早く帯状疱疹の治療を開始すること、すなわち、早期診断と抗ウイルス薬の内服、病初期からしっかり鎮痛剤を内服して痛みをコントロールすることが大事です。
帯状疱疹が疑われるような症状を自覚した際は早めに近くの皮膚科を受診し早期診断ができるように心がけましょう。
帯状疱疹はうつる可能性があるのか?
帯状疱疹は、自身の体内に潜伏している水ぼうそうのウイルスが再び暴れだすことで発症する病気です。
そのため、周りの人に帯状疱疹という病気そのものがうつることはありません。
ただし、水ぼうそうになったことのない人(特に子供たち)にウイルスをうつしてしまう可能性はあります。
帯状疱疹になったら、乳幼児や予防接種をしていない子ども、免疫機能が低下する病気になっている方に接触するのは避けたほうがよいと考えられます。
また、先述した”汎発性帯状疱疹”であれば感染力が強くウイルスを拡散する恐れが強いため、全ての水疱がかさぶたになるまで入院管理下で個室隔離となります。
関連記事:【冬から注意】子供の水疱瘡(みずぼうそう)|症状や潜伏期間、予防接種について-家来るドクター
帯状疱疹になったらしてはいけないこと
帯状疱疹は、大まかに言えば、しっかり休養を取るというのが大事になります。
帯状疱疹は免疫機能が低下することによって発症するため、例えば睡眠不足であったり、過度のストレスを抱えたりといったことは控えるようにしましょう。
また、患部を冷却することもやめておきましょう。
捻挫などと異なり、帯状疱疹については患部をホットタオルなどで温めることで疼痛が和らぐとされています。
帯状疱疹でワクチンを打つべき理由
帯状疱疹は50歳を超えると罹患率が高いとされています。
そもそも病気にならないようにするため、また、病気になったとしても症状を軽くしたり、後遺症を軽くしたりするためにもワクチン接種をお勧めいたします。
帯状疱疹ワクチンには2種類あり、それぞれ予防効果、ワクチンの効果の持続期間、費用など異なるところがあるため、次の項目にそれぞれまとめているので参照ください。
関連記事:インフルエンザワクチンの副反応・副作用で起こる症状や出やすい人の特徴について解説!
帯状疱疹のワクチンにかかる費用
帯状疱疹のワクチンについては2種類あり、それぞれについて説明します。
いずれも予防接種になるため保険適用というわけではなく、施設により金額も様々ですが、費用面が問題なければ高い予防効果を示す②のシングリックスの方をおすすめいたします。
①1回接種ワクチン(乾燥弱毒生水痘ワクチン「ビケン」)
接種対象者は50歳以上の方です。
平均約8000円/回の費用になります。
弱毒化されたウイルスを使用します。
水痘ワクチンとして、小児に使用されているものと同じものです。
有効性は約50%で、5年を超えると有効性が低下すると言われています。
妊娠されている方、免疫機能に異常のある疾患(HIV感染症など)に罹患されている方、免疫抑制を起こす治療(ステロイド、シクロスポリンなど)を受けられている方には接種できません。
②2回接種ワクチン(シングリックス)
接種対象者は「50歳以上の者又は帯状疱疹に罹患するリスクが高いと考えられる18歳以上の者」です。
当院で行う場合は22000円/回のため、2回接種合計で44000円の費用になります。
高い予防効果を示したワクチンです。
予防効果は全年齢帯で90%以上と報告されています。
欧米では広く接種が推奨されており、高齢者への推奨ワクチンとなっています。
生ワクチンを接種できない免疫抑制状態の方でも接種可能です。
ただし、問題点もあります。
- 筋肉注射であり、注射部位の痛み、腫れ、発赤などの副反応が起こります。
- 2回の接種が必要です。初回の注射から2ヶ月空けて2回目を投与します。

コロナワクチンと帯状疱疹の関係性は?
コロナワクチンによる帯状疱疹発症のリスクについては様々な見解がされております。
コロナワクチン接種と、それによる帯状疱疹発症の関連性について、いくつかの文献では
“関連あり、帯状疱疹の発症リスクは上昇する”
と報告されているものもあれば、また他の文献では
“関連なし、ワクチン接種で発症リスクは上昇しない”
と報告されています。
ここからは私見になりますが…
他のワクチン接種においても帯状疱疹発症の報告があることはあるため、多かれ少なかれコロナワクチン接種による帯状疱疹発症との関連はあるように感じます。
ただ、それが他のワクチン接種と異なりどれほどの優位差があるのかについては今後更なる研究が必要になるかと思われます。
帯状疱疹の予防対策
帯状疱疹に罹患しないためにできる予防対策は、間違いなく予防接種をすることになります。
かかりつけの先生とも相談いただき、50歳以上の方はもちろん、18歳以上の方でも接種が推奨される方は帯状疱疹ワクチンの予防接種を検討されてください。
日常生活でできる予防対策としては規則正しい生活を送ること、適度に運動すること、過度にストレスを溜めないことなどです。
西春内科在宅クリニックができる対応
帯状疱疹が疑われる場合は近くの皮膚科クリニックへ紹介したり、在宅のため皮膚科受診が困難であれば当院で抗ウイルス薬の処方や疼痛のコントロールなどを行ったりしていきます。
また、当院ではシングリックスのみになりますが、帯状疱疹ワクチン接種も行っております。
帯状疱疹や帯状疱疹後神経痛を予防、軽症化すべくワクチン接種を検討されてみてください。

まとめ
帯状疱疹は80歳までに3人に1人はかかる病気と言われています。
場合によっては帯状疱疹後神経痛といって長い期間痛みなどの症状が続いてしまうこともあります。
部位によって様々な合併症も懸念されるため、早期治療介入が必要な病気です。
また、2023年6月末よりワクチン接種対象者も拡大されたため、該当する方はかかりつけの主治医とも相談のもと、ワクチン接種を検討されてみてはいかがでしょうか。
参考文献
日本皮膚科学会ホームページ
Shiraki K. et al. Open Forum Infect Dis. 2017; 4(1): ofx007.
国立感染症研究所,帯状疱疹ワクチン ファクトシート,平成29(2017)年2月10日.
J Eur Acad Dermatol Venereol. 2022 Apr 26;10.1111/jdv.18184.
JAMA Netw Open. 2022 Nov 1;5(11):e2242240.
Oxman MN, et al. N Engl J Med. 2005; 352(22): 2271–2284.
健康寿命を伸ばすためのポイントや気をつけるべき病気や疾患とは
皆さんは、「健康寿命」と「平均寿命」の違いをご存知でしょうか?
健康で長生きすることは、誰もが望むことですが、その実現には「健康寿命」という概念が重要になってきます。
一方で、「平均寿命」という言葉もよく耳にしますが、これとは何が異なるのでしょうか?
今回は、健康寿命と平均寿命の違いや、健康寿命を延ばすためのポイント、健康寿命を縮めてしまうかもしれない病気や疾患について解説していきます。
健康で長生きするためのヒントが満載ですので、ぜひ最後までご覧ください。
健康寿命の定義
健康寿命とは、一般的な健康状態で生活できる期間のことを指します。
つまり、病気や障害などによる制限がなく、自分の意思で日常生活を営むことができる期間です。
健康寿命には、肉体的、精神的、社会的な健康状態が含まれます。
ただし、高齢化によって機能が低下することは避けられないため、年齢に応じた生活の制限はあるものと考えられます。
関連記事:訪問診療と在宅診療(往診)の違いとは|利用基準や診療内容について
健康寿命の推移
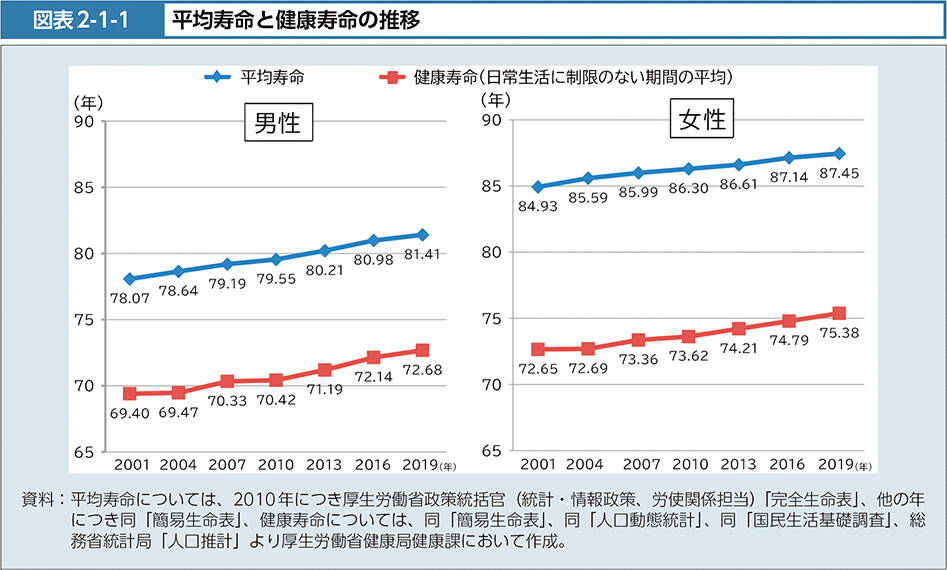
日本の健康寿命は、近年、延び続けています。
日常生活に制限のない期間(健康寿命)は、令和元年時点で男性が72.68年、女性が75.38年となっています。
それぞれ平成22年と比べて延びています(平成22年→令和元年:男性2.26年、女性1.76年)。
同期間における健康寿命の延びは、平均寿命の延び(平成22年→令和元年:男性1.86年、女性1.15年)を上回っています。
高齢化が進む中、高齢者における障害や疾患の発生率が高くなっています。
そのため、健康寿命が延びても、介護が必要な状況に陥る人が増えていることにも注意が必要です。
関連記事:心筋梗塞の危険な前兆と症状|後の生活や後遺症について
関連記事:老人性うつとは?|原因や特徴・認知症との違いを解説
健康寿命と平均寿命の違い
健康寿命と平均寿命は、どちらも人間の寿命に関する指標ですが、異なる意味を持ちます。
平均寿命とは、生まれた人たちが平均的に何歳まで生きるかを表す指標です。
つまり、あくまでも「生きる期間」を表します。
例えば、日本の男性の平均寿命は約81歳、女性の平均寿命は約87歳です。
これは、日本で生まれた男性が平均的に81歳まで生きることを意味し、
女性は平均的に87歳まで生きることができるということです。
一方、健康寿命は、「健康な状態で生きられる期間」を表す指標です。
つまり、あくまでも「健康で生きられる期間」を表します。
健康寿命は、健康な状態で日常生活を送ることができる期間を示すため、
平均寿命よりも人々の生活に密着した指標と言えます。
つまり、平均寿命は「生きる期間」を、健康寿命は「健康で生きる期間」を示す指標となります。
関連記事:脳卒中の原因、どんな人がなりやすいか、脳卒中の症状や前兆症状、予防対策をご紹介
関連記事:【治る認知症】高齢者がなりやすい水頭症の症状から原因、治療について解説
健康寿命を伸ばすメリット
健康寿命を延ばすことには、以下のような家計面や社会貢献面で、自分自身の人生においてのメリットがあります。
介護費用が減る
健康寿命を伸ばすことで、高齢期における介護の必要性を低減できます。
介護費用の軽減により、経済的な負担を軽くすることができます。
保険料が安くなる
健康寿命を伸ばすことで、健康保険や介護保険の保険料が安くなる場合があります。
長期にわたって健康を維持することで、保険料の支払い負担が軽減されます。
生活の質が向上する
健康寿命を伸ばすことにより、健康状態が良好な状態が続きます。
健康な状態で生活を続けことで、精神的なストレスや不安感が軽減され、生活の質が向上することが期待できます。
疾患リスクが低下する
健康寿命を伸ばすことで、疾患発症のリスクが低下する可能性があります。
健康的な生活習慣を維持することで、生活習慣病やがんなどの疾患発症のリスクが低減されいます。
関連記事:高脂血症になりやすい原因とは?脂質異常症との違いや治療について
関連記事:ロコモティブシンドロームとは?|予防や症状、原因について解説
健康寿命を伸ばすためのポイント
運動
運動は健康的な体を維持するために重要です。
適度な運動は心臓や肺、筋肉を強化し、骨密度を増やすことができます。
また、運動によって血糖値や血圧を下げることができ、肥満や生活習慣病のリスクを減らすことができます。
毎日の生活に少し運動を取り入れることが大切です。
具体的には、ウォーキングやジョギング、サイクリング、水泳、筋力トレーニングなどがおすすめです。
食事
健康的な食生活を送ることは、健康寿命を延ばす上でも重要です。
バランスのとれた食事を心がけることで、栄養素を適切に摂取し、肥満や生活習慣病のリスクを減らすことができます。
食事には、野菜や果物、豆類、全粒穀物、魚、肉、卵、乳製品など、様々な栄養素を含む食品をバランスよく取り入れるようにしましょう。
また、食事の回数や量にも注意が必要です。
過度な食事制限は健康に悪影響を与えることがあるため、無理なく健康的な食事を続けることが大切です。
定期的な検診
健康寿命を伸ばすためには、定期的な健康診断が欠かせません。
検診を受けることで、早期発見・早期治療ができ、病気や疾患の進行を防ぐことができます。
定期的な検診を受けることで、健康的な生活を送るためのアドバイスをもらうこともできます。
関連記事:高血圧の原因になりやすい食事や食べてはいけないものとは?
関連記事:【認知症外来監修】高齢者に多いせん妄とは?認知症との違いや症状、原因について解説
健康寿命を縮めてしまうかもしれない病気や疾患
全ての病気や疾患は心身共に負荷がかかります。
そういった意味では全ての病気や疾患が健康寿命を縮めてしまうのですが、特に健康寿命を縮めやすい疾患として以下などがあげられます。
健康的な生活習慣を心がけ、定期的な健康診断や検診を受けることが、健康寿命を延ばすために必要なことです。
生活習慣病
生活習慣病とは、運動不足や不規則な食生活、ストレスなどの生活習慣が原因となって発症する病気の総称です。
主に、糖尿病や高血圧、脂質異常症(高脂血症)、肥満症などが含まれます。
これらの病気は、予防に取り組むこと(規則正しい生活習慣など)が重要です。
がん
がんは、正常な細胞ががん細胞に変異して増殖し、周囲の組織を侵食する病気です。
普段の食生活や喫煙、過度な飲酒、過度の紫外線への曝露などが原因とされています。
がんは、早期発見、早期治療が重要です。
認知症
認知症は、脳の機能が低下して記憶力や判断力、言語能力などが障害される病気です。
加齢や遺伝、生活習慣などが原因とされています。
予防には、適度な運動やバランスのとれた食事、認知予防トレーニングなどが重要です。
脳血管・心血管疾患
脳梗塞や脳出血、心筋梗塞、心不全などの重大な疾患の総称です。
喫煙や生活習慣病(高血圧、高脂血症、糖尿病など)が原因とされています。
予防には、適度な運動やバランスのとれた食事、禁煙などが重要です。
関連記事:動脈硬化で起きる症状とは|改善方法や治すことはできる?
西春内科在宅クリニックができる対応
西春内科・在宅クリニックでは、健康寿命を延長させるための生活習慣のアドバイスや、健康寿命を短縮させないための健康診断・二次検診、健康寿命を短縮させ得る生活習慣病・認知症などの治療が行えます。
『少しでも健康で長生きしたい』そういった患者様のお声に寄り添うように診療を行っております。
ぜひ、お気軽にご相談下さい。
まとめ
今回は、健康寿命と平均寿命の違いや、健康寿命を延ばすためのポイント、健康寿命を縮めてしまうかもしれない病気や疾患について解説しました。
健康寿命を伸ばすことのメリットは、介護費用の削減や保険料の安価化、個人の人生を充実・豊かにすることなど、個人や社会にとって多岐にわたります。
健康寿命を伸ばすためには、適度な運動やバランスのとれた食事、定期的な検診などが重要です。
また、健康寿命を縮めてしまう可能性のある病気や疾患を予防するためにも、適切な予防策を取ることが必要です。
健康寿命を大切にし、健康的なライフスタイルを維持することが、より充実した人生を送るための重要なポイントとなります。
参考文献
アトピー咳嗽の原因はストレス?症状のチェック項目や治し方を紹介
咳は多くの人々が経験するとても一般的な症状の一つです。
しかし、その背後にはさまざまな原因が隠れていることがあります。
特に、咳が長引き、特定の時期や状況で症状が顕著になる場合、単なる風邪や環境の変化だけでなく、アトピー咳嗽の可能性も考える必要が出てきます。
この記事では、アトピー咳嗽の詳しい原因や症状、そしてその対処法について詳しく解説していきます。
アトピー咳嗽の原因
アトピー咳嗽は、その名称からも伺える通り、アトピー性の疾患の一つです。
しかし、アトピー咳嗽の特性や原因について、詳しく知っている人はまだ少ないかもしれません。
以下、この疾患の原因や簡単な概要について解説します。
疾患の概要
アトピー咳嗽は、アトピー性の免疫反応が原因となる、気道の炎症を主症状とする疾患です。
一般的にアトピーとは、体が過敏に反応することで、炎症や症状が生じる状態を指します。
アトピー咳嗽では、この反応が気道において生じ、持続的な咳という症状が現れます。
ストレスとの関係
ストレスはアトピー咳嗽の原因や悪化要因の一つです。
ストレスが加わることで、体の免疫バランスが乱れ、アトピー性の反応を引き起こす要因となり得ます。
特に、持続的なストレスや過度な緊張は、気道の炎症を引き起こす可能性が高まります。
日常生活の中でのストレス管理は、アトピー咳嗽の予防や治療において非常に重要です。
その他の原因
アトピー咳嗽の原因は、ストレスのみならず、様々な要因が絡み合っています。
アトピー咳嗽では咳が出やすくなっており、以下などの要因が引き金となって頑固な咳を引き起こします。
- 環境要因(タバコの煙や会話など)
- 遺伝(アレルギーになりやすい体質の遺伝)
- 乾燥した空気や冷たい空気への暴露
- 一部の食物や薬物
アトピー咳嗽は、多様な原因が絡み合って現れる疾患です。
ストレスもその重要な要因の一つとして位置づけられ、日常生活の中での適切なストレス管理が病状のコントロールに役立つと考えられます。
関連記事:乾燥で咳が止まらないのはなぜ?咳の特徴や悪化させないための方法を紹介
アトピー咳嗽かもしれない症状チェック項目
アトピー咳嗽は、一見すると通常の風邪や他の疾患に起因する咳と区別が難しいことがあります。
しかし、アトピー咳嗽には特有の症状や咳の特徴があります。
以下に、アトピー咳嗽の可能性がある症状のチェック項目の特徴を一つづつ解説しましょう。
持続するドライな咳
アトピー咳嗽の最も一般的な特徴は、持続する乾いた咳です。
この咳は、痰が伴わないことが多いのですが、症状が進行すると痰がからむこともあります。
痰の特徴
アトピー咳嗽の場合、痰が絡むときは、その痰は粘性が高く、透明または白色のことが多いです。
このような痰の特徴は、気道の炎症や過敏反応の結果として現れるものです。
夜間や早朝の咳
夜間や早朝、特に寝起きの時間帯に咳が強くなることもアトピー咳嗽の典型的な症状の一つです。
これは、横になることで気道の状態が変わり、炎症が強まることが原因とされています。
特定の刺激による咳の悪化
強い香りや冷たい空気、乾燥した環境、またはタバコの煙など特定のアレルゲンに触れた際に咳が悪化することがあります。
これは、アトピーの過敏反応が気道で生じていることを示唆しています。
声のかすれや喉の痒み
咳だけでなく、声のかすれや喉の痒みもアトピー咳嗽の症状として現れることがあります。
これは、気道の炎症が声帯や喉の周辺にも影響を及ぼしていることを示しています。
過去のアトピー歴
アトピー性皮膚炎やアレルギー性鼻炎など、他のアトピー性疾患の既往歴がある場合、アトピー咳嗽のリスクが高まることが知られています。
効果的な治療の反応
アトピー咳嗽の疑いがある場合、アトピー性の炎症を抑制する治療が効果的であることが多いです。
例えば、ステロイド薬の吸入などが効果的である場合、アトピー咳嗽である可能性が高まります。
以上のチェック項目を通じて、自分の咳がアトピー咳嗽に起因するものなのか、一般的な咳とは異なる特性や症状があるのかを把握することができます。
もし複数の項目に該当する症状がある場合には、早めに専門医の診断を受けることをおすすめします。
アトピー咳嗽はうつる可能性があるの?
アトピー咳嗽についての理解が深まってくると、多くの人々が次に抱く疑問は「この疾患は他人にうつるのか?」ということでしょう。
ここでは、アトピー咳嗽が他人に感染する可能性について、科学的な背景とともに詳しく解説します。
アトピー咳嗽の本質
まず基本的に理解すべきことは、アトピー咳嗽は感染性の疾患ではないということです。
アトピーは体の免疫システムが過敏に反応することで起こる疾患であり、特定のウイルスや細菌によって引き起こされるものではありません。
感染とアトピーの違い
一般的な感染症は、ウイルスや細菌などの病原体が体に侵入することで症状が現れます。
これに対して、アトピー性の疾患は、外部の刺激やアレルゲンに対する体の過敏な反応が原因となっています。
したがって、他人からの感染によってアトピー咳嗽が発症することは考えられません。
遺伝的要因
アトピー性疾患の背後には遺伝的な要因が関与していることが知られています。
つまり、家族内でアトピー性疾患を持つ人がいると、同じ家族内でアトピーが発症するリスクは高まるとされています。
これは「感染」ではなく、遺伝的な素因の結果です。
環境要因の影響
アトピー咳嗽の発症には、遺伝的要因以外にも環境的な要因が影響していることが指摘されています。
一定のアレルゲンにさらされること、生活環境の変化、ストレスなどがアトピーの症状を引き起こすトリガーとなることがあります。
他の疾患との混同
アトピー咳嗽の症状は、他の感染症の症状と似ていることがあります。
しかし、これは症状の類似性に過ぎず、アトピー咳嗽自体が感染するわけではありません。
上記のことを考慮し、疾患の理解を深め、正確な情報を得ることが重要です。
また、アトピー咳嗽を疑う症状が現れた場合には、早めに専門医の診断を受けることをおすすめします。
関連記事:免疫力を高める方法や食べ物について|低下してしまう原因も解説
咳喘息やコロナとの違いは?
咳や呼吸に関する症状をもたらす疾患や状態は多岐にわたります。
特にアトピー咳嗽、咳喘息、そして新型コロナウイルス感染症(COVID-19)は、一般の人々の間でも大きな関心を集めています。
それぞれの疾患や状態が持つ特徴や違いを知ることで、適切な対応や治療方法を選択する手助けとなります。
アトピー咳嗽
原因
アトピー性疾患の一つで、体の免疫システムが過敏に反応し、炎症を引き起こす。
主な症状や特徴
長期間持続する乾いた咳、咽頭違和感、夜間から明け方の増悪、会話や喫煙、冷気など特定の状況で増悪しやすい、咳止めや気管支拡張薬が効かないなど
感染性
アトピー咳嗽自体は感染しない。
新型コロナウイルス感染症(COVID-19)
原因
新型コロナウイルス(SARS-CoV-2)による感染症。
主な症状
発熱、乾いた咳、息切れ、筋肉痛、疲労感など。味覚や嗅覚障害をもたらすこともある。
肺炎を引き起こすと重症化に至るケースもある。
感染
主に飛沫感染で他人に感染する可能性がある。
関連記事:2025年最新の新型コロナ「ニンバス(NB.1.8.1株)」の症状は?重症化・後遺症のリスクについて解説
疾患の違いのポイント
発症のメカニズム
アトピー咳嗽や咳喘息は、体内の免疫システムや気道の炎症反応が関与するが、COVID-19はウイルス感染によるもの。
感染性
アトピー咳嗽や咳喘息は感染症ではないため、他人に感染するリスクはない。
一方、COVID-19は感染症であるため、飛沫を介して他人に感染する可能性がある。
治療方法
アトピー咳嗽や咳喘息の治療は、主に症状を和らげるための薬や、ステロイド薬、原因となるアレルギー物質を避けることなどが中心となる。
COVID-19の場合は、ウイルスに対する薬や症状を和らげる治療が一般的に行われる。
咳や呼吸に関する症状が現れたとき、それが何によるものか正確に判断することは難しいことが多いです。
しかし、その症状の背後にある疾患や状態を理解することで、適切な診断や治療を受けることができます。
何か症状が気になる場合は、必ず医師に相談し、適切な指導を受けるようにしましょう。
アトピー咳嗽は自然治癒する?
アトピー咳嗽の患者さんやそのご家族からよく受ける質問の一つに、「アトピー咳嗽は自然治癒するのか?」というものがあります。
この質問の背景には、患者さんたちの強い願望があるのは間違いありません。
誰しも、薬や治療を行わずに自然に治ることを望むものです。
では、アトピー咳嗽は実際に自然治癒するのでしょうか。
自然治癒する可能性
一般的に、ある疾患や症状が自然治癒するかどうかは、その疾患の原因や成り立ち、患者の体質や生活環境など多くの要因が関係してきます。
アトピー咳嗽についても、完全に自然治癒するかは一概には言えません。
しかし、以下のようなケースでは自然治癒の可能性が考えられます。
初期段階や軽度の症状
初期段階や軽度の症状の場合、体の自然な免疫反応や生活習慣の改善、ストレスの軽減などで症状が改善されることがあります。
原因となる刺激物の除去
アトピー咳嗽の原因となる刺激物(例: アレルギー物質、タバコ、寒暖差など)を適切に避けることで、症状が改善されることが期待されます。
成長とともに
お子さんの場合、成長とともに体質が変わることでアレルゲンに対する過敏性が変化しアトピー咳嗽の症状が改善されることもあります。
自然治癒を待つリスク
アトピー咳嗽の症状が強い場合や非常に長期間続く場合、自然治癒を待つだけではなく、適切な治療を受けることが重要です。
長期間症状が放置されると、日常生活に影響を及ぼすだけでなく、他の疾患の症状に気付かなかったり、他の疾患を起こすリスクも高まることが考えられます。
アトピー咳嗽が自然治癒するかどうかは、個人の体質や症状の程度、生活環境の変化など多くの要因によって異なります。
自然治癒を期待することはできますが、症状が長期化している場合には適切な診断や治療を受けることで、より早く症状の改善を目指すことが最善の策と言えるでしょう。
関連記事:新型コロナの後遺症の一覧と症状が長引くときの対処法
アトピー咳嗽の治し方
アトピー咳嗽は、その名の通りアトピー性の反応が原因となる咳の一種です。
こちらでは、アトピー咳嗽の治し方として、市販薬からクリニックでの治療方法までを詳しく解説します。
市販薬による対処法
アレグラ、アレジオンなどアトピー症状を和らげる抗アレルギー薬を内服することで過剰なアレルギー反応を抑制し、症状緩和に繋がることが期待できます。
アトピー咳嗽の症状が軽度の場合には、このような市販薬での対処も一つの選択肢です。
ただし、効果の現れ方は個人差があるため、内服していても症状が続く場合には医師の診断を受けることが推奨されます。
また、薬局では様々な抗アレルギー薬が市販されています。
効果や内服後の眠気の程度などそれぞれの薬の特徴や効果、副作用などを理解した上で選択することが重要です。
分からない場合には医師や薬剤師に相談してみましょう。
クリニックでの治療方法
アレルギー検査
アトピー咳嗽の原因となるアレルギー物質を特定するための検査を受けることが可能です。
原因となる物質を特定することで、それを避ける生活習慣の指導や、特定の治療法の選択が可能となります。
吸入ステロイド薬
重度のアトピー咳嗽の場合、吸入ステロイドの使用が推奨されることがあります。
炎症を抑制する効果があり、咳の症状を和らげることが期待されます。
免疫療法
アレルギーの原因となる物質に対する体の反応を緩和させる治療法。
アトピー咳嗽の原因となるアレルギー物質を微量から徐々に増やして接種し、体の過敏な反応を抑制することを目的としています。
長期にわたって治療が必要なケースもあるため、適応や注意点など医療機関でしっかりと説明を受けるようにしましょう。
生活習慣の指導
アレルギー物質を避けるための生活習慣の指導や、ストレスを軽減するためのアドバイスなどが含まれます。
日常生活の中での工夫や改善点を見つけ出すことで、症状の軽減や再発の予防に繋がります。
アトピー咳嗽の治し方は、症状の重度や個人の体質、生活環境などに応じて異なります。
市販薬での対処から、専門のクリニックでの治療まで、様々な選択肢がありますので、自身の症状や状況に合わせて最適な方法を選ぶことが大切です。
症状が続く場合や重度の場合には、早めに専門医の診察を受けることをおすすめします。
西春内科在宅クリニックができる対応
西春内科・在宅クリニックでは、丁寧な問診・診察を行い、原因特定のための検査を行います。
アレルギー性の反応だった場合、吸入ステロイドの処方やアレルギー薬の投与など、具体的な治療方法を実施。
生活環境などをお伺いし、掃除の方法や、ペットとのかかわり方の指導など必要に応じた指導を行います。
また、当院ではアレルギーの原因物質に少しずつ身体を慣らしていく舌下免疫療法を行うことが出来ます。
咳が長く続いている場合は原因が様々ですので、まずはお気軽にご相談ください。
まとめ
アトピー咳嗽という疾患は、多くの人々の生活の中で注目されるべきトピックとなっています。
本記事を通じて、少しでも理解の手助けになったのであれば幸いです。
アトピー咳嗽は、市販薬やクリニックでの治療、生活習慣の見直しといった多岐にわたる治療法が存在します。
市販薬を使用する際は、効果・副作用を理解して使用することが大切です。
また、市販薬を使用していても症状が長引く場合は医療機関に相談しましょう。
参考文献
‣Irwin RS, Baumann MH, Bolser DC, et al. Diagnosis and management of cough executive summary: ACCP evidence-based clinical practice guidelines. Chest. 2006;129(1_suppl):1S-23S.
‣Fujimura M, Ogawa H, Nishizawa Y, Nishi K. Comparison of atopic cough with cough variant asthma: is atopic cough a precursor of asthma? Thorax. 2003;58(1):14-18.
‣Fujimura M. Pathophysiology, diagnosis and treatment of cough in atopic bronchial asthma and atopic cough. Allergology International. 2008;57(3):265-270.
アルツハイマーになりやすい人の特徴は?認知症との違いや原因、初期症状について
アルツハイマー型認知症は、認知症の中では最も多い疾患です。
アルツハイマー型認知症の特徴的な初期症状に「物忘れ」がある一方で、物忘れがあったからと言って、必ずしもアルツハイマー型認知症とは限りません。
偽性認知症といって、偽物の認知症が隠れていることがあります。
今回は、最近物忘れが気になるという方のために「アルツハイマー型認知症」について詳しく紹介いたします。
アルツハイマー型認知症とは
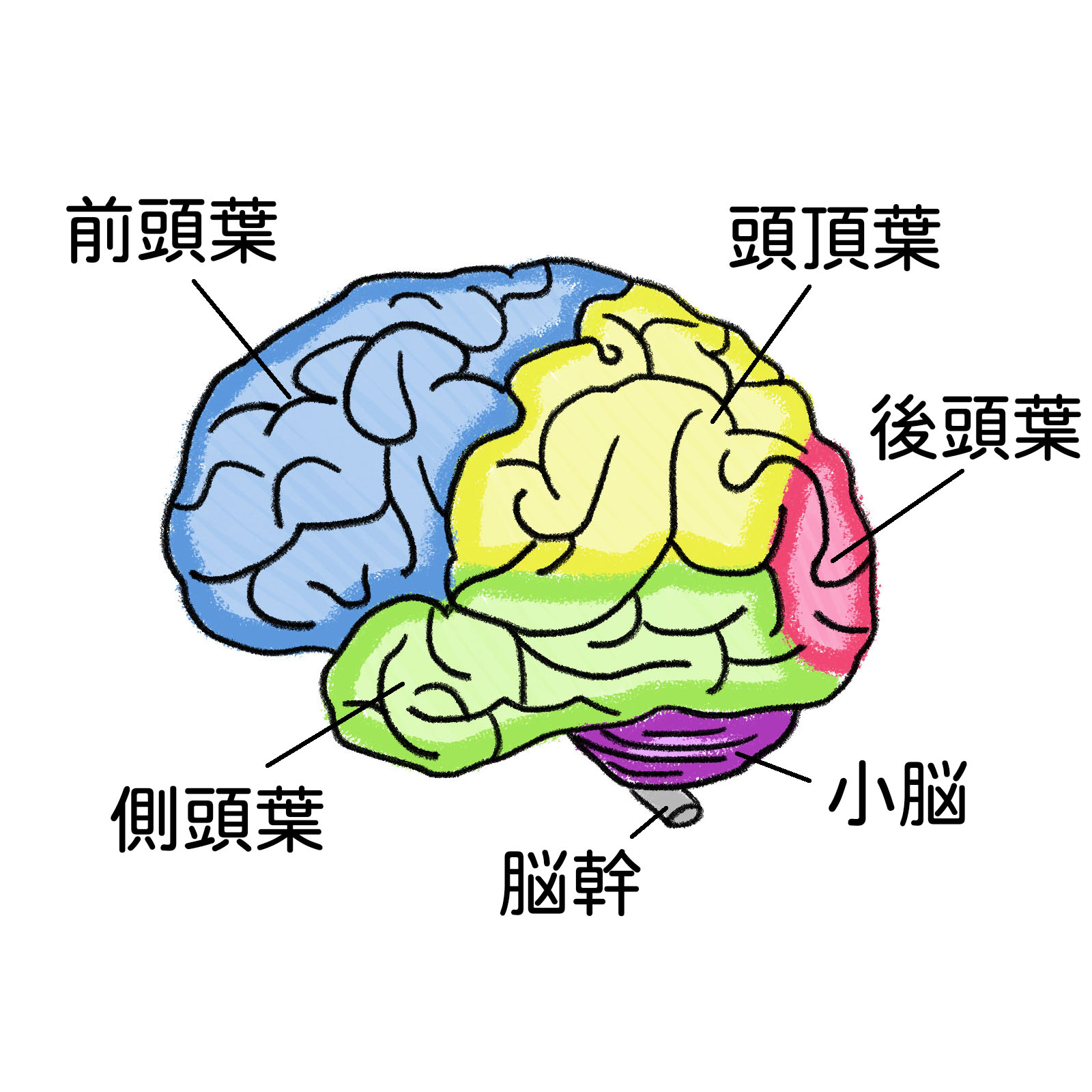
日本における65歳以上の認知症の人の数は、約600万人(2020年現在)と推計され、2025年には約700万人(高齢者の約5人に1人)が認知症になると予測されております。
アルツハイマー型認知症は、認知症の中で最も多く、脳の神経が変性(形が壊れて本来の働きができなくなること)し、その結果少しずつ脳が萎縮していく過程でおこる認知症です。
アルツハイマー型認知症になる原因
アルツハイマー型認知症は、アミロイドβやタウタンパクというタンパク質が脳に異常に溜まることにより発症します。
脳に溜まったタンパク質が、脳神経の変性を引き起こすことで、脳のなかでも記憶に関わる海馬という器官から萎縮が始まり、徐々に脳全体に広がっていきます。
少し分かりにくいので、たとえ話をします。
脳の細胞1つ1つが家で、その中に人が住んでいたとします。人が毎日生活していれば、当然そこからゴミがでます。それが、上述したタンパク質です。
若いころはちゃんとゴミ捨てに行くため、ゴミが溜まることは無いのですが、高齢になるにつれてゴミ捨てをサボるようになります。
そうすると、少しずつゴミが溜まっていき、いつしか自宅はゴミ屋敷になってしまいます。
自分が出したゴミが長年に渡って溜まりに溜まり、いよいよゴミに埋もれて家主が死んでしまった、特にこういった現象は記憶をつかさどる場所で起きやすい、これがアルツハイマー型認知症のイメージです。
つまり、アルツハイマー型認知症は、症状が出るずいぶん前から進行が開始しており、発症した時には、既にゴミ屋敷が完成してしまっているため、治療が困難という現状があります。
ちなみに、なぜ脳にたんぱく質が溜まってしまうのか(なぜゴミ出しをサボるようになるのか)は、現段階でははっきりとした原因は解明されていません。
現在、この溜まったゴミを処理できるような薬の開発が、世界各国で行われています。
アルツハイマー型認知症の初期症状について
アルツハイマー型認知症の代表的な初期症状は、記憶障害、いわゆる「物忘れ」です。
昔のことはしっかりと覚えているのですが、新しい情報を記憶するのが困難になってきます。
そのため、何度も同じ話をしてしまったり、片付けたことを忘れて探し物をしていることが増えたりします。
正確には記憶の障害では無いのですが、見当識障害といって、初期では特に時間の感覚がなくなることがあります。
また、実行機能障害も気を付けなければならない症状です。
いつもは出来ていたことが出来なくなる、段取りが悪くなることを指します。
良く例に挙げられるのは、料理好きのお母さんの料理の味が変わった、調理に時間がかかるようになったなどです。
記憶障害や実行機能障害のことを、認知症の中核症状と呼びます。
中核症状は、脳の神経細胞の障害によって起こる認知機能障害です。
しかし、認知症では、その中核症状に加えて、環境要因や心理要因などが加わり、結果として様々な精神症状や行動障害が出現し、それをBPSD(Behavioral and psychological symptoms of dementia)と呼びます。
アルツハイマー型認知症の初期に見られるBPSDとしては、次の2つがあります。
アパシー(apathy)と呼ばれる、日常生活において、さまざまな場面で、やる気や関心が失われていく状態です。
周囲からは、無気力に感じられたり、だらしなくなったなどと言われることがあります。
はっきりと目に見えて現れるものではありません。そのため、周囲の人たちも症状の進行に気づくのが遅れてしまいがちです。
もう一つが、物取られ妄想です。短期の記憶が失われやすいために、自分で片づけたにも関わらず、片づけたことを忘れてしまうため、無くなってしまったと誤解してしまいます。
結果として、誰かに取られてしまったという妄想(明らかに間違った内容を信じてしまい、周囲が訂正しようとしても受け入れられない考え)に繋がっていきます。
アルツハイマー型認知症になりやすい人の特徴
厚生労働省の統計では、アルツハイマー型認知症の男女比は1:1.4と、やや女性が多くなっています。
しかし、日本における平均寿命は女性の方が長く、高齢になればなるほど認知症になりやすいことを考えると、この比率は正確では無いのかもしれません。
閉経後の女性ホルモンの低下が、アルツハイマー型認知症の誘因になるという考え方もあります。
また、生活習慣の観点からも、アルツハイマー型認知症の研究は進んでいます。高血圧、糖尿病、脂質代謝異常症・食生活・運動不足、アルコールなど、さまざま指摘があります。
アルツハイマー型認知症と遺伝の関係性
アルツハイマー型認知症の遺伝については、2つの側面があります。
家族間の遺伝の問題と、個人が持つ遺伝子の問題です。
まず、家族間の遺伝が関係するとされる家族性アルツハイマー型認知症と、遺伝は関係しない孤発性アルツハイマー型認知症についてです。
アルツハイマー型認知症の約90%は、遺伝と関係のない孤発性アルツハイマー型認知症で、全体の約5%が遺伝と関係するアルツハイマー型認知症と言われています。
それとは別に、症状の出現をより高めてしまう性質を持つ遺伝子があり、それを感受性遺伝子と呼びます。
現在では、アルツハイマー型認知症の発症に関係する感受性遺伝子が多く見つかっていますが、その中でも特に関係性が深く、危険性が高いとされているのが、アポリポタンパクE4遺伝子(APOE4)です。
この遺伝子は日本人の約10~15%が保有しています。この感受性遺伝子があると3~5倍アルツハイマー型認知症を発症しやすいとされています。
感受性遺伝子そのものが発症の原因になるわけではありません。感受性遺伝子を持っている人が、生活習慣やほかの病気などと複合的に関係して認知症の発症に至ります。
そのため、発症のリスクを高める1つの要因と考えるべきです。
アルツハイマーと認知症の違いは?
アルツハイマーと認知症は違うものと思われがちですが、先述した通り、アルツハイマー型認知症とは認知症の中のひとつです。
アルツハイマー型認知症と加齢に伴う物忘れの違いは?
アルツハイマー型認知症による記憶障害は、加齢による物忘れと異なり、体験を丸ごと忘れる点が特徴です。
例えば、昨日財布をどこにしまったかを忘れてしまったと言うのと、財布をしまったこと自体を忘れてしまうのでは、大きな違いがあります。
アルツハイマー型認知症でみられるのは後者です。
結果的に、財布が見当たらない状況に陥り、混乱した結果、「財布は誰かに盗まれたに違いない」と自分を納得させる理解をし、ものとられ妄想という症状が出現します。
関連記事:認知症が一気に進む原因や知っておきたい予防と対策について
アルツハイマー患者の寿命について
アルツハイマー患者は、発症してから約10年が平均余命とされますが、進行速度には個人差が大きく、あくまで平均であるというのが、実際に診療していての印象です。
また、実際には誤嚥性肺炎など、認知症に伴う合併症によって亡くなることもしばしばです。
アルツハイマー型認知症の診断基準
アルツハイマー型認知症の診断基準について見てみましょう。
詳細は下記の通りなのですが、注目してほしいのは、「特定の検査で引っかかったら」という項目は見当たりません。
アルツハイマー型認知症の検査はあくまで診断の補助であって、診断において最も重要なのは、
「今までできていたこと(若いころには問題なくできたこと)が、明らかに出来なくなってきている」
ということ、そしてそのために「日常生活に支障が出てきている」ということです。
アルツハイマー型認知症の診断基準【ICD-10】
G1.以下の各項目を示す証拠が存在する.
(1) 記憶力の低下
新しい事象に関する著しい記憶力の減退.重症の例では過去に学習した情報の想起も障害され,記憶力の低下は客観的に確認されるべきである.
(2) 認知能力の低下
判断と思考に関する低下や情報処理全般の悪化であり,従来の遂行能力水準からの低下を確認する.
(1)(2)により、日常生活活動や遂行能力に支障をきたす.
G2. 周囲に対する認識(すなわち,意識混濁がないこと)が, 基準 G1 の症状をはっきりと証明するのに十分な期間, 保たれていること.せん妄のエピソードが重なっている場合には認知症の診断は保留.
G3.次の 1 項目以上を認める.
(1)情緒易変性
(2)易刺激性
(3)無感情
(4)社会的行動の粗雑化
G4. 基準 G1 の症状が明らかに 6 か月以上存在していて確定診断される.
アルツハイマー型認知症の病院での検査
アルツハイマー型認知症の検査は、大きく分けて「神経心理学的検査」と「画像検査」に分かれます。
神経心理学検査
「神経心理学検査」は、簡単な質問や作業によって行われる検査です。
最も広く行われているのは、長谷川式簡易知能評価スケール(HDS-R)ではないでしょうか。HDS-Rは、記憶を中心とした大まかな認知機能障害を調べる検査です。
日付や場所、単語の記憶や、単純な計算などを行います。
30点満点中20点以下だった場合、認知症の疑いが高いとされていますが、点数が悪くても、すぐに認知症と診断されるわけではありません。
その他にも、MMSEや時計描画テストなども、比較的行われることが多いです。
画像検査
「画像検査」では、頭部CTや頭部MRIが多く実施されています。
両者とも、脳の形をみる検査になります。アルツハイマー型認知症によって脳が萎縮していきますが、その萎縮の仕方などを診断の補助としています。
また、これらの検査は、その他の病気によって、認知症のような状態になってしまった病気を発見するのに有用です。
代表的な疾患に、特発性正常圧水頭症と慢性硬膜下血腫があります。
それぞれの病気についての詳細は割愛しますが、これらの病気は正しく治療することで回復する可能性があります。
アルツハイマー型認知症の病院で治療ついて
現在、日本で使用されているアルツハイマー型認知症の治療薬は、全部で4種類あります。
2018年8月より、フランスでは、これらの薬の使用が保険適用外となりました。
有効性の面で、これらの薬の投与が、行動の障害やQOL(生活の質)、施設入所までの期間などに与える影響が十分に確立されていないと指摘しています。
簡潔に言えば、アルツハイマー型認知症に対して効果があったと十分に立証できていないのです。
さらに、安全性の面においても、色々な持病を持っていることが多い高齢者にとって、特に消化器や循環器などに対して、副作用のリスクがあると追記しています。
こうした有効性・安全性の評価を踏まえ、公的医療保険を適用するのは適切ではないという結論に至りました。
日本でも、もちろんこういった議論は継続しています。
日本神経学会のガイドラインでは、認知症の治療薬の処方を強く推奨していますが、奥村泰之氏(東京都医学総合研究所)など、推奨を弱めるか、強く推奨する年齢層を限定する必要があると提言している研究者もいます。
少し大雑把な説明になるかもしれませんが、現在使用されている抗認知症薬は、「効果があるかもしれないし、無いかもしれない」といったレベルの薬であり、副作用のことも考慮すると、使用は慎重に行うべきということです。
しかし、アルツハイマー型認知症に対する新薬開発は、世界中で行われています。
そして、2022年6月にアメリカにて「アデュカヌマブ」が承認されました。
世界初の治療薬として期待される中、同月22日に日本での承認について審議が行われました。厚生労働省の専門部会は、現時点ではアルツハイマー病の治療薬として承認するべきではないと判断し、継続審議となりました。

日頃からできるアルツハイマー予防対策
アルツハイマー型認知症の予防に効果的な方法はいくつかありますが、明らかに効果が実証されたものはありません。
しかし、実証されてないからと言って、効果がないということでもありません。
アルツハイマー型認知症は、糖尿病や高血圧、脂質代謝異常といった生活習慣病と深い関わりがあります。
そのため、生活習慣病を予防することが認知症の原因疾患及び認知症の予防に繋がるということです。
そのためには、適度な運動や、食生活の見直しなど、当たり前のようで実際には難しいことに、取り組んでいくことが大切になります。
特に筆者は糖尿病との関連について注目しています。
具体的には、糖尿病の方はそうでない方と比べると、アルツハイマー型認知症に約1.5倍なりやすいとの報告があります。
また、糖尿病のコントロールが悪い(糖尿病が未治療もしくは上手くいっていない)アルツハイマー型認知症患者さんは、抑制を欠いた言動が目立つなど、BPSDの症状が強くでる印象を持っています。
いずれにせよ、若いころから健康に留意し、病気があってもきちんと治療しておくことが、結果的にアルツハイマー型認知症の予防に繋がっていく可能性があるということです。
関連記事:物忘れがひどくなる原因は?|認知症との違いや物忘れ対策について
家族がアルツハイマー患者になったときの向き合い方
家族がアルツハイマー型認知症になった時、どのように関われば良いのでしょうか。
アルツハイマー型認知症では、今まで出来ていたこと、分かっていたことが、少しずつできなくなる、わからなくなっていきます。
人間は、分からないという状況をとても不快に感じます。
家族の方は、特に自分のご両親であればなおさら、元気なころの印象が強く残っているため、「できる」「わかる」と言う前提で関わってしまいがちです。
しかし、認知症患者さんの中では、確実にできること、わかることが減っているため、その立場になって接することで、関わり方は変わってくると思っています。
以下に、公益社団法人認知症の人と家族の会が提唱する「認知症」の人のために家族が出来る10ヵ条を掲載します。
アルツハイマー型認知症に特化したものでは無いですが、是非参考にしていただけたらと思います。
- 見逃すな「あれ、何かおかしい?」は、大事なサイン。
認知症の始まりは、ちょっとしたもの忘れであることが多いもの。単なる老化現象とまぎらわしく、周囲の人にはわかりにくいものです。あれっ、もしかして?と気づくことができるのは、身近な家族だからこそです。 - 早めに受診を。治る認知症もある。
認知症が疑われたら、まず専門医に受診すること。認知症に似た病気や、早く治療すれば治る認知症もあるのです。また、適切な治療や介護を受けるには、アルツハイマー型認知症や脳血管性認知症などをきちんと診断してもらうのは不可欠です。 - 知は力。認知症の正しい知識を身につけよう。
アルツハイマー型認知症と脳血管性認知症では、症状の出方や進行、対応が違います。特徴をよく知って、快適に生活できるよう、その後の家族の生活や介護計画づくりに役立てましょう。 - 介護保険など、サービスを積極的に利用しよう。
介護保険など、サービスを利用するのは当然のこと。家族だけで認知症の人を介護することはできません。サービスは「家族の息抜き」だけでなく、本人がプロの介護を受けたり社会に接したりする大事な機会です。 - サービスの質を見分ける目を持とう。
介護保険サービスは、利用者や家族が選択できるのが利点。質の高いサービスを選択する目が必要です。また、トラブルがあったときは、泣き寝入りせず、冷静に訴える姿勢を持ちましょう。 - 経験者は知恵の宝庫。いつでも気軽に相談を。
介護経験者が培ってきた知識や経験は、社会資源の一つ。一人で抱え込まずに経験者に相談し、共感し合い、情報を交換することが、大きな支えとなります。 - 今できることを知り、それを大切に。
知的機能が低下し、進行していくのが多くの認知症です。しかし、すべてが失われたわけではありません。失われた能力の回復を求めるより、残された能力を大切にしましょう。 - 恥じず、隠さず、ネットワークを広げよう。
認知症の人の実態をオープンにすれば、どこかで理解者、協力者が手をあげてくれるはず。公的な相談機関や私的なつながり、地域社会、インターネットなどのさまざまな情報を上手に使い、介護家族の思いを訴えていきましょう。 - 自分も大切に、介護以外の時間を持とう。
介護者にも自分の生活や生甲斐があるはず、「介護で自分の人生を犠牲にされた」と思わないように自分自身の時間を大切にしてください。介護者の気持ちの安定は、認知症の人にも伝わるのです。 - 往年のその人らしい日々を。
認知症になっても、その人の人生が否定されるわけではありません。やがて来る人生の幕引きも考えながら、その人らしい生活を続けられるよう、家族で話し合いましょう。
出典元:「認知症」の人のために家族が出来る10ヵ条
西春内科在宅クリニックができる対応
西春クリニックでは認知症外来を行っております。
常勤の医師が、認知症の診療にあたり、CTなどの精密検査を行うことも可能です。
まとめ
2022年6月時点の日本において、アルツハイマー型認知症を完治させるための有効な治療法はありません。
アメリカでの新薬を皮切りに、さらなる治療の進展が待たれます。
また、アルツハイマー型認知症は早期発見が回復のカギとなることもあります。
物忘れが気になったら、お気軽に当院または最寄りのクリニックへ相談する様にしましょう。
参考資料
認知症|こころの病気を知る|メンタルヘルス|厚生労働省 (mhlw.go.jp)
アルツハイマー病と認知症支援 | 日本 | Alzheimer’s Association
種類別認知症の原因と症状 | 認知症ねっと (ninchisho.net)
【医師監修】認知症の検査方法とは?種類や診断の流れ・注意点まで詳しく解説|サービス付き高齢者向け住宅の学研ココファン (cocofump.co.jp)
エーザイ共同開発の世界初「アルツハイマー病治療薬」欧米で評価二分…日本での承認は<WBS>|テレ東プラス (tv-tokyo.co.jp)
認知症は遺伝する?原因やリスクを正しく理解しましょう。 | 健達ねっと (mcsg.co.jp)
もし、家族や自分が認知症になったら 知っておきたい認知症のキホン | 暮らしに役立つ情報 | 政府広報オンライン (gov-online.go.jp)
物忘れがひどくなる原因は?|認知症との違いや物忘れ対策について
ついさっき話したことを思い出せない
同じ話を何度も繰り返す
など、年齢が上がるにつれ、物忘れやそれに伴った症状に悩まさせれる人は多いのではないでしょうか。
自分だけでなく、ご家族の物忘れに悩まされている人もいるかと思います。
そこで今回は、物忘れについて詳しく解説していきます。
物忘れがひどくなる原因
物忘れがひどくなる原因については様々です。
1つずつ詳しくみていきましょう。
加齢
物忘れの原因が、特に重い病気などではなく加齢による物忘れということもあります。
加齢による物忘れの特徴として、「うっかり」物忘れであることが挙げられます。
- 物忘れについて周りの人に指摘されたときに「そうだった!」と思い出せること
- 指摘されても怒ったりせず、受け入れることができること
こういった場合は加齢によるものの可能性が高いです。
他にも以下のような特徴がありますので、実際の症状と比べてみてください。
加齢による物忘れの他の特徴
- 物忘れを指摘されても素直に受け入れて、怒ったり、隠したりしない
- 自分が忘れっぽくなっていることを認識している
- 家事や趣味など普段の生活で繰り返しおこなっていることはいつも通りにできる
認知症
物忘れの原因として、加齢以外で考えられる最も可能性が高いものは認知症です。
認知症は、脳の機能が低下することで記憶力だけでなく、計算ができなくなったり、家事ができなくなったりと様々な症状が出てきます。
また、それを本人が自覚できないことも特徴の一つです。
認知症による物忘れの特徴
- 自分で物忘れを自覚できない
- 人に指摘されると、取り繕ったり、隠したりしようとする
- 怒りっぽくなる
- 家事や趣味など普段の生活で繰り返しおこなっていることでも出来なくなる場合がある
その他の病気
物忘れは、加齢や認知症以外に、様々な脳の病気でおこる場合があります。
慢性硬膜下血腫、脳腫瘍、水頭症など原因となる病気はいくつかあります。
これらの病気にはそれぞれ特徴的な症状があったり、頭のCTやMRIなどの検査でわかることがあります。
慢性硬膜下血腫
慢性硬膜下血腫は、転倒して頭を打ったあとに起きてくることが多いです。
転倒した直後ではなく、1週間から2週間かけて脳の隙間に血がたまることで、認知症のような症状がでたり、他にも様々な症状が出てくることが考えられます。
脳腫瘍
脳腫瘍は、いわゆる脳のできものです。
一般的にいう「がん」と良性の腫瘍の2種類にわけられますが、脳腫瘍の場合は良性であっても大きくなると、脳の組織を圧迫して症状が出ることもあり、早めの医療機関の受診が重要です。
症状としては、頭痛や吐き気、普段と様子が違うなど、腫瘍の部位によって症状が異なります。
水頭症
脳の中を巡っている水分がつまってしまい、脳の機能に影響が出る病気です。
症状としては、認知症のような症状が出ることに加え、歩いているときに転びやすくなったり、尿の失禁をしやすくなるなどの特徴があります。
場合によっては手術が必要なこともありますので、こちらも早めの医療機関の受診が必要となります。
加齢による物忘れと認知症の違いは?
加齢による物忘れと認知症は症状が異なります。
加齢による物忘れは「記憶を思い出す能力が衰える」のに対して、認知症では「物事を記憶すること自体が難しくなる」という違いがあります。
たとえば、人と約束をしたときに、約束をしたことは覚えているが、どこで何時にという詳しい内容を忘れてしまうのが加齢による物忘れの特徴です。
それに対し、認知症の場合は、そもそも約束をしたこと自体を忘れてしまうのです。
このように新しく何かを記憶することが難しくなるのが認知症の特徴で、本人もそれを自覚できません。
関連記事:認知症が一気に進む原因や知っておきたい予防と対策について
物忘れがひどくなってきた時にできる対策法
物忘れがひどくなってきたとき、日常生活でできる対策をご紹介します。
睡眠時間を伸ばす
寝ている時間に脳が海馬という部位を働かせて記憶の処理を行っています。
海外の研究で、睡眠時間が短くなると脳の老化が早く進む、という研究もありますので、睡眠不足にならないようにすることは、物忘れの進行を少しでも防ぐ可能性があります。
運動習慣をつける
運動をすることは、糖尿病や高血圧などの生活習慣病の改善に重要なことは聞いたことがあるかと思います。
メタボリックシンドローム自体が物忘れのリスクを高くするとも言われており、運動でこれを改善することは物忘れには効果的です。
さらに、運動自体が、体だけでなく脳の健康にも良い影響があることが最新の研究で多く報告されています。
1日10分の運動は身体と脳のどちらにもいい影響があり、これが物忘れを防ぐことに繋がります。
食生活を見直す
食事も物忘れの対策として非常に重要です。
私たちが普段口にする食品の中でも、イワシやサバなどの青魚、ナッツ類、肉類などは体を健康に保ち、さらに物忘れになりにくい成分が入っており、物忘れ対策になることが期待できます。
もちろん、何かの食品に偏ることなく、バランスの良い食事というのが頭と体両方の健康には非常に重要です。
関連記事:アルツハイマーと認知症の違いは?原因や初期症状、なりやすい人の特徴について
物忘れ外来について
当院では、認知症・物忘れ外来を行っております。
詳しくは別ページを参照ください。

西春内科在宅クリニックができる対応
当院の物忘れ外来では、当院の医師による問診と心理検査など物忘れ・認知症に関する専門的な検査を受けることができます。
さらに詳しい検査が必要な場合には、頭部CTなど画像検査を使っての検査も行うことができます。
検査の結果を確認し、医師による総合的な診断が行われます。
まとめ
物忘れや認知症について、症状の特徴やその違いがお分かりいただけたでしょうか。
物忘れが進行しているとき、認知症や、その他の頭の病気がある可能性がありますので、早めに一度医療機関を受診することをお勧めします。
参考文献:認知症疾患診療ガイドライン2017
認知症における顔つきの特徴と症状や種類について
認知症とは、加齢とともに伴う脳の障害により、これまで出来ていた仕事や社会生活に支障をきたした状態を指します。
年齢とともに増加し、発症原因の違いに様々な症状を生じます。
この記事では認知症の顔つきの特徴についてや症状・初期症状についてをご紹介させて頂きます。
認知症になると顔つきが変わる理由と特徴
認知症によって、物忘れなどの認知機能が低下すると、以前よりも外からの刺激へ反応が乏しくなり、抑うつ傾向になることがあるため、顔つきが変化することがあります。
具体的には、目つきで生気が失ったように眼瞼が下がり、元気がなくなり、全体的に表情が乏しく抑うつ状態になることなることがあります。
以前よりもぼんやりとしている、無表情が多い、悲しそうな暗い表情多いなどに気が付いたら危険信号だと考えてください。
関連記事:認知症が一気に進む原因や知っておきたい予防と対策について
認知症になる原因
認知症は、加齢に伴い、さまざまな原因により脳における神経細胞の働きが低下して起こる認知機能低下一連の状態をいいます。
認知症の原因になりうる病気としては、もっとも頻度の高いもので、アルツハイマー型認知症が挙げられます。
そのほか、代表的な認知症の原因疾患として、以下が挙げられます。
- レビー小体型認知症
- 前頭側頭型認知症
- 血管性認知症
認知症の代表的な4種類について
認知症はそれぞれの病気によって、症状の現れ方が異なり、治療法・対応方法が変わることもありますので、下記で、それぞれの病気について詳しくみていきます。
レビー小体型認知症
レビー小体型認知症は、物忘れを主体とした認知機能障害に加えて、実際には見えないものが見えるという「幻視」をよく認めることがあります。
特徴的な幻視を疑わせる訴えとしては、”地面に虫が這っている”、”知らない人がそこに座っている” などです。
上記症状に加えて、パーキンソン症状に関連した運動の症状(体が固くなり動きにくくなり、手の震え・歩行時に急に止まれないなど)、自律神経障害(起立性低血圧、便秘、尿失禁など)を認めることもあります。
これらの症状により転倒する危険が高くなりますので、十分に歩行や移動には注意する必要があります。
アルツハイマー型認知症
アルツハイマー型認知症は、認知症の原因では最も頻度が高く、患者数の多い病気です。
脳の側頭葉という部分のうち記憶に関わる海馬という部分が初期からが萎縮するのが特徴です。
症状としては、物忘れや記憶障害といった認知機能障害から始まり、徐々に進行していきます。
症状の進行とともに、以下のような周辺症状といわれる症状を認めることがあります。
- 周囲に攻撃的になって暴言や暴力を振るう
- 家に閉じこもって周囲のことに無関心になる
- 実際に見えないものが見える(幻覚)
- お金を取られたと思い込む(ものとられ妄想)
- 睡眠障害
- 食行動異常
- 多動・徘徊
血管性認知症
加齢とともに脳の血管が詰まったり(脳梗塞)、破れたりして出血(脳出血)するリスクが上昇します。
脳血管の障害に伴って、脳の血流が悪くなり血流が不足することで脳の機能が低下することで生じる認知症が血管性認知症です。
血流障害の部位によって臨床症状に差があり、物忘れなどの認知機能障害のほか、手足の震えや麻痺、歩行障害などの運動障害を合併することがあります。
そのほか、意欲の低下や抑うつ、情動失禁といった感情面の症状も認めることもあります。
前頭側頭型認知症
前頭側頭型認知症は、脳の前頭葉と側頭葉という部分が障害されること、物忘れよりも性格の変化、社会性の欠如、同じことを繰り返していうといった症状が主体として初期から認めます。
そして、他の認知症よりも発症年齢が比較的若いことが多いため、初期症状として物忘れよりも性格の変化をメインとするため、精神疾患などと混同することがしばしばあります。
行動を自分で抑制して調整することが難しいため、判断力、集中力が低下し人格・性格が変化することが特徴です。
また、窃盗、多動、徘徊といった社会性が失われる行動をとることがあります。
側頭葉の機能が低下することにより、言葉を正確にしゃべったり、理解したりする機能が低下しますので、言葉の理解が困難になることもあります。
関連記事:アルツハイマーと認知症の違いは?原因や初期症状、なりやすい人の特徴について
気をつけてほしい認知症の初期症状
高齢化社会で高齢者の人口比率が多くなっている今日では、認知症は誰にとっても起こりうる状態で、他人事ではない時代と考えてください。
ですので、以下などの症状が出てきたら、中核症状である認知機能の障害を考える必要があります。
- 「毎日の出来事を忘れっぽくなってきた」
- 「物を置いた場所を忘れるようになった」
- 「毎日飲んでいる薬などの管理することが苦手になってきた」
また、家族の方で以下のような変化を認められたら、中核症状と環境因子・性格などが相互作用して生じる周辺症状が疑われます。
- 怒りっぽくなった
- 趣味への興味を失って周囲のことに無関心になってきた
- 自分の外見を気にしなくなった
- 徘徊するようになった
- 以前よりも多弁・多動になった(おしゃべりが多くなった)
上記のような症状が現れましたら、認知症の初期症状の可能性がありますので、一度病院受診も検討してみてくださいね。
もし家族や身内が認知症かと疑ったときの対応
認知症は、早期診断して、早期介入により、生活環境を整えて、早期治療を行うことが重要です。
症状が軽度の段階で、適切な治療・生活リズムへの介入をすることにより、認知症の症状を改善できることが期待できます。
ですので、自分自身だけでなく家族、友人など周りの人の方で「もしかして認知症ではないか」と思われる症状に気づいたら、まず、かかりつけの医師または、お住まいの地域の医療機関の「もの忘れ外来」に受診しましょう。
そこで、問診・診察・検査(認知機能検査・血液検査・尿検査・画像検査)で総合的に評価することによって、早期診断・早期治療につながります。
関連記事:物忘れがひどくなる原因は?|認知症との違いや物忘れ対策について
西春内科在宅クリニックができる認知症への対応
当院では、認知症が疑われる患者様の診断・治療に早期から介入して、患者様・ご家族がより良く暮らしていける生活環境を整えることに全力で取り組みたいと考えております。
上記に説明しましたような物忘れや性格の変化を疑われる症状を見ましたら、まずはお気軽にご相談ください。
認知症は、クリニック・病院での治療のみで治すことが難しい病気です。
生活環境を整えて最善のケアをすることが重要となってきます。
当院は、認知症患者様を地域全体で支える体制を構築し、ご家族・介護者様と協力しながら適切なサポートをいたします。
まとめ
繰り返しにはなりますが、認知症は早期診断・早期介入により、生活環境を整えて、早期治療を行うことが重要です。
患者様・ご家族様の気持ちを受け止めて、それぞれの症状・状況を考慮したオーダーメイドの治療・ケアを心がけたいと考えておりますので、気になる方はぜひ一度ご相談くださいね。
参考文献
認知症疾患診療ガイドライン2017 (医学書院)
狭心症の原因や症状、治療について|心筋梗塞との違いは何?前兆がある?
「最近すぐに息があがって胸が苦しくなる」
「急に胸が痛くなることがある」
このような症状に心当たりはありませんか?
それ、もしかすると狭心症かもしれません。
放っていると、心筋梗塞で命を落としてしまったり心不全に陥ってしまう危険があることをご存じですか?
今回はそんな怖い心臓の病気、狭心症について解説していきます。
心筋梗塞との違いなどについても触れていきますので、是非最後までご覧ください。
狭心症とは
狭心症とは、心臓自体に血液を届ける血管である冠動脈が狭くなることで、心臓の筋肉が血流不足に陥る病気のことです。
そもそも心臓というのは、全身の臓器に血液を送り届けるためのポンプの役割を果たしている臓器です。
心臓がドックン、ドックン、と規則正しく動くことにより全身に血流が行きわたり、そして筋肉を動かしたり食べ物を消化吸収したりします。
ただその心臓自体にも血液が行きわたらないと心臓が動くことができなくなってしまいます。
そのための冠動脈という血管が心臓をぐるっと取り囲むように表面を走っています。
この冠動脈がさまざまな原因で狭くなったり、詰まったりすることがあり、その結果、冠動脈の血流が不足することで一時的に痛みを生じるのが狭心症という病気です。
狭心症の原因は動脈硬化
では、このような狭心症はなぜ起こってしまうのでしょうか。
繰り返しになりますが、狭心症は冠動脈という血管が狭くなることが問題です。
いわゆる「パイプのトラブル」です。
血管というだけあって、中には絶えず血液が流れています。
体の隅々まで張り巡らされた血管は、さながら水道の配管と同じようなものなのです。
そして水道管と同じように、経年変化で硬くなってヒビが入ったり、どろどろしたものが流れたことで内部にぬめりなどが生じます。
このように血管が硬く脆くなることを動脈硬化といい、初期には血管の内側の膜が分厚くなったり脂肪分などが沈着したりすることでプラーク(粥腫とも言います)と呼ばれるものが発生します。
このプラークが成長して血管の中を狭めてしまうのです。
動脈硬化は全身のあらゆる血管に起こりますが、冠動脈が硬化することで狭心症や心筋梗塞の原因になります。
心筋梗塞に関しては、日本人の危険因子は、として以下などが報告されており 、狭心症も共通すると考えられます。
- 高血圧
- 糖尿病
- 喫煙
- 家族歴
- 脂質異常症(高コレステロール血症)
このような「パイプのトラブル」の原因となる要素を簡単にご紹介していきます。
高血圧や脂質異常症
血圧が高いと、血管に負担がかかることはご想像いただけると思います。
医学的には血管内皮細胞が障害されやすく、動脈硬化の原因になります。
また血液中の脂肪分が増えることでプラークの生成が促進され、これも粥状硬化症という動脈硬化の一つのパターンになります。
関連記事:高血圧症と脂質異常症は気が付きにくい?定期的な健診が大切!
糖尿病
糖尿病においても、末梢の細い血管において血管内皮細胞が障害されやすいことが知られています。
また血液の粘性が高くなり、より閉塞しやすい状態になるとも考えられます。
関連記事:【放置すれば危険】糖尿病が引き起こす可能性のある合併症とは?原因や症状、予防法についても
高尿酸血症
高尿酸血症が動脈硬化性疾患の危険因子であるかどうかは長年議論されており、現在のところは十分な結論は得られていない状況です。
ただ最近の報告では、高血圧や冠動脈疾患の危険因子である可能性が高まっています。
その他(喫煙や腎臓病、ストレス、肥満、遺伝など)
目に見えるもので注意していただきやすいのが、肥満です。
また、塩分、糖分、脂肪分の多い食事といった食生活の乱れや運動不足が背景にあると想像され、これらは高血圧や糖尿病、脂質異常症の原因になります。
先ほども解説したとおり、生活習慣病は動脈硬化になりやすいため体重管理が必要です。
また生活習慣病と並んで、心筋梗塞のリスクが高くなるのが喫煙です。
特に現在吸っていることが危険で、やめるのが早ければ早いほどリスクを低減できます。
欧米諸国では禁煙により心筋梗塞などが激減していると報告されています。
そして意外に侮れないのが、ストレスです。
慢性的なストレスにより緊張状態が続いたりすることで自律神経がバランスをとりにくくなることがあります。
血圧の上下が激しくなったりすることが考えられます。
あと一点、狭心症自体が遺伝するわけではないですが、家族歴は非常に重要な要素の一つです。
特に若くして発症した心筋梗塞などは生活習慣病だけでなく、血管自体になんらかの遺伝的異常が隠れている可能性があります。
Marfan症候群では血管が裂けやすいため大動脈解離などの血管の病気を発症しやすくなります。
また、家族性高コレステロール血症という病気もあり、調べてみると実は遺伝的要素が隠れていたということがありえるのです。
狭心症の種類と症状
少し専門的な話になりますが、古典的には狭心症は以下の3つのパターンに分けます。
- 労作性狭心症
- 不安定狭心症
- 異形狭心症(冠攣縮性狭心症)
労作性狭心症は不安定狭心症との対比で安定狭心症と呼ばれることもあります。
病変の安定具合や治療の内容などの点で違いがあります。1つずつ詳しく見ていきましょう。
労作性狭心症
労作性狭心症とは、最も古典的な狭心症です。
プラークなどにより冠動脈が徐々に徐々に狭くなっていき、労作時に相対的に血流が足りなくなるため一時的に痛みが生じる病気です。
走ったり、重いものを持ち上げたりする際には全身の組織と同じように心臓も酸素をたくさん欲しがります。
安静にしているだけなら多少血流が遅くても問題ないですが、狭くなった血管ではフルパワーの血流が得られないため症状が生じるのです。
プラークの形成は1日2日の問題ではなく、何か月、何年といったスパンで進みますので病状としては安定している状態です。
不安定狭心症
労作性狭心症が徐々に徐々に進行していくのに対して、急激に進行していくものを不安定狭心症といいます。
徐々にできていたプラークにあるとき亀裂が入ることで、その断面に血液が塊(血栓)が生じます。
この血栓の形成はプラーク形成とは違い数分や数時間などのスピードで進みます。
鼻血が出ても抑えていれば数分で止まりますよね。
そのような速度で血栓が形成される、すなわち進行するため非常に不安定な状態です。
狭心症といっても不安定狭心症は(ST上昇型)心筋梗塞と並んで急性冠症候群という概念に含まれます。
関連記事:心筋梗塞の前兆や症状について|生活習慣病の方は必見!
異形狭心症(冠攣縮性狭心症)
これは上2つと違って、冠動脈の攣縮が原因です。
攣縮と書くとわかりにくいですが、ズバリ「血管が攣(ツ)っている」状態です。
夏場にスポーツをしていると足がツったりした経験をお持ちの方も多いと思います。
足がツると痛くてうまく動けないですよね。
あれと同じで血管がツってうまく血液が流れることができず、痛みも生じるというわけです。
そして夜中に寝ているときに急に足がツった経験もないでしょうか。
そうなんです、血管がツる病気なので、夜中から早朝にかけての安静時にも起こることが多いんです。
明け方に急に胸が痛くなって数分でよくなったとなれば冠攣縮性狭心症の可能性が非常に高いです。
狭心症にはどんな症状がある?
冠動脈カテーテル検査や冠動脈CT検査など、いろいろな検査が開発されてきた現代でも、病歴というのは最も重要な情報の一つです。
診断を左右する、症状について掘り下げていきます。
息切れや胸の痛み、締め付けられるような圧迫感
典型的な狭心症の症状は、なんと250年も前から言及されています。
運動などの負荷がかかった際に胸の真ん中あたりが締め付けられるような感覚や痛みです。
肩や腕などに放散して、冷や汗なども伴います。
そして安静にしていると数分から十数分程度で軽快するのが典型的な狭心症状です。
胸痛や圧迫感は、ある程度の広さであることが多く、指1本でココといえる痛みは狭心症ではない可能性が高いです。
狭心症と心筋梗塞との違いは?
狭心症と心筋梗塞という分け方は少し古い言い方であり説明が難しいです。
語弊を恐れずにざっくりと言うならば、血管が狭くなってきていて運動したときなどに一時的にギューッと痛むものが狭心症。
血管が完全に詰まったり急激に細くなったりすることで長時間痛みが生じたり心臓の筋肉が壊死したりするものが心筋梗塞と思っていただいてよいと思います。
狭心症は心臓の筋肉に障害がない
狭心症は一時的な虚血により痛みが生じるものであり、基本的には心臓の筋肉には障害はないと言ってもよいでしょう。
対して心筋梗塞は虚血時間が長いためどんどん心筋細胞が壊死していきます。
結果、心臓の働きが悪くなることが多いです。
もちろん狭心症の発作を繰り返していたり、慢性的な血流不足によって徐々に心臓の筋肉がへばってくることはありますので油断は禁物です。
狭心症は胸の痛みが一時的なもの
痛みは主観的な指標であり断言はできませんが、狭心症に比べて心筋梗塞の方が痛みが強く、長い傾向にあります。
また、顎、肩、背中などにも痛みが広がることがあり、中にはモルヒネを必要とするような激しい痛みを生じることもあります。
先述の通り、狭心症であれば胸痛は長くは続きません。
数分程度が多く、長くても15~20分程度です。
そのため、胸痛が20分以上続く場合には心筋梗塞の可能性が高いと言えます。
狭心症を放置すれば、心筋梗塞につながる
先ほども少し触れましたが、狭心症・心筋梗塞は「パイプのトラブル」です。
多くは時間をかけて徐々に硬く、狭くなっていきます。
この時点で心臓が血流不足のサインを出してくれれば狭心症と診断することができるのですが、不運にもSOSが出ず、最終的に急激に進行したり詰まったりしたときに心筋梗塞になってしまいます。
心筋梗塞になると命を落とす危険性も
心筋梗塞が怖いのは、死亡率が高いということです。
厚生労働省の2020年の集計では、がんに次いで2番目に多い死因(15%)と報告されています。
そして我が国における様々な研究で、典型的な心筋梗塞の患者のうち7~10%が入院中に亡くなってしまうと報告されています。
さらに初回の治療を乗り切って退院した後も油断できないのが心筋梗塞の怖いところです。
血流が不足して壊死してしまった心臓の筋肉は多少は回復するものの、元通りにはなりません。
全身に血流を送るポンプの機能が弱くなってしまい、さまざまな合併症を引き起こしてしまう恐れがあります。
典型的な心筋梗塞を患った患者において、退院後6か月以内の死亡率は4.8% 、退院後2年での死亡率は6.3% と報告されており、20人に1人以上が亡くなってしまう恐ろしい病気なのです。
関連記事:心筋梗塞の前兆や症状について|生活習慣病の方は必見!
狭心症はどんな検査・治療をするのか
さて、そのような怖い狭心症はどうやって見つけることができるのでしょうか。
近年は検査機器の発達によってますます負担の少ない検査で精度の高い検査が受けられるようになってきています。
また、治療方法も年々進化を重ねており、昔は開胸手術しかありませんでしたが、カテーテル治療などの発展はめざましいです。
ここからは狭心症の診断や治療について解説していきます。
検査方法
主な検査方法として以下などが挙げられます。
- 12誘導心電図
- 運動負荷心電図
- ホルター心電図
- 心エコー
- 薬物負荷心エコー
- 心筋シンチグラフィ(SPECT)
- 冠動脈CT
- カテーテル検査(CAG:冠動脈造影)
特にカテーテル検査がゴールデン・スタンダードです。
冠動脈に直接造影剤を注入し、レントゲンで透かして見ることで狭くなっている部分が一目瞭然です。
ただ、穿刺部位の痛みがあったり、造影剤の負担、被爆、などの問題から気軽に日帰りで行うのは難しい検査です。
多くの施設では1泊2日などのパスを使用しています。
そんな検査の負担をなるべく減らしながら診断を補助するために様々な検査を組み合わせます。
心電図は全く体に負担をかけずに数分でできる検査にも関わらず、得られる情報が非常に多い良い検査です。
また最近の報告では、血管の半分以上狭くなっている病変では冠動脈CTもカテーテル検査に匹敵すると言われています。
主な治療法
治療法も日進月歩で進化しています。
狭心症は「パイプのトラブル」ですから、これ以上ぬめり詰まりなどを起こさないようにコントロールしていくことが大事になります。
またパイプを広げてやれば血流は良くなり症状も改善します。
柱は、生活習慣改善、薬物療法、カテーテル治療、手術です。
具体的には、以下などが挙げられます。
- 禁煙
- 体重管理
- 運動療法
- 血圧、コレステロール、糖尿などの生活習慣病への投薬
- 硝酸薬
- β遮断薬
- Ca拮抗薬
- ニコランジル
- カテーテル治療(PCI:経皮的冠動脈インターベンション)
- 冠動脈バイパス術
こまごまと列挙してしまい分かりにくいかもしれませんが、何よりも生活習慣と生活習慣病の改善です。
カテーテル治療は1泊2日や2泊3日などでできる点が、開胸手術よりも良い点です。
ただ複数箇所の狭心症や、不安定な状態、その他の弁膜症などの合併がある場合には開胸手術が依然として素晴らしい成績を収めています。
胸の圧迫感などがあれば早めの診断を
色々な検査、治療をずらーっと書いてしまったので、頭がパンクしそうな方もいらっしゃるかもしれません。
一番大事なのは、個人個人の状態、状況に合わせてベストな検査・治療を選択できることだと思います。
施設の設備によって行える検査にも違いがありますし、病気の状態によって手術が必要かどうかも変わってきます。
その時々でできることをしっかりと行い、心臓発作を起こさないのが良いと思います。
早期発見・早期治療が大事ですので、気になることがあれば一度ご相談に来られてはいかがでしょうか。
早めの受診をおすすめします。
西春内科在宅クリニックができる対応
上で少し触れましたが、当院では様々な生活習慣病の早期発見・早期治療に努めています。
健康診断も実施しており、血圧やコレステロール、血糖値などを検査することができます。
また、心電図検査や胸部レントゲン検査も行っております。CTや超音波検査の設備もあり、様々な角度から検査を行うことができます。
まとめ
不安定狭心症であったり心筋梗塞に至ってしまうと、がんや脳卒中などと並んで死亡率の高い非常に怖い病気です。
予防と早期発見がとても大事ですので、この機会に生活習慣病の見直しをしてみてはいかがでしょうか。
血圧、コレステロール、糖尿などに関して不安をお持ちの方は一度健康診断を受けてみるのがよいかもしれません。
それ以外にも「息が上がりやすい」とか「胸が痛くなることがある」といった症状をお持ちの方は一度受診してみることをお勧めします。
この記事が皆様のお役に立てれば嬉しく思います。最後までご覧くださりありがとうございました。
参考文献
1) Peter Libby, et al. Inflammation and atherosclerosis. Circulation. 2002 Mar 5;105(9):1135-43.
2) Hiroaki Kawano, et al. Sex differences of risk factors for acute myocardial infarction in Japanese patients. Circ J. 2006 May;70(5):513-7.
3) Wang J, et al. Hyperuricemia and risk of incident hypertension: a systematic review and meta-analysis of observational studies. PLoS One 2014;9:e114259.
4) Yasue H, et al. Coronary spasm: clinical features and pathogenesis. Intern Med 1997;36:760-5.
5) 冠攣縮性狭心症の診断と治療に関するガイドライン. 日本循環器学会 編. 2013
6) Osler W. The Lumleian lectures on angina pectoris. Lanceet 1910;175:973-7.
7) 急性冠症候群ガイドライン. 日本循環器学会 編. 2018
8) 令和2年(2020) 人口動態統計月報年計(概数の状況). 厚生労働省.
9) Kunihiro Kinjo, et al. Prognostic significance of atrial fibrillation/atrial flutter in patients with acute myocardial infarction treated with percutaneous coronary intervention. Am J Cardiol. 2003 Nov 15;92(10):1150-4.
10) Masaharu Ishihara, et al. Clinical Presentation, Management and Outcome of Japanese Patients With Acute Myocardial Infarction in the Troponin Era – Japanese Registry of Acute Myocardial Infarction Diagnosed by Universal Definition (J-MINUET) -. Circ J. 2015;79(6):1255-62.
11) Hiroshi Kasanuki, et al. A large-scale prospective cohort study on the current status of therapeutic modalities for acute myocardial infarction in Japan: rationale and initial results of the HIJAMI Registry. Am Heart J. 2005 Sep;150(3):411-8.
12) Robert J Goldberg, et al. Six-month outcomes in a multinational registry of patients hospitalized with an acute coronary syndrome (the Global Registry of Acute Coronary Events [GRACE]). Am J Cardiol. 2004 Feb 1;93(3):288-93.
13) Hiroyuki Daida, et al. Management and two-year long-term clinical outcome of acute coronary syndrome in Japan: prevention of atherothrombotic incidents following ischemic coronary attack (PACIFI8) registry. Circ J. 2013;77(4):934-43.
14) 慢性冠動脈疾患診断ガイドライン. 日本循環器学会 編. 2019
15) Deepak L Bhatt, et al. Diagnosis and Treatment of Acute Coronary Syndromes: A Review. JAMA. 2022 Feb 15;327(7):662-675.
16) 安定冠動脈疾患の血行再建ガイドライン. 日本循環器学会 編. 2019
【急な腹痛】虫垂炎が起こる原因や症状について|自然治癒するの?
突然お腹が痛くなったという経験はありますか?
急に起こる腹痛は、感染性胃腸炎や、胆嚢炎(たんのうえん)などの消化器系の病気だけではありません。
泌尿器系の病気や産婦人科領域の病気などもあり、原因は実にさまざまです。
虫垂炎、いわゆる”盲腸”は腹痛を起こす原因として一般的です。
もしかすると痛みの原因は虫垂炎である可能性もあります。
今回は、虫垂炎の原因や症状、治療方法などについて解説していきます。
虫垂炎になる原因
大腸はお腹の右下から始まり、全体を一周して肛門へとつながっていきます。
その始まりの部分を盲腸といい、盲腸からしっぽのように出ている部分を虫垂といいます。
この虫垂が何らかの原因で塞がってしまい、炎症が起きている状態を虫垂炎といいます。
小児の重症腹部疾患のなかで最も多く全体の1~8%を占め、手術の原因となる小児の腹部疾患のなかで最も多い病気です。
また、虫垂炎は小児だけでなく10〜20歳代でも最も多くみられる腹部の急性疾患です。
虫垂で炎症が起きる原因は、実はまだよくわかっていません。
糞便説、異物説、アレルギー説、ウイルス説など様々な説があります。
虫垂に「何か」が詰まり、腸壁が圧迫されてしまうことで血流が悪くなり、そこに細菌が侵入・繁殖して炎症を起こすという流れが有力です。
その「何か」とは、糞石(*1)、食物の種等の異物、まれですが寄生虫や腫瘍などです。
小児や若年成人では、腸内のリンパ組織が増殖したものだったりすることもあります。
これといった予防法はないのですが、以下などで腸内細菌が異常繁殖することが原因になることもあるといわれています。
- 暴飲暴食
- 過労
- 不規則な生活
- 便秘
- 胃腸炎
そのため、生活習慣や便通を整えることは大切になります。
| 糞石(*1)=糞便(食物残渣や粘液などを含む)が石のように硬くなったもの。 |
関連記事:腹痛が起こる・続く原因のまとめ|緊急性の高い痛みの特徴も解説
虫垂炎の主な症状
症状は時間経過により変化します。
まず、虫垂の閉塞により虫垂内の圧力が上昇することで内臓痛が出現します。
これは痛みの部位がはっきりせず、以下の症状のみで、胃腸炎と似ている場合もあります。
- 胃のあたりの違和感
- 痛み
- 嘔吐
- 微熱
- 食欲不振
その後、炎症が腹膜にまで及ぶと、典型的な症状である右下腹部の痛みが出現します。
この右下腹部痛は診断において特に重要な症状です。
また、お腹を押したときよりも離したときの方が痛むことを反跳痛(はんちょうつう)と言います。
これは腹膜にまで炎症が及んでいることを意味する重要な所見です。
虫垂炎の診断基準となる症状として、以下があります。
腹痛があるときはこれらの症状がないかどうか注意して観察するようにしてください。
- 心窩部(みぞおち)から右下腹部への痛みの移動
- 食欲不振
- 嘔吐、吐き気
- 右下腹部痛
- 右下腹部の反跳痛
- 37.3℃以上の発熱
そのほかに、虫垂炎では以下のような痛みがみられることもあります。
閉鎖筋徴候(へいさきんちょうこう) |
骨盤内の筋肉が炎症を疑う所見です。 右股関節を内転(内側に閉じる)させた時に痛みが悪化します。 |
腸腰筋徴候(ちょうようきんちょうこう) |
腸腰筋(*1)に炎症が及んだ際に出現します。 右脚を伸ばすと右下腹部の痛みが悪化します。 |
また、以下は腹膜の炎症を確認する方法です。
tapping pain |
お腹を軽く叩いて痛みが発生するかどうか調べます。 |
Heel drop sign |
つま先立ちから踵を落として痛みが右下腹部に響くかどうかをみます。 |
このように、初期の虫垂炎では典型的な右下腹部の痛みが出ないことが多いです。
そのため、胃腸炎症状の場合でも注意する必要があります。
また、腹痛以外にも様々な症状が出現する場合があることも重要です。
| 腸腰筋(*1)=お腹の中の後ろにある筋肉 |
虫垂炎になりやすい人の特徴
幼児~20歳代くらいまでの発症率が最も高いです。
しかし、高齢者を含め男女問わずどの世代にも起こります。
虫垂炎自体の原因が明らかではないため、発症のリスクが高い人についてはよく分かっていません。
しかし、虫垂を切除する手術治療(外科治療)ではなく、虫垂を切らずに抗生物質を使う薬物治療(保存治療)を行った場合は再発の可能性が高いです。
そういった意味では保存治療をした方は虫垂炎になりやすいと言えるでしょう。
関連記事:救急外来や救急車を呼ぶ基準や命に関わる危険な症状について解説
虫垂炎になったときの食事の注意点
虫垂炎では腹部に炎症が起きている状態となるため、一般的に腸の動きが低下してしまいます。
また、以下などの症状を伴うことも多いため、食事を摂ることが難しくなる場合があります。
- 発熱
- 食欲低下
- 吐き気
- 下痢
そして、虫垂炎は外科的治療の場合、全身麻酔をかける可能性があります。
全身麻酔では基本的に麻酔前は絶食することが必要です。
虫垂炎を疑う症状がある場合はなるべく食事を摂らず水分のみ摂るようにして、早めに医療機関を受診するようにしましょう。
保存治療を行った場合や手術後はお粥などの消化によい食事から再開していき、徐々に通常の食事に戻していきます。
食事を戻していくタイミングについては担当医師とよく相談しましょう。
我慢できる痛みであれば自然治癒するのか
虫垂炎は基本的に自然に治癒することはありません。
前述の通り、外科治療や保存治療を行う必要があります。
ちなみに、虫垂炎に似た症状を起こす他の病気の中には自然によくなる病気もあります。
虫垂炎に似た腹痛を起こす病気として、主に以下の消化器系・腎泌尿器系・産婦人科系の病気が挙げられます。
| 消化器系疾患 |
・感染性腸炎 ・憩室炎 ・回盲部炎 ・メッケル憩室 ・腸閉塞 ・胆石症 ・炎症性腸疾患(クローン病や潰瘍性大腸炎) ・腸間膜リンパ節炎 ・腹膜垂炎 など |
| 腎泌尿器系疾患 |
・尿管結石 ・精巣捻転 ・精巣上体炎 など |
| 産婦人科系疾患 |
・卵管卵巣膿瘍 ・骨盤内炎症性疾患 ・卵巣嚢胞の破裂 ・卵巣軸捻転 ・子宮内膜症 ・子宮内膜炎 ・異所性妊娠 ・月経痛 ・卵巣過剰刺激症候群 など |
これらの中には尿管結石など自然に症状がよくなる病気もあります。
しかし、薬や手術による治療が必要となる病気も多いです。
正しく診断をするためにも痛みがあれば我慢せずに病院を受診するようにしましょう。
虫垂炎の治療・手術について
治療には大きく分けて保存(薬物)治療と外科(手術)治療があります。
以下でそれぞれの治療の具体的な内容について解説します。
保存治療
適応は、急性発症の虫垂炎で以下などの合併症がない若い患者さんです。
- 糞石
- 穿孔(せんこう、虫垂に穴が開くこと)
- 免疫不全
初期の治療は点滴での抗生物質投与が推奨されています。
また、穿孔している例でもまずは抗生物質を投与し、炎症がある程度良くなった後に手術を行うこともあります。
手術治療を行う場合でも術前に抗生物質が投与されます。
保存治療のみの場合、抗生物質は一般的に7日間程度の投与です。
しかし、治療を始めて1〜2日経っても症状が良くならない場合は手術が検討されます。
また、点滴の治療で改善がみられる場合は、途中で飲み薬に変更して治療を続けることもあります。
投与期間については、状況によって2週間程度まで延長される場合があります。
治療成績は良いのですが、虫垂が残っているため虫垂炎が再発する可能性があり、注意が必要です。
外科治療
虫垂炎における基本の治療方法になります。
しかし、実際の治療方法の選択は外科医によって判断が異なります。
よって直接診察を受けていただくことが必要です。
発症から1〜3日程度の早期の単純性虫垂炎では、手術治療を行うことが一般的です。
発症から時間が経過して膿瘍となっている場合は、合併症の危険性が高まります。
そのため、一度抗生物質を投与して炎症をおさえてから手術を行います。
手術の方法は腹腔鏡手術と開腹手術の2種類です。
| 腹腔鏡手術 |
小さい傷からカメラを挿入して行う方法です。 傷の感染や痛みが少なく、入院期間や絶食期間も短いというメリットがあります。 一方で開腹手術と比べて手術時間が長く、再入院率や膿瘍形成率が高いというデメリットもあります。 |
| 開腹手術 | 右下腹部を切り開き、直接虫垂を確認して切除する標準的な手術方法です。 |
どちらかの手術方法が一方的に優れているというわけではありません。
患者さんの状況と外科医の判断で術式が決定されます。
また、腹腔鏡手術の途中で開腹手術に切り替わる場合もあります。
そのため外科医とよく相談して、手術方法を決定することが必要です。
術後の経過は炎症の程度によって異なります。
炎症が軽度だった場合は手術翌日から食事を再開でき、入院期間も1週間未満であることが多いです。
炎症が高度で腹膜炎となっていた場合や膿瘍ができていた場合は、水分や食事摂取の開始を少し遅らせる場合が多いです。
重症度や合併症の有無、患者さんの希望などをあわせて総合的に決定されます。
虫垂炎の一般的な経過の説明していきます。
通常は感染の進行により、炎症→壊疽(えそ、組織が腐った状態)→穿孔(せんこう)といった経過をたどって重症化していきます。
穿孔した場合は虫垂の内容物や膿(うみ)が周囲に漏れてしまうため、膿瘍(のうよう、膿が溜まった状態)になる場合があります。
さらに、感染が周囲に及ぶと腹膜炎、敗血症といった重篤な状態へと至る可能性があります。
そのため、虫垂炎は早めに治療することが重要です。
虫垂炎の再発率について
虫垂炎の治療で問題となるのが再発の有無です。
外科治療で虫垂を切除した場合は、虫垂自体がなくなるため再発することはありません。
しかし、保存治療では再発の可能性があるため、ここでは保存治療における虫垂炎の再発率について解説していきます。
繰り返しになりますが、保存治療の適応は糞石や穿孔などがない若い人の急性虫垂炎です。
一般的に、保存治療はいったん治療が成功しても再発のリスクは高いと報告されています。
以下は抗生物質による保存治療について手術治療(虫垂切除術)と比較した研究の内容です。
|
保存治療では約5~10%程度が治療の効果がなく、早期に手術が必要となりました。 1年以内に15~25%が再発し手術が必要になったと報告されています。 また、保存治療での7日以内の治療失敗率は11.9%でした。 治療成功例でも6ヶ月以内の再発率は10.7%、1年以内では12.6%となっています。 しかし、2022年に発表された論文では、発症1ヶ月時点での治療成功率は保存治療と手術治療では違いがないと報告されました。 一方、2017年の論文では、抗生物質で治療した後の1年間の再発率は13.9〜35%と高率でした。 そのため、単純性の虫垂炎では手術治療を推奨しています。 |
結論として、保存治療は1ヶ月程度の短い期間で考えるのであれば選択してもよいかもしれません。
しかし、1年以内の再発が1〜3割程度あることを考えて選択するべきです。
止むを得ない事情がない限りは手術治療が確実といえるでしょう。
では、虫垂炎の患者さん全員が手術を受けるべきかというと、手術には手術自体や全身麻酔のリスクなど様々あります。
持病などがあって危険性が高い場合は手術を受けることができないかもしれません。
そのため、治療方法の選択は効果とリスクを考慮して慎重に検討される必要があります。
関連記事:腹痛と「吐き気」「冷や汗」「顔面蒼白」「下痢」が同時に見られる場合に考えられる原因とは?
まとめ
いかがでしたでしょうか。
今回は、虫垂炎の原因や症状、治療方法などについて解説しました。
虫垂炎は、最初の段階では胃腸炎と紛らわしいため診断が難しいです。
痛みが悪化している場合は早期に診断・治療が必要な病気となります。
また、治療法も様々であり、患者さんご自身が知識を持つことが大切です。
この記事が参考となりましたら幸いです。
参考文献
・Tannoury J, Abboud B. Treatment options of inflammatory appendiceal masses in adults. World J Gastroenterol.
2013;19(25):3942-3950. doi:10.3748/wjg.v19.i25.3942
・Vons C, Barry C, Maitre S, et al. Amoxicillin plus clavulanic acid versus appendicectomy for treatment of acute
uncomplicated appendicitis: an open-label, non-inferiority, randomised controlled trial. Lancet.
2011;377(9777):1573-1579. doi:10.1016/S0140-6736(11)60410-8
・de Almeida Leite RM, Seo DJ, Gomez-Eslava B, et al. Nonoperative vs Operative Management of Uncomplicated Acute
Appendicitis: A Systematic Review and Meta-analysis. JAMA Surg. 2022;157(9):828-834. doi:10.1001/jamasurg.2022.2937
・Poon SHT, Lee JWY, Ng KM, et al. The current management of acute uncomplicated appendicitis: should there be a
change in paradigm? A systematic review of the literatures and analysis of treatment performance. World J Emerg
Surg. 2017;12:46. Published 2017 Oct 16. doi:10.1186/s13017-017-0157-y
救急外来や救急車を呼ぶ基準や命に関わる危険な症状について解説
救急外来とは、通常はクリニックや病院の外来がしまっている夜間などに突然起こった緊急度の高い病気に対して治療を行うところです。
救急外来にかかる際に自力で動けない場合や緊急性の高い病気が想定される時には救急車を呼ぶ必要があります。
今回は救急外来や救急車を呼ぶべき基準、断られるケースや可能性はあるのかについて詳しく解説していきましょう。
救急外来や救急車を呼ぶ基準
救急外来は主に夜間、日中ではクリニックや外来で対応できない緊急度の高い状態の患者さんを受け入れ、すぐに処置をするための病院の部門です。
救急外来専門の医師と看護師などが常駐しており、救急外来にくる患者さんの治療を行っています。
緊急度の高さはどのように判断しているのか、以下でまとめています。
- 意識の状態
- 血圧
- 脈拍数
- 呼吸数
- 指につけて測定する酸素飽和度SpO2
- 体温
上記などのバイタルサインを元に緊急で処置が必要か、少し時間をかけて診察や検査をできるかどうかを判断しています。
この優先度の判断をトリアージといいます。
救急外来が混んで多くの患者さんで溢れている時などには、患者さんが来た順番ではなく、トリアージでの重症度順に診察を行います。
救急外来にくる患者さんの多くは救急車で来院します。
もちろん、指を切ったとか鼻血が止まらないなどで歩行が可能な患者さんは家族に付き添われて来院することもあります。
救急車は救急隊員3名で構成されており、救急車を運転する機関員、隊長、隊員です。
3人のうち救急業務の一定以上の経験がある国家資格を取得している救急救命士が含まれていることが多く、救急救命士を中心に救急の現場で必要な処置を行い、病院へ搬送します。
考えられる病気や必要になりそうな処置などから、救急隊が病院を選定して搬送先の病院に連絡をするのも救急隊の仕事です。
救急車を呼ぶ基準としては、以下を参考にしましょう。
- 息をしていない
- 脈がない、心臓が止まっている
- 風呂などで沈んでいる
- 冷たくなっている
- 普段通り話ができない、反応が悪い
- 顔や手足の麻痺がある
- 息苦しそうにしている、ゼイゼイしている
- 顔色が悪い
- 強い症状がある(頭痛、腹痛、背中の痛み)
- ぶつけた、事故にあった
- 大量の飲酒、薬を飲んだ
ポイントとしては、「急に出てきた」「今までで一番強い」「感じたことのない強い症状」かどうかです。
当てはまるものがあれば、すぐに救急車を呼び、救急外来を受診しましょう。
関連記事頭痛の原因|種類によって痛む場所は違う?対処法や外来での治し方
すぐに呼ぶべき命にかかわるかもしれない危険な症状について
高齢者や大人で以下のような症状がある場合には緊急性が高い危険な場合が考えられます。
すぐに救急車を呼びましょう。
◎顔半分が動かしにくい、しびれる
◎笑うと口や顔の片方が歪む
◎ろれつが回らない
◎見える範囲が狭くなった
◎ものが二重にみえる
◎顔色が悪い
◎突然の激しい頭痛
◎突然の高熱
◎急にふらついて、立っていられない、歩けない
◎突然の激痛
◎締め付けられるような痛み
◎急な息切れ、呼吸が苦しい
◎旅行などの後から痛み出した
◎痛みの場所が移動する
◎突然の激しい腹痛
◎血を吐く
◎便から血がでる
◎突然のしびれ
◎片方の腕や足に力がはいらない
また、意識がない、けいれんしている、怪我ややけど、事故の後などにも救急車を呼びましょう。
関連記事:民間救急車の料金について|相場は?誰が払う?-よつば民救
救急車を呼ぶべきこどもの症状とは
こどもは自分で訴えることができないため、特別に注意が必要です。
大人がよく観察し、以下のような症状があった場合には救急車を呼びましょう。
◎顔色が悪い
◎唇の色が紫(チアノーゼ)
◎頭を痛がるそぶりがある
◎けいれんがある
◎頭をぶつけて、出血が止まらない、ぶつけた後から意識がない、けいれんがある
◎苦しそうにゼイゼイしている、激しい咳がでる
◎呼吸が弱い
◎下痢や嘔吐で水分があまり取れていない
◎お腹を痛がる
◎ずっと吐いている
◎便に血が混ざる
◎手足が硬直して硬い、動かない
また、こどもの場合は小さいものやタバコ、家族の薬などの誤飲のリスクもあります。
誤飲を疑ったらすぐに救急外来を受診しましょう。
息がしにくそうなどがあれば、すぐに救急車を呼びましょう。
赤ちゃんの場合には、症状を訴えることが難しいため、お母さんやご家族が「普段と違う」と思ったら、すぐに病院に相談しましょう。
関連記事:小児てんかんの発作が出た時の正しい対応|原因や種類、緊急性の高い場合についても解説
救急外来・救急車にかかる料金や費用
救急車の利用は費用はかかりません。
ただし、救急車に乗れる家族の人数には限りがあるため基本的には付き添いはお一人のみです。
他の付き添い希望の方は自家用車かタクシーなどで搬送先の病院に向かっていただく必要があります。
また搬送先の病院から治療を終えて帰る時には、自前で手配いただく必要があります。
救急外来での費用は、以下の通りで状況によって大きく費用が変わります。
- 時間外か休日か
- 救急医療管理加算のある病院かどうか
- 救急外来での処置・治療内容
- 処方の有無
- 入院するか帰宅するか
断られるケースや可能性はあるのか
119番通報で救急車が出動した場合、基本的には救急隊の方から搬送を断ることはできません。
救急隊の判断で搬送するためには基準があり、「明らかに死亡している場合」か「特定の登録指示医師の助言で不搬送とする場合」となります。
登録指示医師の助言というのは、例えば救急車はきたが、症状が治って患者さんや家族が救急車に乗ることを強く拒否している場合などがあります。
その場合には、救急隊が血圧などのバイタルサインを測定し異常がないこと、救急車ではなく自家用車などで病院に受診をいただくようにお話し、特例として不搬送となるケースはあります。
救急外来の場合には、断られる可能性はあります。
前述した通り、救急外来は緊急性や重症度の高い病気に対して治療を行います。
逆に緊急性がなく、夜間の場合は翌日まで待てる状態であれば受診をお断りし、かかりつけ医へ受診をおすすめすることもあります。
関連記事:【緊急性の高い食物アレルギー】アナフィラキシーショックの対応法
救急外来や救急車を呼ぶ前に準備しておくこと
救急車を呼んで待っている間に以下のものは準備しておきましょう。
- 保険証や診察券
- 普段飲んでいる薬(おくすり手帳)
- 病院受診で支払うお金
- 帰宅時に使う靴や上着など
- 母子健康手帳
- おむつや哺乳瓶
- タオルなど
まとめ
今回は救急外来や救急車を呼ぶべき基準、断られるケースや可能性はあるのかについて解説しました。
急病はいつ起こるか予測ができず、不安に思う方も多いです。
この記事を読んで救急外来、救急車のことを知っていただけたかと思います。
いざという時にはご利用いただければと思います。
参考文献



